Определение болезни. Причины заболевания
Гипоплазия яичка (Testicular hypoplasia) — это врождённое уменьшение его размера по сравнению с нормой для определённого возраста.
Поставить такой диагноз можно только по достижении 13,5–14 лет. В норме после 14 лет объём яичка составляет более 4 мл. До этого возраста яичко может быть и 1, и 2, и 3 мл, и все эти параметры будут укладываться в норму.
![Нормальный объём яичек [13] Нормальный объём яичек [13]](/media/bolezny/gipoplaziya-yaichka/normalnyy-obyom-yaichek-13_s.jpeg)
Нормальный объём яичек [13]
По сути снижение объёма яичек — это основное проявление гипогонадизма, как первичного, так и вторичного. Однако стоит отличать гипогонадизм от позднего полового развития, или конституциональной задержки пубертата, когда объём яичек в 14 лет также будет менее 4 мл (такое состояние встречается у 2 % мальчиков) [19]. Разница между этими состояниями в том, что при позднем половом развитии яички через какое-то время увеличатся и половое развитие запустится, тогда как у мальчика с гипогонадизмом оно самостоятельно не начнётся.
Причины гипоплазии яичка
Гипоплазия яичка чаще носит двусторонний характер и является симптомом других заболеваний, таких как синдром Клайнфельтера (частота встречаемости — 1 на 500 мальчиков), синдром Нунан (1 на 10 000), синдром Кальмана (1 на 5 000 мальчиков) и др. [1][3]
Недостаточный объём яичек также выявляется при генетических нарушениях, сопровождающихся ожирением, например при синдроме Прадера — Вилли [6]. Кроме ожирения с раннего возраста, у таких детей наблюдается когнитивный дефицит, низкий рост, маленькие кисти и стопы [15].
Также к недоразвитию яичек может приводить химиотерапия, облучение, варикоцеле, воспалительные заболевания яичка (орхит), сахарный диабет с высоким уровнем сахара и нелеченная целиакия[11]. [6].
Таким образом, если ко взрослому возрасту мальчика объём яичек не начал увеличиваться, причиной этому могут быть врождённые нарушения (синдром Клайнфельтера, синдром Нунан, синдром Кальмана) или перенесённые в детстве патологии (орхит, травмы, перекруты и т. д.).
Факторы риска
Для некоторых состояний установлены факторы риска. Так, частота рождения мальчиков с синдромом Клайнфельтера повышается с возрастом родителей, а также под действием неблагоприятных факторов внешней среды:
- химических мутагенных веществ (некоторых лекарств, алкалоидов, особенно колхицина, нитратов, пестицидов, растворителей и др.);
- физических факторов (различных видов излучения).
Гипоплазия — это всегда врождённое состояние, но во взрослом возрасте из-за перечисленных причин может развиться частичная или полная атрофия яичек. Это два разных заболевания, но они могут сочетаться.
Симптомы гипоплазии яичка
Снижение объёма яичек в части случаев может сопровождаться микропенией, по-другому микропенисом, т. е. уменьшением полового члена. Например, такое сочетание симптомов встречается у 12,9 % пациентов с синдромом Кальмана [2].
Нормальная минимальная длина полового члена у доношенного новорождённого составляет 1,9 см, к началу полового развития — 3,7 см, а у взрослого мужчины — 9,3 см [3].
Недоразвитые яички у мальчиков в возрасте старше 14 лет не могут обеспечить организм достаточным количеством тестостерона, из-за чего не запускается половое развитие и формируются евнухоидные пропорции тела: высокая талия и слишком длинные руки и ноги. Это связано с тем, что именно тестостерон регулирует остановку роста эпифизов трубчатых костей конечностей [3].
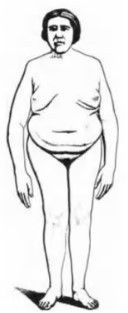
Евнухоидные пропорции тела
В зависимости от заболевания, которое проявилось гипоплазией яичек, сопутствующие симптомы могут различаться.
Так, для пациентов с синдромом Клайнфельтера характерно:
- высокий рост за счёт длины ног;
- гинекомастия — увеличенные грудные железы, что впоследствии повышает риск развития в них злокачественных опухолей;
- ожирение;
- когнитивный дефицит и сложности с развитием речи [3][4][5].
У мальчиков с синдромом Клайнфельтера половое развитие обычно запускается вовремя. Более того, в этом возрасте яички могут достигать объёма 6–8 мл, повышается уровень тестостерона в крови, половой член увеличивается, возникает лобковое оволосение. Начало пубертата ничем не отличается от такового у здоровых детей. Однако впоследствии яички уменьшаются и приобретают плотную структуру, как и сама мошонка. Диагноз обычно ставят в позднем подростковом периоде, основываясь на несоответствии размера полового члена и яичек [4]. Поставить диагноз до подросткового возраста удаётся только у каждого 10-го пациента с синдромом Клайнфельтера [1].
У пациентов с синдромом Нунан, кроме недостаточного объёма яичек, отмечается низкорослость, опущение верхнего века, укорочение шеи и крыловидные складки на ней [3]. В 80 % случаев выявляются пороки сердца: стеноз (сужение) лёгочной артерии и гипертрофия (утолщение) межжелудочковой перегородки [3].
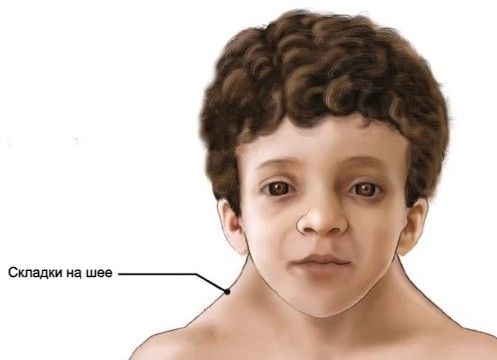
Мальчик с синдромом Нунан
Пациенты с синдромом Кальмана, помимо отсутствия полового развития и малого объёма яичек, не могут различать запахи, что часто становится основной жалобой [3]. Также у трети таких мальчиков нарушен слух, вплоть до тугоухости, и наблюдаются врождённые пороки сердца, расщелина нёба и/или губы, отсутствие одного или нескольких постоянных зубов, а также бимануальная синкинезия (бессознательные зеркальные движения одной руки при волевых движениях другой) [3][7].
Малый объём яичек также отмечается у пациентов с синдромом де ля Шапеля, или ХХ-мужчины [9]. Это состояние встречается в 4–5 раз реже, чем синдром Клайнфельтера, но внешне может практически ничем от него не отличаться. Диагноз ставят по результатам хромосомных и генетических анализов. При этом заболевании может не быть никаких сопутствующих симптомов, кроме несоответствия объёма яичек размеру полового члена.
Другой причиной небольшого объёма яичек является аплазия герминативных клеток, или синдром Дель Кастильо. В яичках этих пациентов содержатся клетки Сертоли, вырабатывающие тестостерон, благодаря чему у таких мужчин сохраняется нормальное половое развитие и они могут вести половую жизнь. Эректильная функция у них обычно не нарушена, но страдает фертильность: пациенты с синдромом Дель Кастильо бесплодны, так как в яичках не образуются сперматозоиды [1].
Гипоплазия яичек также может наблюдаться у детей, перенёсших до начала пубертата операцию по поводу опухолей хиазмально-селлярной области, где находится гипофиз, турецкое седло и перекрёст глазных нервов. Хирургическое удаление пролактиномы, краниофарингиомы и аденомы гипофиза приводит к нарушению работы гипофиза, который запускает половое развитие [8]. Как правило, у таких пациентов нарушены и другие его функции — наблюдается дефицит гормона роста (из-за этого дети перестают расти), нарушение секреции вазопрессина (из-за чего ребёнок постоянно испытывает жажду и его организм выделяет очень много жидкости) и др. Такие же симптомы, в том числе и гипоплазия яичка, могут наблюдаться у детей с мутацией в гене PROP1. При дефекте этого гена нарушается внутриутробная закладка гипофиза [6].
Поздний пубертат, или конституциональная задержка полового развития, как правило, не сопровождается нарушениями обоняния, микропенисом и крипторхизмом. У таких пациентов в возрасте 10–12 лет обычно снижены темпы роста, а к 14–15 года они выражено отстают от сверстников, также у них не увеличиваются яички, наблюдается отставание костного возраста по данным рентгенографии кистей и лучезапястных суставов [3].
Ещё одна причина гипоплазии яичка — это варикоцеле, или расширение вен семенного канатика, обычно одностороннее. В этом случае внешне яичко будет казаться, наоборот, увеличенным, однако это связано с расширением вен семенного канатика, в то время как само яичко будет меньше, чем здоровое [20].
Орхит (воспаление яичка) обычно возникает вследствие паротита [21] и сопровождается лихорадкой, покраснением и болью в области мошонки. Также воспаление может возникать из-за травмы яичка [22]. При воспалении ткань яичка замещается рубцовой тканью, что приводит к уменьшению его размеров.
Патогенез гипоплазии яичка
В норме половое развитие у подростков запускается гипофизом — железой в головном мозге, вырабатывающей ЛГ и ФСГ (лютеинизирующий и фолликулостимулирующий гормоны). Эти гормоны воздействуют на яички, которые в ответ начинают вырабатывать тестостерон.
Выделяют 5 стадий развития наружных гениталий у мальчиков:
- Признаков полового развития нет. Объём яичек при измерении орхидометром Прадера составляет 2–3 мл.
- Возраст — 11,7 ± 1,3. Мошонка увеличивается, отвисает и становится слегка окрашенной, появляются первые пигментированные стержневые волосы на лобке. Объём яичка — 4 мл.
- Возраст — 13,2 ± 0,8. Начинается рост полового члена, мошонка приобретает складчатость. Объём яичка — 10 мл.
- Возраст — 14,7 ± 1,1. Половой член продолжает расти, увеличивается диаметр головки, наружные гениталии приобретают пигментацию. Объём яичка — 12 мл.
- Возраст 15,5 ± 0,7. Наружные гениталии достигают максимальных размеров [12].
![Шкала Таннера. Нормальное половое развитие [12] Шкала Таннера. Нормальное половое развитие [12]](/media/bolezny/gipoplaziya-yaichka/shkala-tannera-normalnoe-polovoe-razvitie-12_s_P7PUAIp.jpeg)
Шкала Таннера. Нормальное половое развитие [12]
Гипоплазия яичек может возникать по различным причинам, поэтому механизмы развития заболевания также будут отличаться.
При синдроме Клайнфельтера объём яичек снижается из-за присутствия во всех клетках лишней Х-хромосомы [4]. У таких пациентов прогрессирует фиброз ткани яичка и гиалиноз канальцев яичка, из-за чего они становятся плотными и уменьшаются в размерах. Одной из возможных причин маленького размера яичек у таких мальчиков считают увеличенное количество CAG-повторов (цитозин-аденин-гуанин) в гене рецептора к тестостерону. Этот ген расположен на Х-хромосоме, и при добавочной Х-хромосоме количество повторов увеличивается, что снижает чувствительность к тестостерону. А для развития клеток Сертоли яичка и, соответственно, запуска сперматогенеза необходимо воздействие тестостерона внутри самих же яичек, где его концентрация в 50–100 раз выше, чем в крови [24]. Этим же объясняется гинекомастия и евнухоидные пропорции тела. Высокий рост у таких пациентов связан с повышенной экспрессией гена SHOX, также расположенного на Х-хромосоме [23].
При синдроме де ля Шапеля у некоторых пациентов имеется женский набор хромосом, а у других больных такого нарушения нет, но есть генетические дефекты [9]. Поэтому этот синдром к хромосомным патологиям можно отнести довольно условно.
При синдроме Кальмана в основе заболевания лежат изменения в генах, регулирующих работу гипофиза. По данным генетического исследования 77 детей с этим заболеванием, наиболее частыми были дефекты генов KAL1, GNRHR и FGFR1 [2]. В основе синдромов Нунан и Прадера — Вилли также лежат генетические аномалии [3].
У мальчиков с тяжёлыми хроническими заболеваниями, например с сахарным диабетом и большими колебаниями уровня глюкозы в течение дня, яички могут долгое время иметь допубертатный (детский) объём. Соответственно, половое развитие запускаться самостоятельно тоже не будет. Это связано с тем, что при тяжёлом течении диабета организм бросает все силы на то, чтобы преодолеть осложнения высокого уровня глюкозы в крови. Снижение глюкозы на фоне правильно подобранной терапии инсулином позволяет добиться увеличения объёма яичек и запуска полового созревания [10]. Так же бывает и при нелеченной целиакии [11].
Причины позднего пубертата до конца не выяснены. Однако известно, что для конституциональной задержки полового развития характерна генетическая предрасположенность: как правило, у родителей таких мальчиков половое развитие тоже началось позднее, чем у сверстников [7]. Нет данных, что эти дети чем-то отличаются от других, просто у них более поздние сроки пубертата, что, возможно, обусловлено генетически.
Классификация и стадии развития гипоплазии яичка
Официальной классификации и стадийности у гипоплазии яичек не существует. Однако это нарушение можно классифицировать по заболеванию, которое к нему привело:
1. Патологические состояния:
- Врождённые нарушения:
- хромосомные: синдром Клайнфельтера, синдром де ля Шапеля и др.;
- генетические: синдром Кальмана, синдром Нунан, синдром Прадера — Вилли, синдром Барде — Бидля, множественный дефицит гормонов гипофиза при мутациях в гене PROP1 и др.
- Приобретённые нарушения: химио- и лучевая терапия, орхит, варикоцеле, инфильтративные болезни, аутоиммунные заболевания, перекрут яичек, травмы и др.
- Нарушения неустановленной причины: синдром Дель Кастильо (до конца не известно, что к нему приводит) и др.
2. Условно патологические состояния:
- Поздний пубертат (конституциональная задержка полового развития).
- Функциональный гипогонадизм при тяжёлых хронических патологиях, например при целиакии или сахарном диабете.
Гипоплазия яичка бывает двусторонней (например, при синдромах) или односторонней (например, при варикоцеле).
Осложнения гипоплазии яичка
Основное осложнение гипоплазии яичек — это недостаточная выработка тестостерона и отсутствие полового развития. Без лечения у таких пациентов формируются евнухоидные пропорции тела, во взрослом возрасте они не могут вести половую жизнь и становятся бесплодными [1][2][3][7]. Отсутствие полового развития также может привести к снижению минеральной плотности костей [3].
Кроме того, такие подростки могут испытывать психологический дискомфорт из-за своей непохожести на сверстников.
Диагностика гипоплазии яичка
В возрасте 14 лет, как уже указывалось ранее, объём яичек при измерении орхидометром Прадера должен составлять более 4 мл, а по данным ультразвукового исследования органов мошонки — более 3 мл [6][12].

Орхидометр Прадера
При объёме яичка 4 мл его размер в длину, как правило, составляет более 2,5 см, что позволяет самостоятельно оценить размеры с помощью линейки без орхидометра [14]. При длине яичка менее 2,5 cм у мальчиков старше 14 лет рекомендуется обратиться к детскому эндокринологу.
Сочетание небольшого объёма яичек с микропенисом является красным флагом гипогонадизма [7] и требует детального обследования.
Как уже уточнялось выше, такие сопутствующие заболевания, как тугоухость, врождённые пороки сердца, расщелина губы и нёба, могут свидетельствовать о синдроме Кальмана.
Диагностика причин гипоплазии яичек может включать:
- гормональное обследование (ЛГ, ФСГ, общий тестостерон, ингибин B, АМГ);
- УЗИ органов мошонки;
- рентгенографию кистей и лучезапястных суставов;
- анализ на кариотип и генетическое обследование;
- спермограмму у взрослых пациентов.
Гипоплазию яичек нужно отличать от полного отсутствия яичек в мошонке — аплазии и агенезии (агенезия — отсутствие закладки яичка, аплазия — ткань была заложена, но не развилась), т. е. от полного отсутствия яичек в мошонке. По-другому отсутствие яичек в мошонке называется анорхией [1].
Лечение гипоплазии яичка
В большинстве случаев недостаточный объём яичек не может обеспечить необходимый уровень тестостерона. Поэтому пациентам нужно пожизненно получать его в виде препаратов (внутримышечных уколов, пластырей и т. д.). Для некоторых патологий, таких как синдром Клайнфельтера, это единственно возможная терапия. Однако надо понимать, что на препаратах тестостерона невозможно добиться сперматогенеза и, соответственно, фертильности. Зачатие ребёнка при этом синдроме возможно только с помощью метода экстракции сперматозоидов (TESE и microTESE), т. е. получения сперматозоидов из яичка с помощью биопсии, после чего проводится ЭКО [5].
При синдроме Кальмана увеличение объёма яичек и сперматогенез возможен на длительной терапии препаратами гонадотропинов — рекомбинантного ФСГ и ХГЧ. В последнее время к этому виду терапии приковано особенное внимание. По данным диссертации И. Ю. Иоффе, такая терапия в течение 12 месяцев позволила увеличить объём яичек и изменить уровень ингибина В и АМГ, что косвенно свидетельствует о созревании клеток Сертоли и улучшении фертильности [16], однако в другой работе подобные результаты получены не были [2].
Известно, что при гипоплазии яичек по приобретённой причине (например, на фоне опухоли головного мозга) ответ на терапию гонадотропинами лучше, чем при врождённых заболеваниях [2]. При такой гипоплазии в большинстве случаев препараты принимают пожизненно, но всё зависит от причины аномалии. Кроме того, пока до конца не изучено, с какого именно препарата начинать терапию и в какой дозе. В клинических рекомендациях по мужскому бесплодию такие схемы есть, но лечение бесплодия у взрослых пациентов очень отличается от схем по иницации пубертата у детей.
При позднем пубертате может быть назначена пробная терапия препаратами тестостерона в небольших дозах, которая позволяет стимулировать собственное половое развитие [7]. Таких мальчиков часто также беспокоит небольшой рост. Чтобы он стал ближе к нормальному, в зарубежных исследованиях применялся гормон роста и блокаторы ароматазы — фермента, с помощью которого из тестостерона синтезируется эстрадиол. Эффект при применении блокаторов ароматазы достигается благодаря блокировке закрытия зон роста, которая возникает под влиянием эстрогенов.
По данным свежих зарубежных исследований и метаанализа, терапия Летрозолом предотвращает закрытие зон роста, позволяет улучшить ростовой прогноз и может применяться вместо тестостерона для запуска пубертата у пациентов с конституциональной задержкой [17][18]. Однако вопрос о безопасности такой терапии остаётся открытым, так как долгосрочных результатов подобной лечебной тактики пока не опубликовано.
Если гипоплазия связана с варикоцеле, то оперативным путём удаляют расширенные вены канатика, что улучшает показатели спермограммы и приводит к увеличению размера яичка.
Прогноз. Профилактика
Терапия препаратами тестостерона и гонадотропинами позволяет всем пациентам с гипоплазией яичка достичь высокого уровня тестостерона, запустить половое развитие и вести половую жизнь. В медицине это называется «андрогенизацией». Соответственно, в отношении андрогенизации при правильно подобранных дозах препаратов прогноз благоприятный.
В отношении лечения бесплодия прогноз также более чем благоприятный. В последние годы появилось много разных техник по экстракции сперматозоидов у пациентов с синдромом Клайнфельтера, а терапия препаратами гонадотропинов в части случаев помогает пациентам с синдромом Кальмана зачать в естественном цикле [2].
При гипоплазии одного яичка и нормальной работе второго возможно удаление недоразвитого яичка (орхиэктомия). В дальнейшем по желанию пациента может проводиться эстетическое протезирование (имплантация искусственного яичка). Но односторонняя гипоплазия — это всё-таки очень редкая ситуация, поэтому в основном орхидэктомия проводится при полной атрофии яичках, а не при гипоплазии.
Профилактика гипоплазии яичек
Предотвратить некоторые врождённые причины гипоплазии можно только с помощью пренатальной генетической диагностики. Это, например, актуально для синдрома Клайнфельтера, который можно установить по результатам НИПТ (неинвазивного пренатального теста).
Из приобретённых причин возможно профилактировать развитие орхита, который часто является следствием паротита. От последнего возможно привиться.
Список литературы
Поздняк А. О. Клинические варианты врождённого первичного гипогонадизма у мальчиков // Практическая медицина. — 2010. — № 4. — С. 109–111.
Кокорева К. Д. Врождённый изолированный гипогонадотропный гипогонадизм: клинический полиморфизм и молекулярно-генетическая гетерогенность: дис. … к-та мед. наук: 3.1.19. — М., 2023. — 126 с.
Дедов И. И., Семичева Т. В., Петеркова В. А. Половое развитие детей: норма и патология. — М.: Колор Ит Студио, 2002. — 232 с.
Беспалюк Д. А., Чугунов И. С. Синдром Клайнфельтера у детей и подростков // Проблемы эндокринологии. — 2018. — № 5. — С. 321–328.
Воронцова М. В., Калинченко Н. Ю. Синдром Клайнфельтера: обзор литературы по использованию современных методов вспомогательных репродуктивных технологий // Проблемы эндокринологии. — 2020. — № 6. — С. 31–38.
Российская ассоциация эндокринологов. Гипогонадизм у детей и подростков: клинические рекомендации. — М., 2016. — 23 с.
Boehm U., Bouloux P. M., Dattani M. T., de Roux N. et al. Expert consensus document: European Consensus Statement on congenital hypogonadotropic hypogonadism — pathogenesis, diagnosis and treatment // Nat Rev Endocrinol. — 2015. — № 9. — P. 547–564.ссылка
Кан Я. А., Жестикова М. Г. Вторичный гипогонадизм у пациентов после хирургического лечения по поводу опухолей хиазмально-селлярной области // Бюллетень сибирской медицины. — 2011. — № 2. — С. 22–25.
Cанникова Е. С., Латышев О. Ю., Самсонова Л. Н. и др. Синдром де ля Шапелля: клинико-лабораторная характеристика четырёх пациентов // Проблемы эндокринологии. — 2017. — № 2. — С. 124–126.
Никонова Т. В., Ильина А. Н., Егорычева Е. К. и др. Случай задержки физического и полового развития в сочетании с сахарным диабетом типа 1 (синдром Линча — Каплана — Хенна — Краша) // Сахарный диабет. — 2002. — № 4. — С. 56.
Бржезинская Л. Б., Латышев О. Ю., Самсонова Л. Н., Окминян Г. Ф. и др. Задержка роста и полового развития у мальчика с целиакией // Проблемы эндокринологии. — 2017. — № 2. — С. 103–105.
Brook D. Brook's Clinical Pediatric Endocrinology. — 7th edition. — Wiley-Blackwell, 2019. — 805 p.
Liu C., Liu X., Zhang X. et al. Referential Values of Testicular Volume Measured by Ultrasonography in Normal Children and Adolescents: Z-Score Establishment // Front Pediatr. — 2021. — № 9. ссылка
Alenazi M. S., Alqahtani A. M., Ahmad M. M. et al. Puberty Induction in Adolescent Males: Current Practice // Cureus. — 2022. — № 4. ссылка
Богова Е. А., Волеводз Н. Н. Синдром Прадера — Вилли: новые возможности в лечении детей // Проблемы эндокринологии. — 2013. — № 4. — С. 33–40.
Иоффе И. Ю. Дифференциальная диагностика и тактика лечения гипогонадотропного гипогонадизма у юношей: дис. … к-та мед. наук: 14.01.02. — СПб., 2023. — 154 с.
Rohani F., Asadi R., Mirboluk A. A. Letrozole Effect on Final Height of Patients with Constitutional Delay of Growth and Puberty // Med Arch. — 2019. — № 5. — Р. 307–310. ссылка
Dutta D., Singla R., Surana V., Sharma M. Efficacy and Safety of Letrozole in the Management of Constitutional Delay in Growth and Puberty: A Systematic Review and Meta-analysis // J Clin Res Pediatr Endocrinol. — 2022. — № 2. — Р. 131–144. ссылка
Orlowski С. Delayed Puberty: pediatric clinical advisor. — 2nd edition. — Mosby, 2007. — P. 153–154.
de Los Reyes T., Locke J., Afshar K. Varicoceles in the pediatric population: Diagnosis, treatment, and outcomes // Can Urol Assoc J. — 2017. — Vol. 11. — P. S34–S39. ссылка
Yang D. M., Choi H. I., Kim H. C. et al. Small testes: clinical characteristics and ultrasonographic findings // Ultrasonography. — 2021. — № 3. — Р. 455–463. ссылка
Яровой С. К., Хромов Р. А. Тупая травма мошонки и яичка: алгоритм выбора лечебной тактики // Исследования и практика в медицине. — 2018. — № 4. — С. 26–35.
Sá R., Ferraz L., Barros A., Sousa M. The Klinefelter Syndrome and Testicular Sperm Retrieval Outcomes // Genes. — 2023. — № 3. ссылка
McBride J. A., Coward R. M. Recovery of spermatogenesis following testosterone replacement therapy or anabolic-androgenic steroid use // Asian J Androl. — № 3. — Р. 373–380.ссылка

