Определение болезни. Причины заболевания
Гипертрофия миндалин (Tonsillar hypertrophy) — это увеличение миндалин, представляющих собой скопления лимфоидной ткани в различных частях глотки. Заболевание может проявляться по-разному, например становится труднее глотать и дышать через нос, появляется дискомфорт в глотке, возникает храп, в том числе с остановками дыхания во сне, и другие жалобы.
В глотке находятся две одиночные и две парные миндалины: глоточная и язычная, нёбные и трубные. Все они формируют так называемое лимфоидное кольцо Вальдейера — Пирогова. Гипертрофия в этом кольце бывает как изолированной, когда увеличивается одна миндалина, так и сочетанной, когда затронуто несколько миндалин.
Гипертрофированную глоточную миндалину также называют аденоидами.

Лимфоидное кольцо Пирогова — Вальдейера
Распространённость
Гипертрофия глоточной миндалины наиболее часто встречается у детей в возрасте от 3 до 6 лет. По разным оценкам, эта миндалина увеличивается примерно у 35 % детей, но в некоторых регионах и возрастных группах распространённость может достигать 70 % [1]. С возрастом глоточная миндалина естественным образом уменьшается, поэтому у людей старше 18 лет эта патология встречается реже. Среди взрослых пациентов операции по поводу гипертрофии глоточной миндалины составляют менее 1 % от всех ЛОР-вмешательств [2].
Гипертрофия нёбных миндалин в детском возрасте встречается реже и развивается, по некоторым данным, у 2,5 % детей [3]. Однако в РФ крупных популяционных исследований не проводилось.
Данные по распространённости гипертрофии язычной и трубных миндалин ограничены. Вместе с тем, многие авторы сходятся во мнении, что эта проблема часто не диагностируется, поскольку требует проведения специальных исследований, таких как непрямая гипофарингоскопия и эндоскопия.
Среди пациентов ЛОР-профиля гипертрофия язычной миндалины встречается примерно в 24 % случаев, причём чаще у женщин, чем у мужчин [4].
Гипертрофия трубных миндалин описана в основном у детей, как правило в сочетании с аденоидами [5].
Причины гипертрофии миндалин
Наиболее частая причина — это перенесённое острое или хроническое инфекционное воспаление, например хронический тонзиллит. Способствовать гипертрофии может как вирусное, так и бактериальное или грибковое заболевание. Среди вирусов особое значение имеют лимфотропные микроорганизмы, т. е. поражающие лимфоидную ткань, в частности вирус герпеса, Эпштейна — Барр и аденовирус [16].
Другие причины:
- аномалии развития лимфоидной системы, например увеличение язычной и нёбных миндалин при синдроме Дауна, увеличение глоточной миндалины при расщелине твёрдого и мягкого нёба;
- генетическая предрасположенность (гипертрофия миндалин чаще встречается у детей, чьи родители также сталкивались с этой патологией).
- воздействие факторов внешней среды, в том числе табачного дыма и загрязнённого воздуха;
- гастроэзофагеальная рефлюксная болезнь;
- аллергия;
- новообразования миндалин;
- викарная гипертрофия (увеличение одних миндалин после удаления других) [1].
Симптомы гипертрофии миндалин
Наличие и выраженность симптомов зависит от степени увеличения миндалин. Так, небольшая гипертрофия в большинстве случаев не вызывает каких-либо жалоб. Но при выраженном увеличении те или иные проявления наблюдаются практически всегда [1].
К основным симптомам гипертрофии глоточной миндалины (аденоидам) относятся:
- заложенность носа;
- храп и/или остановки дыхания во сне;
- гнусавость.
Храп при гипертрофии глоточной миндалины, как правило, не зависит от положения тела. При воспалении увеличенной глоточной миндалины (аденоидите) присоединяется ощущение, что по задней стенке глотки стекает слизистое или гнойное отделяемое.
При гипертрофии нёбных и язычной миндалин возникают следующие симптомы:
- дискомфорт в горле;
- затруднение при глотании;
- ощущение инородного тела в глотке;
- храп и/или остановки дыхания во сне.
Когда миндалины воспалены, к указанным жалобам может присоединяться боль в горле, отделяемое в глотке и образование пробок в миндалинах.

Пробки в миндалинах
Гипертрофия трубных миндалин чаще всего проявляется хроническими воспалительными заболеваниями ушей, реже храпом или затруднением носового дыхания [5].
Патогенез гипертрофии миндалин
В норме миндалины выполняют ряд функций, связанных с работой иммунной системы. Они — первые иммунные органы на пути инфекционных агентов, попадающих в организм через нос или рот, и участвуют в выработке специфических антител, которые защищают человека от болезнетворных микробов.
Само по себе увеличение миндалин, особенно у детей, может быть временным. Если симптомов и осложнений нет, то заболеванием гипертрофия не считается [12]. Увеличенные в детстве миндалины, особенно глоточная, обычно уменьшаются с возрастом. Как правило, гипертрофия этой миндалины самостоятельно проходит к 18–20 годам.
Точные причины увеличения миндалин в каждом конкретном случае выявить затруднительно, обычно предполагается сочетание различных факторов, среди которых ведущую роль играет инфекционное воспаление. Так, при частом или длительном воздействии вирусов регенерация покровных клеток нарушается и миндалины заполняются лимфоидными клетками, что проявляется гипертрофией. Некоторые вирусы, в том числе аденовирусы, вирусы герпеса и бока-вирусы, могут поражать саму лимфоидную ткань, приводя к её разрастанию. Среди бактериальных возбудителей, способствующих гипертрофии миндалин, чаще всего выделяют стрептококки и стафилококки [8].
Другим фактором, приводящим к гипертрофии, может стать гастроэзофагеальный рефлюкс. При этом заболевании желудочный сок раздражает ткани глотки, в том числе миндалины. Высокая кислотность и ферменты желудочного сока повреждают эпителий и провоцируют воспалительную реакцию, которая, в свою очередь, приводит к увеличению размеров миндалин [9].
Также было выявлено, что глоточная и нёбные миндалины чаще увеличены у детей с аллергическим ринитом. Вероятно, гипертрофия при аллергии также связана с поддержанием хронического воспаления.
У пациентов с недоразвитием твёрдого и мягкого нёба (волчьей пастью) нередко встречается функциональное увеличение глоточной миндалины, так как она препятствует попаданию пищи в носоглотку при глотании [10].
Классификация и стадии развития гипертрофии миндалин
Важно различать временное увеличение миндалин за счёт воспалительного отёка тканей и истинную (постоянную) гипертрофию.
Степень тяжести гипертрофии зависит не только от объёма, но и от типа миндалины.
В России чаще всего применяют классификацию гипертрофии глоточной миндалины, разработанную А. Г. Лихачёвым [1]. В ней размер этой миндалины соотносится с сошником и хоаной. Сошник — это часть перегородки носа в задних отделах, а хоана — это отверстие между полостью носа и носоглоткой.
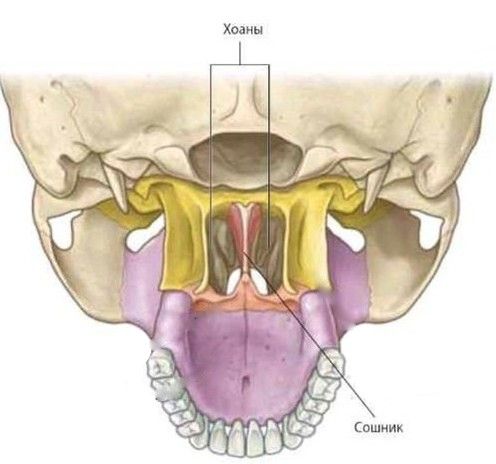
Сошник и хоаны (вид черепа сзади)
В соответствии с этой классификацией, выделяют три степени гипертрофии глоточной миндалины (аденоидов):
- I степень — аденоиды закрывают не более 1/3 сошника и хоаны;
- II степень — от 1/3 до 2/3 сошника и хоаны;
- III степень — более 2/3 сошника и хоаны.
При аденоидах I степени может ощущаться незначительное затруднение носового дыхания, при аденоидах II степени — от слабого до умеренного затруднения, может появиться или усилиться храп. Аденоиды III степени могут сопровождаться выраженным затруднением носового дыхания и храпом, в том числе с остановками дыхания во сне, также может появиться дискомфорт при глотании.
Чтобы оценить гипертрофию нёбных миндалин, используют классификацию по Б. С. Преображенскому [1][7]. По ней оценивают, какую часть расстояния от края передней нёбной дужки до середины язычка мягкого нёба занимает выступающая нёбная миндалина:
- I степень — миндалина выступает на 1/3 этого расстояния;
- II степень — на 2/3;
- III степень — более чем на 2/3 или соприкасается с другой миндалиной.
Чем выше степень, тем более выражены симптомы, такие как дискомфорт в глотке, затруднение при глотании и храп, в том числе с остановками дыхания во сне. При этом гипертрофия нёбных миндалин, особенно I–II степени, может протекать без симптомов.
Для гипертрофии трубных и язычной миндалины отдельной общепринятой классификации не разработано.
Осложнения гипертрофии миндалин
Основные осложнения гипертрофии миндалин:
- Синдром обструктивного апноэ сна (СОАС). Увеличенные миндалины уменьшают просвет глотки, способствуя остановкам дыхания во сне. При этом в кровь поступает недостаточно кислорода, что проявляется дневной сонливостью, снижением концентрации внимания и раздражительностью [1][5]. Этот синдром может возникать или усугубляться как у взрослых, так и у детей.
- Изменение строения твёрдого нёба и прикуса. У детей аденоиды способны вызывать длительное затруднение носового дыхания. При этом формируется привычка дышать ртом, которая может сохраняться даже после уменьшения аденоидов. Длительное ротовое дыхание по мере роста ребёнка может приводить к появлению так называемого «готического» твёрдого нёба, когда его свод поднимается и заостряется. Такое нарушение может влиять на положение зубов [11].
- Отиты. Гипертрофия глоточной и трубных миндалин может провоцировать частые острые отиты или даже способствовать развитию хронического отита [6]. Причина этого — в особенности строения слуховых труб. Они представляют собой узкие каналы, соединяющие носоглотку и пространство среднего уха, и регулируют давление воздуха, а также удаляют отделяемое из среднего уха. Увеличенные миндалины могут перекрывать отверстие слуховых труб, которое находится в носоглотке, вызывая тем самым воспаление в ухе. Если миндалины сами воспалены, то инфекция из них может переходить на слуховые трубы, что также приводит к отитам [1], которые проявляются снижением слуха, болью в ушах и выделениями из уха.
- Синуситы. У детей с увеличенной глоточной миндалиной чаще возникают синуситы (воспаление околоносовых пазух). Они проявляются выделениями из носа, затруднением носового дыхания, повышением температуры и болью в лице.
Диагностика гипертрофии миндалин
Диагностикой гипертрофии миндалин занимается врач-оториноларинголог. На приёме доктор спросит о жалобах, соберёт анамнез (историю болезни), проведёт осмотр и специализированные исследования.
Сбор жалоб и анамнеза
При сборе анамнеза врач уточняет:
- насколько выражены симптомы, как давно они появились и как изменялись со временем;
- уменьшилась ли повседневная активность, есть ли патологическая сонливость, проблемы с учёбой или работой;
- как часто возникают воспалительные заболевания носа, околоносовых пазух, глотки и ушей;
- есть ли сезонная или бытовая аллергия, а также сопутствующие заболевания;
- ставили ли родителям диагноз «гипертрофия миндалин» [1][6].
Осмотр
При осмотре глотки доктор оценивает степень гипертрофии нёбных миндалин. Язычную миндалину осматривают с помощью непрямой гипофарингоскопии (обследовании гортани с зеркалом). Для осмотра носоглотки, где расположены глоточная и трубная миндалины, раньше также применяли специальное зеркало, однако эта методика достаточно трудоёмка, особенно у детей.
Также раньше широко использовалось пальцевое обследование носоглотки, однако сейчас эта манипуляция не рекомендована, поскольку её результаты достаточно субъективны. Кроме того, пальпация носоглотки крайне неприятна для пациентов и может травмировать структуры глотки [1]. Поэтому сейчас основной метод — это инструментальная диагностика.
Инструментальная диагностика
Наиболее предпочтительный метод диагностики гипертрофии глоточной и трубных миндалин — это эндоскопическое исследование полости носа и носоглотки [1], проводимое при помощи гибкого или твёрдого эндоскопа.

Назальная эндоскопия
Для детей предпочтительнее гибкий эндоскоп, так как он менее травматичен. В ходе исследования врач может оценить форму и размеры миндалин, а также отличить гипертрофию от других образований глотки. К недостаткам методики можно отнести достаточно дорогостоящее оборудование, поэтому обследование проводят не во всех клиниках. Также эндоскопию трудно выполнить у эмоционально неустойчивых взрослых и детей [1].
В качестве дополнительного метода диагностики используют рентгенографию носоглотки в боковой проекции. Этот сравнительно недорогой и безболезненный метод позволяет оценить величину аденоидов. Но с помощью рентгена их нельзя отличить от других образований глотки. Также при исследовании требуется корректная укладка пациента, что не всегда получается [1].
Компьютерная томография (КТ) околоносовых пазух и носоглотки назначается, чтобы исключить сопутствующие заболевания околоносовых пазух, оценить форму и размер глоточной миндалины, отличить гипертрофию от других патологий носоглотки [1]. Однако КТ миндалин с контрастным усилением, как и магнитно-резонансная томография (МРТ), редко применяются при гипертрофии. Как правило, их назначают, чтобы уточнить диагноз при подозрении на новообразования или кисты миндалин.
Лабораторная диагностика
Лабораторных показателей, специфических для гипертрофии миндалин, не существует. Поэтому анализы крови и мочи обычно назначают только во время обследования перед операцией, если она необходима.
Мазки на микробиологическое исследование при гипертрофии миндалин сдавать не нужно [1].
Другие методы диагностики
При подозрении на злокачественное новообразование доктор может рекомендовать биопсию миндалины.
Также врач может направить на консультацию к сомнологу и исследование ночного сна (кардиореспираторный мониторинг) при подозрении на апноэ.

Кардиореспираторный мониторинг
Если у пациента есть признаки аллергического ринита, показана консультация врача-аллерголога и проведение аллергопроб [6].
Если в сочетании с гипертрофией миндалин увеличено несколько лимфоузлов, печень или селезёнка, а также снижены нейтрофилы (нейтропения) в общем анализе крови, то отоларинголог может направить пациента к врачу-инфекционисту, чтобы исключить стойкую герпесвирусную инфекцию [1].
Дифференциальная диагностика
Все симптомы гипертрофии миндалин могут встречаться и при других болезнях. От врача требуется отличить увеличение миндалин от воспалительных заболеваний носа, околоносовых пазух и глотки, а также от новообразований и функциональных патологий глотки.
Лечение гипертрофии миндалин
Лечить гипертрофию необходимо лишь при наличии соответствующих симптомов. Если увеличение миндалин не вызывает жалоб, оно не требует медицинских вмешательств. В таких случаях достаточно 1–2 раза в год посещать ЛОР-врача для наблюдения.
Консервативное (нехирургическое) лечение
Если увеличение миндалин сочетается с признаками их активного воспаления, проводят противовоспалительную терапию. К таким симптомам относится боль в глотке, кашель, гнойное или слизистое отделяемое на миндалинах и задней стенке глотки.
Медикаментозное лечение воспалённых миндалин включает применение:
- изотонических или гипертонических солевых растворов в нос в виде капель или спреев;
- местных антибактериальных капель или спреев в нос;
- муколитических препаратов;
- местных глюкокортикостероидных спреев (размеры миндалин уменьшаются за счёт противовоспалительного эффекта) [13].
Медикаментозное лечение воспаления язычной и нёбных миндалин в период обострения также может включать применение системных антибиотиков, местных антисептических растворов и обезболивающих препаратов. При выявлении грибковой инфекции миндалин назначают специфические антимикотические средства.
Хирургическое лечение
Цель хирургического лечения при гипертрофии миндалин — уменьшение их размеров или полное удаление.
Удаление нёбных миндалин. Тонзиллотомия — это операция, при которой удаляют часть нёбных миндалин, что приводит к уменьшению их размера. Она проводится при гипертрофии нёбных миндалин II–III степени и признаках апноэ сна средней или тяжёлой степени по данным инструментального сомнологического обследования. В том случае, когда провести это обследование нельзя, решение принимают на основании сведений о храпе с остановками дыхания в сочетании с клиническими проявлениями апноэ (вялостью, сонливостью и т. п.) [1]. Операция выполняется в ЛОР-стационаре под общей анестезией.
Чаще всего тонзиллотомия проводится детям с трёх лет (в редких случаях с двух). У взрослых в большинстве случаев более целесообразно полное удаление нёбных миндалин — тонзиллэктомия [14].
Показания к тонзиллэктомии при гипертрофии миндалин:
- хронический тонзиллит при осложнённом течении (токсико-аллергическая форма II степени тяжести) или неэффективности консервативного лечения других форм хронического тонзиллита;
- синдром обструктивного апноэ сна средней или тяжёлой степени при неэффективности других методов лечения [15].
Операцию проводят в ЛОР-отделении с госпитализацией на 1–5 дней.
Помимо традиционной тонзиллэктомии с применением хирургических инструментов, некоторые хирурги используют модифицированные методики с радиоволновым, лазерным, шейверным и электрохирургическим оборудованием.
Удаление глоточной миндалины. Аденотомия — это операция по удалению увеличенной части глоточной миндалины. Проводится при следующих показаниях:
- длительное выраженное затруднение носового дыхания при отсутствии других причин (искривления перегородки носа, хронического ринита, полипов носа и т. п.);
- сочетание гипертрофии глоточной миндалины с хроническим воспалением (аденоидитом), которое не поддаётся эффективному медикаментозному лечению;
- наличие осложнений заболевания: синдрома обструктивного апноэ сна средней или тяжёлой степени; экссудативного среднего отита, не поддающегося лечению более 3 месяцев; хронического синусита с выраженными симптомами, не поддающегося медикаментозной терапии; частых острых средних отитов или синуситов (более 3 раз за 6 месяцев или более 4 раз за 12 месяцев) при отсутствии других причин [1].
Раньше аденотомию детям чаще всего выполняли под местной анестезией, что было чрезвычайно травматическим опытом для ребёнка. Сейчас эту операцию рекомендуется проводить под общей анестезией с госпитализацией пациента [1]. Во время процедуры желательно, чтобы был визуальный контроль при помощи видеоэндоскопии — это значительно повышает безопасность и качество выполнения операции. Как дополнительное оборудование во время аденотомии может использоваться шейвер, лазер или электрокоагулятор.
Хирургическое лечение гипертрофии язычной миндалины. Выделяют два типа операций: редукцию, т. е. уменьшение размера, и полное удаление язычной миндалины. Строгие показания для того или иного типа вмешательства отсутствуют, объём операции определяется хирургом в каждом случае индивидуально [4].
Редукция может быть достигнута как за счёт внутренней коагуляции (прижигания) миндалины при помощи радиоволнового или электрохирургического коагулятора, так и за счёт резекции, т. е. удаления её части. Резекцию целесообразно проводить лазерным или электрохирургическим оборудованием, чтобы сразу остановить кровотечение.
Полное удаление миндалины подразумевает её хирургическое отделение от корня языка при помощи металлических, радиоволновых инструментов или лазера [4].
Хирургическое лечение гипертрофии трубных миндалин. Такие операции выполняют при признаках синдрома обструктивного апноэ сна средней и тяжёлой степени, а также при длительно текущих или рецидивирующих отитах, когда другие методы лечения неэффективны. Такое лечение подразумевает удаление увеличенных участков миндалины при помощи различных хирургических инструментов, лазера либо шейвера [5].
Осложнения хирургического лечения
Как и любая операция, хирургическое лечение гипертрофии миндалин связано с определёнными рисками. Наиболее частым осложнением является кровотечение, возникшее во время операции или в течение двух недель после неё. Реже встречаются аллергические реакции и нежелательные явления, связанные с введением лекарственных препаратов во время операции. В отдельных случаях описаны инфекционные осложнения, а также повреждение расположенных рядом с миндалинами нервов [15].
Существует расхожее мнение о том, после удаления миндалин повышается риск развития респираторных инфекций , но такое мнение не находит реального подтверждения в крупных популяционных исследованиях. Удаление нёбных миндалин в среднем снижает частоту обращения к врачам по поводу острых респираторных инфекций (ОРЗ) более чем на 40 % [17].
Реабилитация после операции
В зависимости от типа и метода хирургического вмешательства пациент может находиться в стационаре до 5 дней после операции. В первые 2 недели (иногда в течение месяца) возможны болевые ощущения и дискомфорт в области хирургического вмешательства. На время заживления врач может рекомендовать диету без раздражающей пищи и напитков, а также отказаться от алкоголя. Из лекарств назначают обезболивающие препараты.
Из-за рисков кровотечения в послеоперационном периоде рекомендуют 2–4 недели избегать физических нагрузок.
На осмотр к врачу желательно прийти через 7–14 дней после операции, далее режим наблюдения подбирают индивидуально [1].
Физиотерапия
Применяется для лечения хронического воспаления в миндалинах, чтобы уменьшить их размер за счёт снижения отёка тканей. Однако при истинной гипертрофии существенного эффекта от неё не будет.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Тем не менее, даже при корректно выполненной аденотомии у детей существует риск повторного разрастания ткани глоточной миндалины [6]. Повторного роста нёбных миндалин при полном их удалении не наблюдается. Эффективность хирургического лечения при гипертрофии язычной миндалины достигает 80 % [4].
Без лечения при гипертрофии глоточной миндалины у детей развиваются изменения лицевого скелета и зубочелюстной системы [11]. Длительное хроническое воспаление ушей может привести к необратимой тугоухости.
Специфическая профилактика гипертрофии миндалин отсутствует. Регулярное посещение ЛОР-врача поможет своевременно выявить признаки их хронического воспаления, лечение которого помогает предотвратить гипертрофию [1].
Список литературы
Национальная медицинская ассоциация оториноларингологов. Гипертрофия аденоидов. Гипертрофия нёбных миндалин: клинические рекомендации. — М., 2021. — 49 с.
Арзамазов С. Г. Оптимизация хирургического лечения гипертрофии глоточной миндалины у взрослых с применением гольмиевого лазера: автореф. дис. … к-та мед. наук: 14.01.03. — М., 2019. — 28 с.
Uijen J. H., Bindels P. J., Schellevis F. G., van der Wouden J. C. ENT problems in Dutch children: trends in incidence rates, antibiotic prescribing and referrals 2002–2008 // Scand J Prim Health Care. — 2011. — № 2. — P. 75–79. ссылка
Гришунина О. Е., Лейзерман М. Г. Распространённость гипертрофии язычной миндалины и тактика лечения // Проблемы женского здоровья. — 2013. — № 4. — С. 77–79.
Русецкий Ю. Ю., Латышева Е. Н., Полунина Т. А. и др. Гипертрофия трубных валиков как причина обструктивного апноэ сна у детей // Педиатрия. Журнал им. Г. Н. Сперанского. — 2016. — № 5. — С. 82–85.
Ahmad Z., Krüger K., Lautermann J. et al. Adenoid hypertrophy-diagnosis and treatment: the new S2k guideline // HNO. — 2023. — Vol. 71. — P. 67–72. ссылка
Пальчун В. Т., Крюков А. И., Магомедов М. М. Оториноларингология. — 4-е издание, переработанное и дополненное. — М.: ГЭОТАР-Медиа, 2019. — 584 с.
Johnston J. J., Douglas R. Adenotonsillar microbiome: an update // Postgrad Med J. — 2018. — № 1113. — P. 398–403. ссылка
Li W., Zhang Y., Li X. et al. Causal association of gastroesophageal reflux disease with chronic sinusitis and chronic disease of the tonsils and adenoids // Eur Arch Otorhinolaryngol. — 2024. — № 6. — P. 2975–2984. ссылка
Abdel-Aziz M., Khalifa B., Shawky A. et al. Trans-oral endoscopic partial adenoidectomy does not worsen the speech after cleft palate repair // Braz J Otorhinolaryngol. — 2016. — № 4. — P. 422–426. ссылка
Lan Y., Chen J., Chen S. et al. Influences of Adenoid Hypertrophy on Children's Maxillofacial Development // Healthcare (Basel). — 2023. — № 21. ссылка
Institute for Quality and Efficiency in Health Care (IQWiG). Overview: Enlarged tonsils and adenoids. — 2006. ссылка
Zhang L., Mendoza-Sassi R. A., César J. A., Chadha N. K. Intranasal corticosteroids for nasal airway obstruction in children with moderate to severe adenoidal hypertrophy // Cochrane Database Syst Rev. — 2008. — № 3. ссылка
Windfuhr J., Toepfner N., Steffen G., Waldfahrer F., Berner R. Clinical practice guideline: tonsillitis II. Surgical management // Eur Arch Otorhinolaryngol. — 2016. — № 1. — P. 989–1009.ссылка
Mitchell R. B., Archer S. M., Ishman S. L. et al. Clinical Practice Guideline: Tonsillectomy in Children (Update)-Executive Summary // Otolaryngol Head Neck Surg. — 2019. — № 2. — P. 187–205.ссылка
Быков И. М., Песчаный В. Г., Есауленко Е. Е., Самойлик Н. И. Гипертрофия нёбных миндалин: особенности иммунологии и терапии // Современные проблемы науки и образования. — 2015. — № 3.
Chung S.-D., Hung S.-H., Lin H.-C., Chen K.-C. Decreased clinic visits for acute respiratory infections following an adult tonsillectomy: A population-based study // Am J Otolaryngol. — 2017. — № 4. — Р. 488–491. ссылка

