Определение болезни. Причины заболевания
Дуоденит (Duodenitis) — это комплекс симптомов, вызванных воспалением двенадцатиперстной кишки (ДПК), среди которых самые частые: ноющие боли в околопупочной области, усиливающиеся через 30–40 минут после еды, тошнота и вздутие живота. С латинского duodenum — двенадцатиперстная кишка, -itis — воспаление.
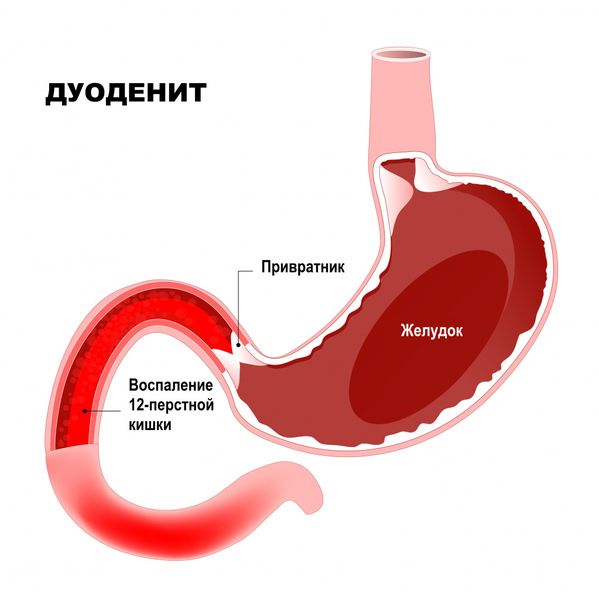
Дуоденит
Анатомически двенадцатиперстная кишка — это короткий участок тонкой кишки, который следует за желудком. В проекции передней брюшной стенки она расположена в околопупочной области и эпигастрии.
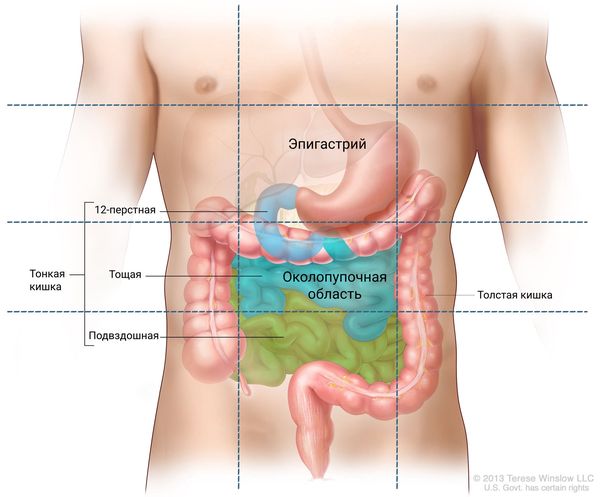
Расположение ДПК
Часто пациенты сталкиваются именно с хроническим дуоденитом, однако он редко встречается в изолированном виде. Обычно хронический дуоденит сочетается с патологиями близлежащих органов: язвенной болезнью желудка или гастритом, холециститом или описторхозом, воспалением поджелудочной желез (панкреатитом) или тонкой кишки (энтеритом).
Распространённость дуоденита
По различным данным, дуоденит встречается в 2–3,5 раза чаще у мужчин, чем у женщин [19]. С возрастом риск его развития повышается: до 40 % больных страше 70 лет [15].
В России в 2019 году зарегистрировали более 700 тыс. пациентов с диагнозом «гастрит и дуоденит», причём причём у 538 тыс. людей этот диагноз установили впервые [14].
Причины развития дуоденита
Чаще всего дуоденит развивается из-за инфекций (например, хеликобактера пилори), глистов и паразитов, в том числе лямблий [2]. К частым причинам также относят пищевую непереносимость и целиакию [16].
Стоит отметить, что важную роль в развитии дуоденита играют те факторы, которые нарушают защитную функцию слизистой оболочки. К ним относится:
- неправильное и несбалансированное питание;
- хронический стресс;
- нарушение режима дня;
- дефицит витаминов и микроэлементов (например, цинк, магний, витамины А, Д, и Е крайне важны для нормального восстановления слизистой ДПК);
- избыточный бактериальный рост;
- вредные привычки (например, курение и употребление алкоголя).
В последнее время врачи стали чаще выявлять эозинофильный дуоденит. При этой форме болезни в слизистой ДПК обнаруживается большое количество эозинофилов, в то время как ЭГДС показывает картину обычного дуоденита, поэтому поставить верный диагноз и подобрать подходящее лечение можно только по результатам биопсии. Причины и факторы развития эозинофильного дуоденита пока достоверно неизвестны [20].
Симптомы дуоденита
Пациенты чаще всего жалуются на тошноту, вздутие и боль в животе, чувство быстрого наполнения и переполнения желудка, потерю аппетита, рвоту и нарушение переваривания пищи [10]. Быстрое насыщение, тошнота и рвота появляются из-за неправильного сокращения стенок ДПК и задержки пищевого комка.
Нарушение переваривания в просвете 12-перстной кишки сопровождается симптомами, характерными для избыточного бактериального роста в кишечнике: вздутием и урчанием в животе, диареей, кашицеобразным стулом, изменениями со стороны кожи, волос и ногтей, эмоциональными нарушениями, расстройством сна, усталостью и рассеянностью [10].
Если бактериальные колонии перемещаются из толстой кишки или других частей тонкой кишки до уровня ДПК, вздутие и урчание появляются через 20 минут после употребления пищи, которая провоцирует избыточный бактериальный рост (например, кисломолочных продуктов).
Боль в околопупочной области обычно не слишком интенсивная, чаще ноющая, в редких случаях схваткообразная. Как правило, возникает через 30–40 минут после еды и длится около часа. Однако если дуоденит сопровождается дефектами слизистой (эрозиямии и язвами), болезненный синдром становится сильным, причём у него нет чёткой привязанности к приёмам пищи: возможны голодные и ночные боли.
Если к дуодениту присоединяются нарушения желчеоттока, боль становится схваткообразной и напоминает желчные колики. При нарушении оттока от поджелудочной железы болезненные ощущения приобретают опоясывающий характер, их интенсивность значительно нарастает, появляются общие симптомы, например снижение артериального давления, кровоизлияния, нарушение сознания и периферической микроциркуляции [10].
Дуоденит, вызванный заражением паразитами, может сопровождаться кожными высыпаниями, напоминающими аллергию и крапивницу, болями в суставах и общей слабостью.
Патогенез дуоденита
В норме 12-перстная кишка является активным участником пищеварительных процессов [10]. В ней продолжается переваривание углеводов, которое началось ещё во рту. Также в ДПК активно перевариваются белки и жиры.
В области Фатерова сосочка, который расположен на слизистой 12-перстной кишки, открываются общий желчный проток и проток поджелудочной железы. Желчь эмульгирует жиры и активирует ферменты: трипсин для переработки белков и амилазу для переработки углеводов [10]. Также секрет поджелудочной железы содержит бикарбонаты, которые нейтрализуют соляную кислоту пищевого комка, поступившую из желудка.

Фатеров сосочек
Если в слизистой 12-перстной кишки начинается воспаление, она не может нормально переварить пищу, и недопереваренный комок поступает в тонкий кишечник, способствуя избыточной бактериальной колонизации [8]. Стенки ДПК больше не могут сокращаться нормально, что вызывает тошноту, чувство быстрого насыщения и распирания в животе. В организме также начинают вырабатываться вещества, которые раздражают болевые рецепторы, из-за чего развивается болевой синдром [10].
Когда пища задерживается в ДПК, внутрипросветное давление увеличивается и нарушается работа сфинктера привратника, отделяющего 12-перстную кишку от желудка. В результате содержимое ДПК вместе с кислотой и щёлочью забрасывается в желудок, что приводит к развитию гастрита [10].
При проникновении различных инфекционных агентов, таких как хеликобактер пилори, ротавирусы и лямблии, течение болезни приобретает хронический характер. Из-за долгого негативного воздействия этих факторов подслизистый слой кишки постепенно истончается. Дифференцировка постоянно обновляющихся клеток также нарушается, что может привести к развитию дисплазии — доброкачественному разрастанию соединительной ткани.
В случае пищевой непереносимости в слизистой, кроме прочего, увеличивается количество лимфоцитов (возникает лимфоцитарная инфильтрация), из-за чего слизистая не может всасывать пищевые микроэлементы.
Классификация и стадии развития дуоденита
В Международной классификации болезней 11-го пересмотра (МКБ-11), которая вступила в силу с февраля 2022 года, дуоденит имеет собственный код DA51 и включает в себя:
- DA51.0 Helicobacter pylori-ассоциированный дуоденит.
- DA51.1 Эозинофильный дуоденит.
- DA51.2 Лимфоцитарный дуоденит.
- DA51.3 Аллергический дуоденит.
- DA51.4 Дуоденит неизвестной этиологии со специфическими эндоскопическими или патоморфологическими особенностями.
- DA51.5 Дуоденит, вызванный внешними причинами.
- DA51.6 Инфекционный дуоденит.
- DA51.Y Другой уточнённый дуоденит.
- DA51.Z Дуоденит неуточнённый [18].
Период перехода на эту классификацию в России продлён до 2027 года, до этого момента врачи могут пользоваться классификацией 10-го пересмотра (МКБ-10). В ней болезнь относится к группе К.29 Гастрит и дуоденит и подразделяется на два вида:
- К.29.8 Дуоденит.
- К.29.9 Гастродуоденит неуточнённый [17].
По типу поражения выделяют:
- эритематозный дуоденит — эндоскопическое обследование показывает, что слизистая ДПК сильно покраснела;
- геморрагический дуоденит — на слизистой отмечают участки кровоизлияния;
- атрофический дуоденит — врач замечает признаки атрофии: на слизистой появляются мелкие серовато-белые округлые пятна в виде углублений или втяжений с гладким дном и просвечивающими сосудами; атрофия может быть очаговой (локальной) и диффузной (распространённой);
- эрозивный дуоденит — на слизистой оболочке появляются дефекты размером от 0,3 до 0,8 см;
- узелковый дуоденит — эндоскопическое обследование регистрирует фолликулярные образования диаметром 0,2–0,3 см [15].
По расположению и площади поражения дуоденит может быть:
- проксимальным (бульбит) — ближе к желудку (самый частый вариант болезни);
- дистальным (постбульбарный дуоденит) — ближе к тощей кишке;
- локальным (папиллит, околососочковый дивертикулит) — в районе Фатерова сосочка;
- диффузным — поражение распространено по всей слизистой ДПК [15].
Врачи также анализируют лимфоплазмоцитарную инфильтрацию слизистой оболочки и в зависимости от её выраженности выделяют три степени тяжести:
- слабая степень — равномерная рыхлая инфильтрация;
- умеренная степень — умеренно плотная инфильтрация;
- выраженная степень — очень плотная инфильтрация, наличие лимфоидных фолликулов [15].
Осложнения дуоденита
Если болезнь характеризуется активным течением воспалительного процесса (обычно при наличии хеликобактер пилори), на слизистой ДПК формируются язвенные дефекты: патологический процесс достигает мышечного слоя. Чаще такие дефекты возникают у людей младше 60 лет, в то время как язва желудка обычно формируется у более взрослых пациентов.
Язва ДПК также сопровождается интенсивным болезненным синдромом, возможны ночные и голодные боли. При поражении мышечного слоя развивается рубцовая деформация с нарушением оттока специального сока и желчи от поджелудочной железы и желчных протоков.

Язва ДПК
При воспалении в области Фатерова сосочка, где открываются проток поджелудочной железы и общий желчный проток, возможно развитие панкреатита и холецистита [5].
На панкреатит указывает опоясывающая сильная боль слева от пупка. Это осложнение крайне опасно и может закончиться серьёзными последствиями, поэтому при подозрении на панкреатит необходима госпитализация [5].
Развитие острого холецистита сопровождается болью в правом подреберье, иногда в области мечевидного отростка (в центре грудины). Некоторые пациенты чувствуют горечь во рту. Острый холецистит может привести к нагноению и развитию перитонита, поэтому требует дополнительного обследования и экстренного лечения.

Перитонит
При длительном воспалении слизистая ДПК начинает атрофироваться (истончаться), что влияет на пищеварение, в частности нарушается процесс переваривания и всасывания. Возможны симптомы белково-энергетической недостаточности и нехватки жизненно необходимых витаминов и микроэлементов. Это влияет на качество кожи, волос, ногтей и ночного сна, мышление и общее состояние также ухудшаются.
Диагностика дуоденита
Диагностика всегда начинается со сбора жалоб и анамнеза (истории болезни).
При физикальном осмотре врач обязательно прощупывает и простукивает живот. На дуоденит будет указывать болезненность различной интенсивности в области пупка справа и иногда вздутие (метеоризм).
При наличии характерных симптомов больного направляют на дообследование, которое включает:
- общий анализ крови, чтобы для исключить развитие осложнений, таких как перитонит;
- общий анализ мочи для исключения патологии почек;
- биохимический анализ крови, чтобы исключить холецистит и повреждения печени;
- УЗИ брюшной полости, которое также помогает исключить панкреатит и холецистит.
Однако основным методом диагностики является фиброгастродуоденоскопия (ФГДС), которая позволяет увидеть слизистую 12-перстной кишки. В зависимости от выраженности воспалительного процесса на ней отмечается локальное или распространённое покраснение и разрастание лимфоидной ткани (проявляется в виде небольших возвышений на слизистой), что часто наблюдают при поражении глистами и пищевой непереносимости отдельных продуктов.

ФГДС
Чтобы подтвердить диагноз, у пациента берут биоматериал и направляют его на цитологическое и гистологическое исследование [14]. Некоторые врачи считают, что экспресс-тест на наличие обсеменённости бактерией хеликобактер пилори, взятый во время ФГДС, является эффективной альтернативой гистологического исследования [12].
Дифференциальную диагностику проводят с холециститом, панкреатитом, язвой 12-перстной кишки, гастритом, энтеритом, гастроэзофагеальной рефлюксной болезнью, дуоденогастральным рефлюксом, пищевой токсикоинфекцией, острым тромбозом сосудов брыжейки, расслоением брюшного отдела аорты и целиакией [13].
Мезентериальный тромбоз
Лечение дуоденита
Лечение болезни зависит от причины её развития, однако важным звеном терапии любого дуоденита является диета, так как некоторые продукты могут провоцировать и поддерживать воспалительный процесс [7].
Пациенту необходимо исключить сладкое, мучное, жареное, острое, томаты, копчёности, майонез и другие «вредные» продукты, а также пищу, богатую трансжирами, например пирожные, чипсы, фастфуд. Еда должна быть варёной, желательно измельчённой. Предпочтение отдаётся лёгким супам на овощном бульоне, овощным рагу и разваренным кашам (гречневой, рисовой и овсяной).
По мере стихания болевого синдрома перечень разрешённых продуктов расширяется.
Если диагностирована пищевую непереносимость, важно исключить продукты питания, которые провоцируют симптомы воспаления, в том числе глютенсодержащие продукты при целиакии и молочные продукты при непереносимости лактозы.
Медикаментозное лечение
Чтобы устранить воспаление слизистой ДПК и уменьшить агрессивное воздействие соляной кислоты желудка, больным назначают ингибиторы протонной помпы, например Омепразол, Эзомепразол, Рабепразол, Лансопразол и др. [6]
Если пациента мучают спазмы, ему выписывают миотропные спазмолитики (Дротаверин или Мебеверин).
Если ДПК плохо сокращается и её содержимое забрасывается обратно в желудок, назначают препараты с прокинетическим механизмом действия (Домперидон или Итоприд).
Для восстановления слизистой выписывают Ребамипид или Гастрарекс, а для улучшения микрофлоры — пробиотики [3].
При наличии в организме хеликобактер пилори назначается терапия, которая включает в себя несколько компонентов. Она направлена на полное уничтожение этой бактерии [21].
Важно понимать, что при болях в животе нельзя заниматься самолечением, так как временное избавление от симптома не означает полное выздоровление. Чтобы не допустить развитие серьёзного, жизнеугрожающего осложнения, необходимо посетить терапевта или гастроэнтеролога.
Прогноз. Профилактика
Если вовремя начать грамотное лечение, пациенты, как правило, полностью выздоравливают.
Чтобы снизить риск развития болезни, нужно следить за своим питанием:
- есть 3–4 раза в день, исключить длительные периоды голодания;
- ограничить или полностью исключить продукты, насыщенные трансжирами, красителями и консервантами;
- питаться разнообразной пищей с большим количеством клетчатки, витаминов, микроэлементов и антиоксидантов, увеличить потребление фруктов и овощей;
- учитывать индивидуальную пищевую непереносимость (к самым распространённым аллергенным продуктам относятся молоко, пшеница, яйца, соя, орехи, рыба и морепродукты) [4][7].
Снижение стресса — крайне важный элемент профилактики всех заболеваний желудочно-кишечного тракта и дуоденита в частности. Хронический стресс усиливает выработку соляной кислоты, нарушает нормальное сокращение стенок некоторых отделов ЖКТ и мешает слизистой восстанавливаться. У пациентов в состоянии стресса намного легче образуются эрозивно-язвенные дефекты, которые потом очень плохо регенерируют.
К мерам, уменьшающим воздействие стресса, можно отнести организацию качественного сна и отдыха, медитативные практики и диафрагмальное дыхание. Если исключить факторы, вызывающие стресс, самостоятельно не получается, необходимо прибегнуть к помощи психотерапевта с назначением психотерапевтических препаратов [4].
Кроме того, чтобы предупредить развитие дуоденита, важно вовремя обращаться за медицинской помощью при появлении первых признаков заболевания.
Список литературы
Ивашкин В. Т., Маев И. В., Шептулин А. А., Лапина Т. Л. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению функциональной диспепсии // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2017. — № 1. — С. 50–61.
Герман С. В. Распространённость инфекции H. pylori среди населения Москвы // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2010. — Т. 20, № 2. — С. 25–30.
Lu M., Yu S., Deng J. et al. Efficacy of probiotic supplementation therapy for Helicobacter pylori eradication: a meta-analysis of randomized controlled trials // PLoS One. — 2016. — № 11. — Р. е0163743.ссылка
Филимонов Р. М. Курортное лечение заболеваний органов пищеварения. — М.: Полиграфист, 2012. — 406 с.
Маев И. В., Кучерявый Ю. А. Болезни поджелудочной железы. В 2 томах. — М.: Медицина, 2008. — 976 с.
Ивашкин В. Т., Лапина Т. Л., Баранская Е. К. и др. Рациональная фармакотерапия органов пищеварения: руководство для практикующих врачей. — М.: Литтерра, 2003. — 1046 с.
Ивашкин В. Т., Шевченко В. П. Питание при болезнях органов пищеварения. — М.: ГЭОТАР-Медиа, 2005. — 351 с.
Симаненков В. И., Маев И. В., Ткачева О. Н., Алексеенко С. А., Андреев Д. Н., Бордин Д. С. и др. Синдром повышенной эпителиальной проницаемости в клинической практике. Мультидисциплинарный национальный консенсус // Кардиоваскулярная терапия и профилактика. — 2021. — № 1. — С. 121–278.
Hall S. N., Appelman H. D. Autoimmune Gastritis // Arch Pathol Lab Med. — 2019. — № 11. — Р. 1327–1331. ссылка
Ройтберг Г. Е., Струтынский А. В. Внутренние болезни. Система органов пищеварения. — 5-е издание, дополненное. — М.: МЕДпресс-информ, 2018. — 560 с.
Лапина Т. Л. Возможности лекарственного воздействия на цитопротективные свойства гастродуоденальной слизистой оболочки // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2006. — № 5. — С. 2–7.
Dechant F. X., Dechant R., Kandulski A., Selgrad M., Weber F., Reischl U. et al. Accuracy of Different Rapid Urease Tests in Comparison with Histopathology in Patients with Endoscopic Signs of Gastritis // Digestion. — 2020. — № 2. — Р. 184–190.ссылка
Силаева А. С., Буеверова Е. Л., Шульпекова Ю. О. Дуоденальная эозинофилия при функциональной диспепсии // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2023. — № 2. — С. 87–94.
Российская гастроэнтерологическая ассоциация, Российское эндоскопическое общество. Гастрит и дуоденит: клинические рекомендации. — 2021.
Трухан Д. И., Тарасова Л. В. Клиника, диагностика и лечение хронического дуоденита // Экспериментальная и клиническая гастроэнтерология. — 2012. — № 11. — С. 104–114.
Owen D. R., Owen D. A. Celiac Disease and Other Causes of Duodenitis // Arch Pathol Lab Med. — 2018. — № 1. — Р. 35–43. ссылка
Международная статистическая классификация болезней и связанных со здоровьем проблем. 10-й пересмотр (МКБ-10). — Женева, 1992. — 698 с.
Всемирная организация здравоохранения. Международная классификация болезней 11-го пересмотра. [Электронный ресурс]. Дата обращения: 16.11.2023.
Маев И. В., Самсонов А. А. Хронический дуоденит (алгоритм диагностики и лечебной тактики): учебное пособие. — М: ГОУ ВУНМЦ МЗ и СР РФ, 2007. — 80 с.
Olsson S., Talley N. J., Holtmann G. Eosinophilic Gastritis and Eosinophilic Duodenitis // Curr Treat Options Gastro. — 2022. — Vol. 20. — Р. 501–511.
Шептулин А. А. Основные положения согласительного совещания «Маастрихт-VI» (2022) по диагностике и лечению инфекции Helicobacter pylori // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2022. — № 5. — С. 70–74.

