Определение болезни. Причины заболевания
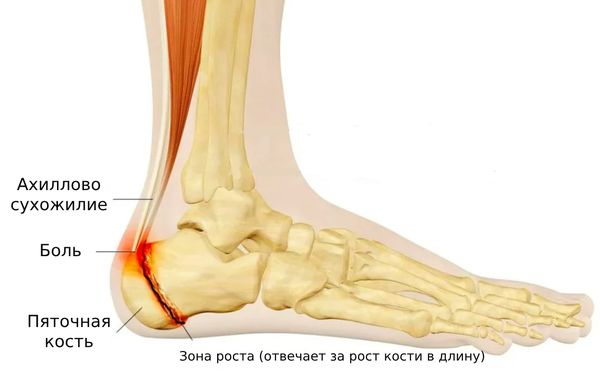
Болезнь Шинца, или болезнь Севера (Sever’s disease), — это остеохондрапотия (нарушение питания) бугра пяточной кости. Предположительно, болезнь развивается из-за многократных микротравм при натяжении ахиллова сухожилия, которое крепится к апофизу пяточной кости (отростку, который не до конца окостенел) [1][4]. При этом апофиз воспаляется и болит. Чаще патология встречается у подростков, которые занимаются спортом, особенно бегом или прыжками. Основной симптом — боль в пятке [1][2][3][10][19].
Болезнь Шинца (болезнь Севера)
Распространённость болезни Севера
Болезнь составляет от 2 до 16 % всех жалоб на опорно-двигательный аппарат у детей [1][23] и диагностируется примерно в 3,7 случаях на 1 тыс. всех заболеваний ног у детей в мире [11].
Патология проявляется в период активного роста костной ткани — с 7 до 15 лет [2][11]. Мальчики болеют обычно в возрасте 10–15 лет и чаще, чем девочки. У девочек заболевание приходится на 8–13 лет [1][4][18][19]. В 50–60 % случаев страдают обе пяточные кости [1][19].
Причины развития болезни Севера
Среди основных факторов риска, которые способствуют развитию заболевания, можно выделить следующие:
- Интенсивные физические нагрузки, связанные с бегом и прыжками. Особенно они опасны, если проходят на твёрдых поверхностях и в обуви без амортизации, из-за чего возникают микротравмы и деформируется неокостеневший апофиз пяточной кости [11]. К числу таких видов спорта относят футбол, баскетбол, лёгкую атлетику, гимнастику, теннис и балет [2][3][8][10][19].
- Наличие семейного анамнеза заболевания, т. е. если у родственников в подростковом возрасте тоже болели пятки или диагностировали болезнь Севера.
- Другие остеохондропатии, такие как болезнь Легга — Кальве — Пертеса, болезнь Шойермана — Мау, болезнь Кёнига, болезнь Осгуда — Шляттера и болезнь Келлера [1].
К дополнительным факторам риска относятся:
Симптомы болезни Шинца у детей
Основные симптомы болезни:
- боль в одной или обеих пятках, возникающая при беге или ходьбе. Болит в месте, где ахиллово сухожилие прикрепляется к пяточной кости [1][2][3][4][19];
- припухлость и отёк в месте прикрепления ахиллова сухожилия [1][2][6];
- хромота или ходьба на цыпочках, чтобы избежать нагрузку на поражённую ногу [4][11].
Начало боли может быть связано с недавними скачками роста, новым видом спорта или увеличением физической активности, особенно в начале спортивного сезона. Боль часто уменьшается в состоянии покоя и отсутствует по утрам [19]. Её интенсивность может зависеть от возраста и длительности симптомов: чем старше ребёнок и чем дольше его беспокоит боль, тем она сильнее [7].
Патогенез болезни Шинца у детей
Это патологическое состояние впервые описано американским хирургом Джеймсом Уорреном Севером в 1912 году [4][11].
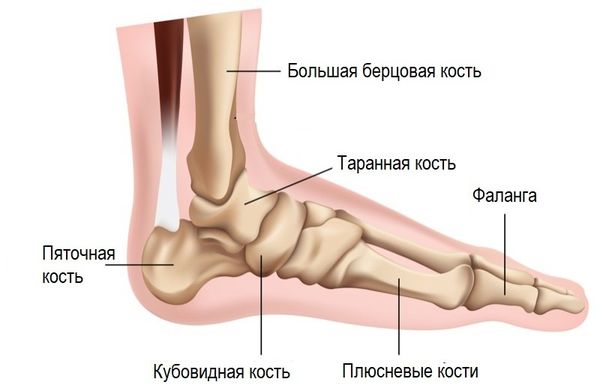
Пяточная кость — самая крупная кость стопы и по своей структуре относится к губчатым костям. Она связана дистально с кубовидной (спереди) и таранной костями (сверху) [11] и принимает значительную часть нагрузки на стопу при беге, ходьбе и прыжках [19].
Кости стопы
Пяточная кость развивается из двух центров окостенения: один из них появляется с рождением, а другой, который отвечает за развитие апофиза, — обычно после 8 лет. Срастание апофиза с костью, как правило, завершается к 15–17 годам [4][6]. До этого момента он состоит из фиброзного хряща, который подвержен деформации от чрезмерных ударных нагрузок [4].
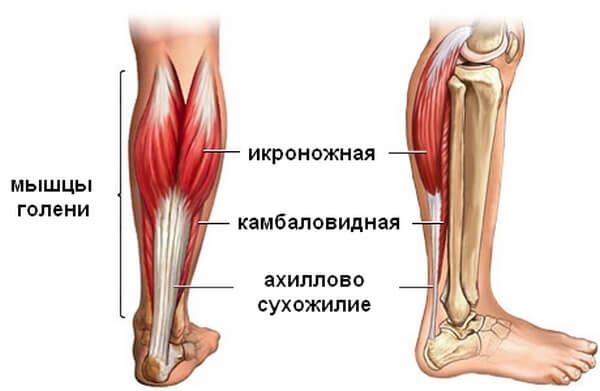
По задней поверхности голени идут 2 мышцы: икроножная и камбаловидная. В нижней части ноги мышечные волокна икроножной мышцы срастаются с волокнами глубжележащей камбаловидной (вместе они составляют трёхглавую мышцу голени) и продолжаются пяточным сухожилием (ахилловым). У взрослых оно прикрепляется к сформированному бугру пяточной кости. У детей ахиллово сухожилие прикрепляется не только к пяточному бугру, но и к апофизу[11].
Задние мышцы голени
Мышцы задней поверхности голени отвечают за подошвенное сгибание стопы в голеностопном суставе [5] и напрягаются по нескольким причинам. Во-первых, человек постоянно сгибает голень при занятиях спортом и ходьбе. А во-вторых, кости, мышцы и сухожилия в период полового созревания растут с разной скоростью: кости растут быстрее, чем мышцы и сухожилия, причём пятка — одна из первых частей тела, которая становится «взрослого» размера [11]. Из-за этого напряжения сухожилие трёхглавой мышцы голени тянет ткань (надкостницу), которая окружает апофиз пяточной кости в месте прикрепления. После этого у подростка появляется отёк и тупая боль по задней поверхности пятки, которая усиливается при активности [2].
Из-за постоянных микротравм от растяжения ахиллова сухожилия происходит деформация неокостеневшего апофиза [2][4][11][13]. Таким образом, у детей апофиз — самое слабое место стопы [11].
Далее развитие болезни зависит от организма. Либо происходит деформация и повреждение зоны роста, либо отёк спадает и ребёнок выздоравливает. Со взрослением зона роста становится меньше и меньше, поэтому патология исчезает самостоятельно.
Классификация и стадии развития болезни Шинца у детей
Остеохондропатия — заболевание, поражающее эпифизы (концевую часть длинной трубчатой кости, которая формирует сустав), апофизы, ядра окостенения длинных трубчатых костей и губчатое вещество коротких костей. К таким патологиям относится не только болезнь Севера, но и другие заболевания:
- болезнь Бьюкенена (остеохондропатия подвздошного гребешка, т. е. верхнего края дугообразной кости таза, похожей на крыло);
- болезнь Ван-Нека (остеохондропатия седалищно-лобкового синхондроза, т. е. места соединения лобковой и седалищной костей);
- болезнь Пирсона (остеохондропатия лонного сочленения, т. е. места соединения обеих костей таза);
- болезнь Легга — Кальве — Пертеса (остеохондропатия головки бедренной кости);
- болезнь Паннера (остеохондропатия головки дистального мыщелка плечевой кости, т. е. маленького «шарика» в локтевом суставе, который помогает двигаться предплечью);
- болезнь Хааса (остеохондропатия головки плечевой кости, которая находится на верхнем конце кости в суставной впадине лопатки);
- болезнь Бернса (остеохондропатия нижней части локтевой кости);
- болезнь Брейлсфорда (остеохондропатия головки лучевой кости, которая находится на конце кости около локтевого сустава и отвечает за движение ладони вверх-вниз);
- юношеский остеохондроз кисти (поражение суставов пальцев);
- болезнь Кинбека (остеохондропатия полулунной кости запястья, которая находится между лучевой костью и другими костями запястья);
- болезнь Моклера (остеохондропатия головок костей пясти — части руки между запястьем и пальцами);
- болезнь Келлера (первичная остеохондропатия пателлярного центра, т. е. нарушение питания коленной чашечки из-за недостаточного кровообращения);
- болезнь Синдинга — Ларсена (вторичная остеохондропатия пателлярного центра, т. е. нарушение питания коленной чашечки из-за травм или других заболеваний);
- болезнь Бланта (остеохондропатия проксимального конца большеберцовой кости, который участвует в образовании коленного сустава);
- болезнь Осгуда — Шляттера (остеохондропатия бугорка большеберцовой кости);
- болезнь Излена (остеохондропатия пятой плюсневой кости, которая находится между пяткой и пальцами);
- болезнь Фрейберга (остеохондропатия второй плюсневой кости);
- болезнь Хаглунда (остеохондропатия аномальной кости, расположенной между ладьевидной костью предплюсны (части стопы между плюсной и голенью) и головкой таранной кости);
- болезнь Диаса (остеохондропатия таранной кости);
- болезнь Келлера (остеохондропатия ладьевидной кости предплюсны) [20].
Все эти болезни в основном возникают у детей или подростков. Болезнь Севера может сочетаться, например, с болезнью Осгуда — Шляттера: у них похож механизм развития и обе болезни чаще появляются у молодых спортсменов.
Осложнения болезни Шинца у детей
Из-за постоянной боли ребёнок начинает беречь ногу, предпочитая ходить на цыпочках [11]. В редких случаях из-за постоянной боли ему приходится отказаться от спорта до её исчезновения.
Есть данные о том, что при этой патологии может развиться остеомиелит, т. е. инфекционное поражение кости [19]. Он возникает редко и протекает в более тяжёлой форме, чем основное заболевание. Иногда при нём бывают не только отёки, но и покраснение в области пятки, а также повышается температура тела. В целом он хуже поддаётся лечению, чем болезнь Севера.
Диагностика болезни Шинца у детей
Для диагностики заболевания врач тщательно собирает анамнез пациента (историю его жизни и болезни) и проводит осмотр. В большинстве случаев диагноз можно поставить на основе клинической картины, данных анамнеза и осмотра. Инструментальные методы обследования необходимы, чтобы уточнить диагноз, а также исключить опухоли пяточной кости, повреждения мягких тканей, разрыва ахиллова сухожилия или кисту пяточной кости [10][11][16].
Сбор анамнеза и осмотр
Врач может заподозрить болезнь Севера, если пациент жалуется на боль в пятке при ходьбе и занятиях спортом. При этом доктор уточняет:
- возраст пациента;
- когда появилась боль;
- при каких обстоятельствах она возникает (только во время активности или даже утром при вставании с постели);
- принимает ли пациент обезболивающие лекарства;
- как часто и каким спортом занимается;
- были ли травмы за последний год.
При осмотре специалист обращает внимание на отёк и болезненность в области пяточной кости. В большинстве случаев положительный тест «сжатия» указывает на болезнь Севера: врач давит на пятку с боковых сторон, при этом пациент чувствует боль [1][3][4][11].
При осмотре врач также оценивает состояние мышц голени и оценивает диапазон движения в голеностопном суставе, чтобы убедиться, что боль в пятке не связана с другой патологией.
Инструментальная диагностика
Основной метод инструментальной диагностики в России — рентген стоп в двух проекциях (прямой и боковой). При его проведении ребёнок стоит, опираясь на всю стопу, либо лежит. Исследование позволяет увидеть структурные изменения пяточной кости: могут определяться повышенный склероз (уплотнение) и фрагментация (деление на фрагменты) апофиза пяточной кости [8][10][11]. Однако эти признаки обнаруживаются также у спортсменов, не испытывающих боль, и могут свидетельствовать о нормальном росте и развитии пяточной кости [3][4][9][14]. Поэтому рентген обычно проводят, если после постановки диагноза и лечения болезни Севера симптомы не проходят, а также если сложно однозначно поставить диагноз по клинической картине, анамнезу и осмотру.
Например, если ребёнок жалуется на боль в ночное время. Этот симптом мало говорит о болезни Севера, но на неё указывает возраст ребёнка и его деятельность [1], поэтому ему может быть рекомендовано сделать рентген.
К дополнительным методам диагностики относятся:
- Магнитно-резонансная томография (МРТ) — единственный метод диагностики состояния мягкотканных структур: мышц, сухожилий и связок. В случае с болезнью Севера врач оценивает отёк связки в пяточной области. Исследование проводится в случае, если консервативное лечение не помогает в течении 6 и более месяцев [10][11].
- УЗИ пяточной области — с помощью него можно определить отёк и увеличение пяточного сухожилия, а также отёк мягких тканей [11][15]. УЗИ используют также для отслеживания динамики развития болезни.
- Мультиспиральная компьютерная томография (МСКТ) — послойный рентген костных структур. Он описывает состояние пяточной кости, и у врача есть возможность сделать её 3D-снимок. МСКТ проводят при подозрении на кисты кости, чтобы исключить этот диагноз [1].
Дифференциальная диагностика
Болезнь Севера диагностируют, исключая схожие по симптомам состояния:
- Опухоли костей — боль появляется ночью по передней поверхности голени и не связана с нагрузками.
- Тендинит (воспаление) ахиллова сухожилия — характеризуется ноющей болью по задней поверхности голени, обычно беспокоит вечером.
- Однокамерную кисту пяточной кости — боль беспокоит после нагрузки и в покое. На рентгене определяется одна полость в теле пяточной кости.
- Плантарный фасциит — это воспаление плантарной фасции (соединительной ткани на подошве стопы, которая тянется от пятки до пальцев). Боль в этом месте появляется при ходьбе и беге.
- Стрессовый перелом пяточной кости — неполный перелом из-за постоянных нагрузок. Болит при этом сама пятка.
- Артрит голеностопного сустава — воспаление, которое затрагивает сочленение голени со стопой. Боль ощущается в области лодыжки [1].
Лечение болезни Шинца у детей
Болезнь Севера обычно исчезает самостоятельно, особенно если ограничить физическую активность на время[1].
Консервативное лечение предполагает сочетание разных подходов:
- Снижение физической активности. Ребёнку необходимо менее интенсивно тренироваться, исключить на время прыжки, приседания и бег. При этом стоит добавить больше упражнений на растяжку мышц задней поверхности голени. Если болевой синдром достаточно сильный, то не заниматься спортом, пока боль не пропадёт [1][4][10][11][21].
- Ношение индивидуальных ортопедических стелек (ортезов) или подпяточников (вкладок). Вкладки амортизируют, поднимая пятки, и уменьшают напряжение ахиллова сухожилия [1][4][6][11][17]. Для профессиональных спортсменов лучше выбрать мягкие индивидуальные ортопедические стельки. Они помогают правильно распределить нагрузку по всей стопе.
- Противовоспалительные средства (НПВС) для уменьшения сильных болей и воспаления [4].
- Прикладывание льда на 5–7 минут при отёке и сильной боли (пакет со льдом нужно обернуть в полотенце и приложить к болезненному участку) [10].
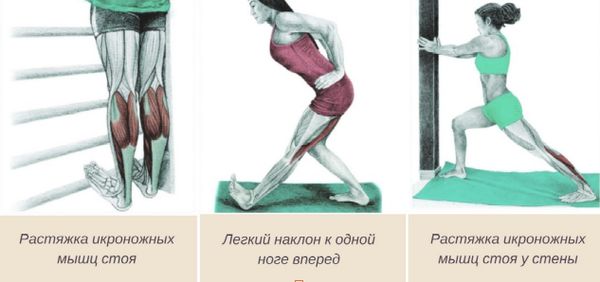
- Упражнения на растяжку мышц задней поверхности голени [3][6][10][11][13]. Активная растяжка ахиллова сухожилия с помощью разработки икроножной мышцы в положении стоя может уменьшить напряжение на апофизе пяточной кости [6][10]. Важно подобрать упражнения, которые не будут вызывать боль. Это поможет сделать врач-реабилитолог или инструктор лечебной физкультуры (ЛФК). На первых этапах лечения для мягкой растяжки можно использовать валик.
- Иммобилизации. В некоторых тяжёлых случаях боли в пятке у детей (т. е. когда боль довольно интенсивная и не проходит, несмотря на предпринятые меры) может быть использована гипсовая повязка, чтобы ускорить заживление, сохраняя неподвижность стопы и лодыжки [4][11][19].
Упражнения для растяжки мышц задней поверхности голени
Как правило, если консервативное лечение не помогает, то рекомендуется провести более тщательную диагностику, чтобы однозначно определить диагноз. Если болезнь подтверждается, а симптомы так и не проходят, может потребоваться операция, однако описаны лишь единичные случаи, когда её проводили ребёнку [22].
Прогноз. Профилактика
Прогноз болезни благоприятный: она проходит самостоятельно, когда заканчивается период активного роста, т. е. в 17–18 лет [1][2]. Ребёнок может заниматься спортом, но при этом в острый период заболевания от него отдыхать, делая акцент на растяжку мышц ног. Кроме этого, следует носить индивидуальные ортопедические стельки.
Профилактика болезни Севера
Чтобы не развилась болезнь Севера, рекомендуется:
- Следить за лишним весом ребёнка, чтобы у него не увеличивалась нагрузка на пяточную кость.
- Выбирать для ребёнка лёгкую, гнущуюся обувь. Она должна плотно сидеть на стопе, т. е. быть по размеру. Для занятий спортом покупать обувь с амортизацией, а лучше рассмотреть специализированные беговые кроссовки [4].
- Следить за временем тренировки и за тем, насколько верно ребёнок выполняет упражнения. Избегать его переутомления. Как грамотно распределить время для тренировок и сколько они должны длиться, подскажет тренер.
- После тренировок выполнять упражнения на растяжку мышц задней поверхности голени. Это может снизить нагрузку на ахиллово сухожилие [19][21].
- Проводить ребёнку массаж задней поверхности голени после физических упражнений. Следует начинать массировать от пятки, поднимаясь до подколенной ямки, при этом двигаясь вдоль мышц.
Список литературы
Visser J. D. Pediatric Orthopedics Symptms, Differential Diagnosis, Supplementary Assessment and Treatment. — Swirtzerland: Springer International publishing, 2017. — 438 p.
Davison M. J., David-West S. K., Duncan R. Careful assessment the key to diagnosing adolescent heel pain // Practitioner. — 2016. — Vol. 260, № 1793. — P. 30–32. ссылка
Madden C. C., Mellion M. B. Sever's disease and other causes of heel pain in adolescents // Am Fam Physician. — 1996. — Vol. 54, № 6. — P. 1995–2000.ссылка
Hendrix C. L. Calcaneal apophysitis (Sever disease) // Clin Podiatr Med Surg. — 2005. — Vol. 22, № 1. — P. 55–62. ссылка
Дрейк Р. Л., Фогль А. У., Митчелл А. У. М. Анатомия для студентов. — 3-е изд. — М.: МИА, 2020. — 621 с.
Connors J. S. Аpophysitis of the Сalcaneus // MSD. — 2023.
James A. M., Williams С. M., Luscombe M., Hunter R. et al. Factors Associated with Pain Severity in Children with Calcaneal Apophysitis (Sever Disease) // J Pediatr. — 2015. — Vol. 167, № 2. — P. 455–459.ссылка
Ramponi D. R., Baker С. Sever's Disease (Calcaneal Apophysitis) // Adv Emerg Nurs J. — 2019. — Vol. 41, № 1. — P. 10–14.ссылка
Perhamre S., Lazowska D., Papageorgiou S., Lundin F. et al. — 2013. — Vol. 103, № 5. — P. 361–368.ссылка
Gao Y., Liu J., Li Y., Liu Q. et al. Radiographic study of Sever's disease // Exp Ther Med. — 2020. — Vol. 20, № 2. — P. 933–937.ссылка
Fares M. Y., Salhab H. A., Khachfe H. H., Fares J. et al. Sever’s Disease of the Pediatric Population: Clinical, Pathologic, and Therapeutic Considerations // Clinical Medicine & Research. — 2021. — Vol. 19, № 3. — P. 132–137.
Peck D. M. Apophyseal injuries in the young athlete // Am Fam Physician. — 1995. — Vol. 51, № 8. — P. 1891–1895, 1897–1898.ссылка
Achar S., Yamanaka J. Apophysitis and Osteochondrosis: Common Causes of Pain in Growing Bones // Am Fam Physician. — 2019. — Vol. 99, № 10. — P. 610–618.ссылка
Volpon J. B., de Carvalho Filho G. Calcaneal apophysitis: a quantitative radiographic evaluation of the secondary ossification center // Arch Orthop Trauma Surg. — 2002. — Vol. 122, № 6. — P. 338–341.ссылка
Hoşgören B., Köktener A., Dilmen G. Ultrasonography of the calcaneus in Sever's disease // Indian Pediatr. — 2005. — Vol. 42, № 8. — P. 801–803.ссылка
Kose O. Do we really need radiographic assessment for the diagnosis of non-specific heel pain (calcaneal apophysitis) in children? // Skeletal Radiology. — 2009. — Vol. 42, № 8. — P. 801–803.ссылка
Alfaro-Santafé J., Gómez-Bernal A., Lanuza-Cerzócimo С., Alfaro-Santafé J.-V. et al. Effectiveness of Custom-Made Foot Orthoses vs. Heel-Lifts in Children with Calcaneal Apophysitis (Sever’s Disease): A CONSORT-Compliant Randomized Trial // Children. — 2021. — Vol. 8, № 11. — P. 963.ссылка
Shroff A. What Is Sever’s Disease? // WebMD. — 2024.
Smith J. M., Varacallo M. A. Sever Disease (Calcaneal Apophysitis) // StatPearls. — 2024.ссылка
Другие юношеские остеохондрозы (М92) // МКБ-10. [Электронный ресурс]. Дата обращения: 02.06.2025.
Hernandez-Lucas P., Leirós-Rodríguez R., García-Liñeira J., Diez-Buil H. Conservative Treatment of Sever’s Disease: A Systematic Review // J Clin Med. — 2024. — Vol. 13, № 5. — P. 1391.ссылка
Caspi I., Ezra E., Horoszowski H. Partial Apophysectomy in Sever's Disease // J Orthop Sports Phys Ther. — 1989. — Vol. 10, № 9. — P. 370–373.ссылка
James A. M., Williams C. M., Haines T. P. Effectiveness of interventions in reducing pain and maintaining physical activity in children and adolescents with calcaneal apophysitis (Sever’s disease): a systematic review // Journal of Foot and Ankle Research. — 2013. — Vol. 6, № 1. — P. 16.ссылка

