Определение болезни. Причины заболевания
Ателектаз (Atelectasis) — это состояние, при котором часть лёгкого уменьшается в объёме, при этом в нём частично или полностью отсутствует воздух. Это не самостоятельное заболевание, а симптом, который можно увидеть при рентгене лёгких. Ателектаз может быть осложнением различных болезней и состояний, например перенесённой пневмонии, операций, попадания инородных тел в дыхательные пути, а также ситуаций, когда при хронических болезнях лёгких бронхи закупориваются слизью. В зарубежной литературе также используют термин «коллапс лёгкого».

Ателектаз
Распространённость ателектазов
Частота встречаемости ателектазов варьируется в зависимости от причины и наличия факторов риска.
После операций на сердце они возникают в 65 % случаев. Это происходит в первые 1–2 дня после хирургического вмешательства, а потом лёгкое расправляется самостоятельно [1].
Ателектазы у недоношенных новорождённых обнаруживаются при проведении рентгенографии грудной клетки, в таком случае они возникают из-за бронхолёгочной дисплазии, т. е. недоразвития лёгочной ткани и бронхов к моменту рождения [6]. Вероятность появления такой дисплазии зависит от степени недоношенности и веса при рождении. В целом расстройства дыхания занимают 2-е место в структуре заболеваемости недоношенных детей и составляют 8,8 % случаев [5].
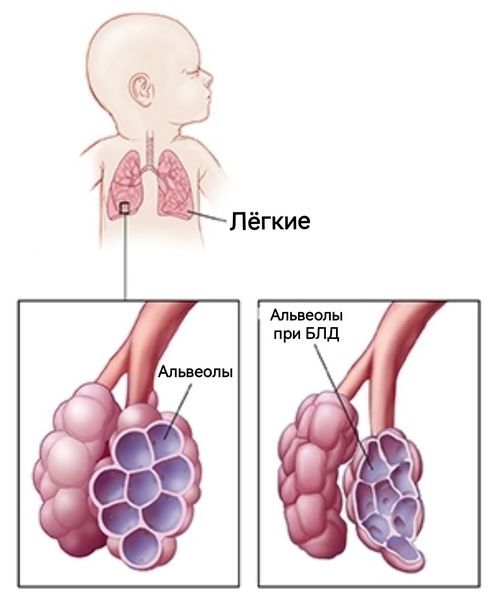
Бронхолёгочная дисплазия
Причины и факторы риска развития ателектазов
Это состояние может возникать в результате закупорки внутреннего просвета бронха или сдавления его стенки снаружи. Наиболее уязвимыми являются люди из следующих групп:
- Пациенты после операции. Для них факторами риска являются:
- курение в течение 8 недель до операции;
- хронические заболевания лёгких;
- возраст старше 60 лет;
- повышенный индекс массы тела [2][3].
- Пациенты под наркозом. Потенциально ателектаз во время анестезии может возникнуть в 90 % случаев, это связано с особенностями техники наркоза и физиологии человека. Однако риск значительно снижается, если используется протективная (направленная на минимизацию повреждений) искусственная вентиляция лёгких (ИВЛ) [4].
- Недоношенные новорождённые. На вероятность появления ателектаза влияют степень недоношенности и низкая масса тела при рождении.
- Пациенты с хронической или острой обструкцией (нарушением проходимости) дыхательных путей. Эти состояния могут спровоцировать:
- обструктивный (обтурационный) ателектаз — возникает из-за опухолей, слизистых пробок или инородных тел;
- компрессионный ателектаз — развивается на фоне сдавления жидкостью (например, при гидротораксе или плеврите), уплотнённым участком лёгочной ткани (к примеру, при пневмонии) или увеличенными лимфоузлами (например, внутригрудными).
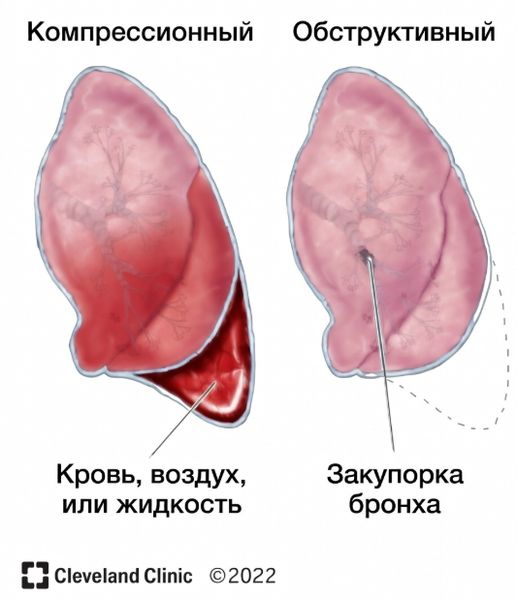
Виды ателектазов
Симптомы ателектаза
Наличие симптомов и их выраженность зависит от причины возникновения, скорости развития и размера ателектаза [7]. При остром ателектазе, например во время наркоза или в послеоперационном периоде, наблюдается острая дыхательная недостаточность: снижается насыщенность крови кислородом и нарастает одышка.
У пациентов с хроническим сужением бронхов проявления ателектаза развиваются постепенно, по мере прогрессирования основной болезни. Главный симптом — усиливающаяся дыхательная недостаточность, которая сопровождается одышкой, сухим приступообразным кашлем и болью в грудной клетке.
В некоторых случаях ателектаз может никак не проявляться. Тогда его случайно обнаруживают при рентгенологическом обследовании.
Патогенез ателектаза
Дыхательные пути — это трубки, по которым воздух движется от ротового и носового отверстий до верхних и нижних лёгочных альвеол. К верхним дыхательным путям относятся полость носа или рта (при ротовом дыхании), носоглотка и придаточные пазухи носа, а к нижним — гортань, трахея и все бронхи.
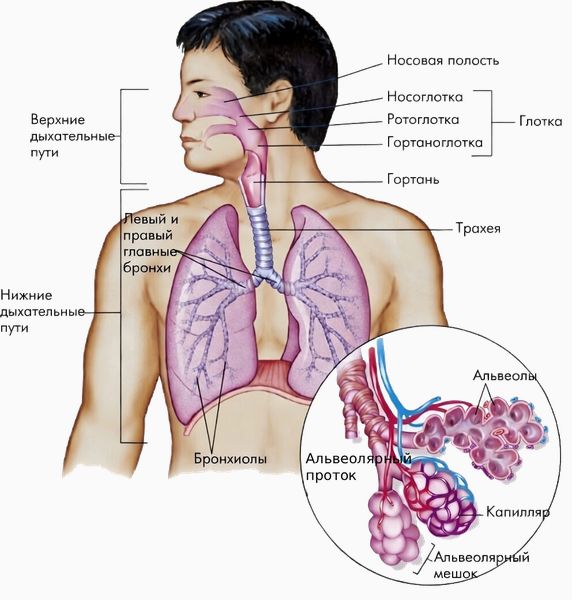
Строение дыхательных путей
Трахея делится на два главных бронха — левый и правый, каждый из которых идёт к соответствующему лёгкому. В лёгких главные бронхи разделяются на более мелкие и заканчиваются альвеолами, в которых происходит газообмен. Стенка альвеол плотно прилегает к капиллярам, внешне она похожа на сито. Через неё из крови поступает углекислый газ (потом он выходит на выдохе), а вдыхаемый кислород, наоборот, попадает в кровь и идёт по всему организму.
При развитии ателектаза вдыхаемый воздух не доходит до альвеол из-за сдавления или закупорки бронха. Это приводит к тому, что в кровь попадает меньше кислорода, а она отдаёт меньше углекислого газа.
Кроме того, в норме внутренняя стенка бронха вырабатывает слизь и содержит реснички, которые нужны для увлажнения вдыхаемого воздуха и его очистки. Реснички колышутся с выдохом наверх, «выметая» бактерии и грязь, попадающую при вдохе. Если в участке лёгкого ниже закупоренного бронха нет движения, там застаивается слизь, что повышает риск развития пневмонии [8].
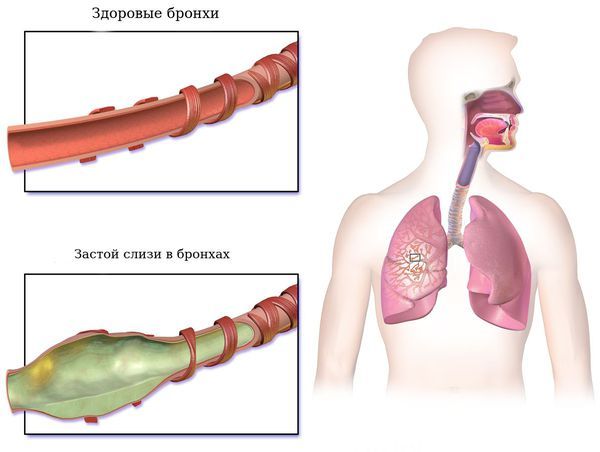
Застой слизи в бронхах
Этот механизм наблюдается при ателектазе после операции, который возникает на фоне выраженного болевого синдрома, ограничивающего дыхание. Из-за этого бронхи закупориваются слизью, т. е. развивается обструктивный ателектаз [9]. Таким же образом ателектаз появляется у людей с хроническими заболеваниями лёгких, так как при них вырабатывается много мокроты (например, при бронхиальной астме и бронхоэктатической болезни).

Обструкция бронхов
Ателектазы во время наркоза возникают из-за механического воздействия на слизистую оболочку бронхов, что провоцирует избыточное образование слизи [9].
Классификация и стадии развития ателектаза
Существует несколько классификаций ателектазов. Каждый специалист использует ту, которая применима в его практике [10]. Чаще всего ателектазы разделяют по следующим критериям:
- По механизму развития:
- обструктивные (обтурационные) — воздух блокируется внутри бронха;
- компрессионные — бронх или лёгкое сдавливаются снаружи;
- адгезивные — альвеолы спадаются из-за нарушения раскрытия;
- рефлекторные — спадение происходит из-за нарушения функции мышц грудной клетки.
- По распространённости процесса:
- тотальные — закупоривается главный бронх, из дыхания выключается всё лёгкое;
- субсегментарные — закупоривается субсегментарный бронх, из дыхания выключается часть сегмента лёгкого;
- дольковые — закупоривается лёгочная долька, из дыхания выключается несколько ацинусов (составляющих дольку);
- ацинарные — закупоривается очень мелкий бронх на границе с его расширением (альвеолой).
- По скорости возникновения:
- острые — развиваются при одномоментной полной или частичной закупорке бронха, например из-за попадания инородного тела или во время наркоза;
- хронические — сдавление постепенно нарастает внутри или снаружи бронха.
- По степени нарушения дыхания:
- компенсированные — дыхание не страдает;
- субкомпенсированные — дыхание нарушено, но это не угрожает жизни;
- декомпенсированные — наблюдается выраженная дыхательная недостаточность.
Стадии развития ателектаза не выделяют.
Осложнения ателектаза
Ателектаз является местом, где потенциально может развиться пневмония, так как нарушается проводимость воздуха и отток слизи из нижних отделов бронхов [4]. Если не устранить причину ателектаза, пневмония может рецидивировать [11]. В случае развития такого осложнения температура тела поднимается до 38 °C и выше, усиливается кашель, появляется гнойная мокрота. При возникновении таких симптомов следует незамедлительно обратиться к терапевту или пульмонологу.
При длительном ателектазе и отсутствии лечения на фоне воспаления может развиться фиброателектаз. В этом случае бронх сохраняет проходимость, но становится грубым и неэластичным, так как формируется соединительная ткань [16]. Это осложнение протекает бессимптомно.
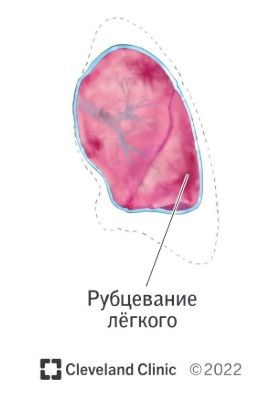
Фиброателектаз
Диагностика ателектаза
Симптомы ателектаза неспецифичны и могут возникать при различных заболеваниях лёгких, поэтому для постановки диагноза врач проводит осмотр и направляет пациента на дополнительное обследование.
На первом этапе доктор собирает анамнез (историю болезни) и обращает внимание на наличие сопутствующих заболеваний лёгких, особенно тех, которые сопровождаются периодическим или постоянным отхождением мокроты. Также специалист уточняет, попёрхивался ли недавно пациент и попадало ли что-то в дыхательные пути (даже если человеку кажется, что он его откашлял).
Выраженность симптомов, наблюдаемая при осмотре, зависит от объёма коллапсированного лёгкого. Доктор считает количество дыхательных движений, чтобы определить выраженность одышки, а также измеряет сатурацию (насыщение) крови кислородом. При проведении аускультации (выслушивания звуков) он может услышать, что в определённые участки лёгкого дыхание не проводится.
Инструментальная диагностика
Ателектаз — это рентгенологический симптом, который выявляют при рентгенографии грудной клетки, а также при компьютерной и магнитно-резонансной томографии (МСКТ и МРТ) лёгких [9].
Обзорный рентген органов грудной клетки позволяет заподозрить ателектаз части лёгкого. Одним из классических вариантов рентгенологического проявления является синдром средней доли — воспаление или спадение средней доли правого лёгкого, вызванное сужением бронха.
МСКТ грудной клетки не только обладает высокой информативностью, но и позволяет провести дифференциальную диагностику с другими состояниями. Одно из исследований подтверждает, что при изучении 112 компьютерных томограмм чувствительность МСКТ в диагностике ателектазов лёгких составила 100 % [13]. Также отмечается, что МСКТ позволяет точно определить расположение закупоренного или сдавленного бронха.
МРТ при ателектазах также проводят, но в случае поражения небольших участков лёгких она является менее информативной, чем другие методы диагностики [18].
В зависимости от результатов рентгенологических обследований определяют тактику дальнейшей диагностики. В случае обструктивных ателектазов и компрессионных ателектазов на фоне сдавления лёгкого лимфоузлами проводят фибробронхоскопию (ФБС) — эндоскопическое исследование бронха для поиска места закупорки. Если до этого проводили КТ, то диагностическая ценность ФБС повышается до 76 % [21].
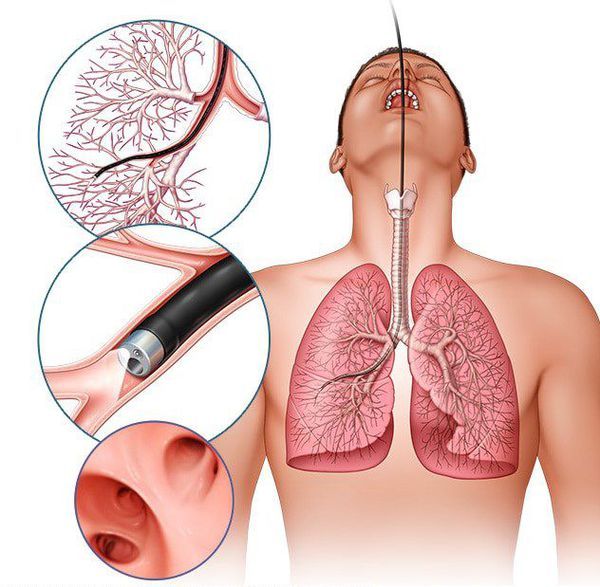
Фибробронхоскопия
Если в ходе ФБС обнаруживают новообразование, проводят его биопсию, иногда её сочетают с биопсией лимфоузлов (трансбронхиальной аспирационной биопсией) [17].
При компрессионных ателектазах, возникших из-за скопления жидкости в плевральных полостях (между лёгкими и их оболочкой — плеврой), проводят ультразвуковое исследование (УЗИ) плевральных полостей — самый информативный неинвазивный метод диагностики. Например, при рентгене минимально можно увидеть 200 мл жидкости, а при УЗИ — 100 мл [14]. Несмотря на такую высокую точность, УЗИ проводят только для уточнения диагноза в дополнение к результатам МСКТ, чтобы оценить количество скопившейся жидкости и определить дальнейшую тактику ведения пациента [12].
Дифференциальная диагностика
Ателектаз важно отличать от пневмонии и обострения хронических заболеваний лёгких [19]. Например, МСКТ позволяет провести дифференциальную диагностику с воспалительной инфильтрацией и наличием осумкованной жидкости в лёгких.
Лечение ателектаза
Лечение направлено на устранение причины и восстановление нормальной проводимости воздуха. Выбор метода терапии зависит от типа ателектаза, могут прибегать как к консервативным подходам, так и к инвазивным (проникающим) вмешательствам.
Консервативные методы лечения
Эффективной терапией для пациентов с ателектазом после операции и для людей с хронической обструктивной бронхолёгочной патологией (хронической обструктивной болезнью лёгких, бронхоэктатической болезнью или муковисцидозом) является ранняя активизация и ингаляционное лечение бронхолитиками и/или муколитиками.
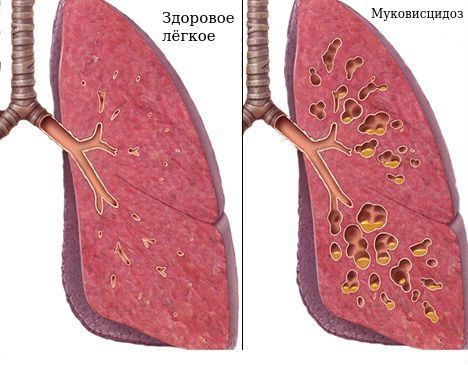
Муковисцидоз
Такой подход особенно важен для пожилых пациентов и людей с длительной иммобилизацией (например, после операции на позвоночнике или травм рук/ног). В этой ситуации важно проводить перкуссионный массаж (ритмичные поколачивания грудной клетки), выполнять присаживания и элементарные упражнения по дыхательной гимнастике.
Инвазивные методы лечения
При выявлении ателектазов на рентгене в качестве терапии могут рекомендовать проведение фибробронхоскопии, чтобы удалить причину закупорки и промыть бронх [9]. Если из бронхов убирают инородное тело, иногда могут прибегать к ригидной бронхоскопии — процедуре, при которой врач напрямую устраняет причину ателектаза через жёсткую металлическую трубку (бронхоскоп). У детей в 16 % случаев эти методы применяют последовательно [20].
Из-за того, что бронхоскопия является инвазивным методом лечения, она может привести к осложнениям, которые связаны с нарушением барьерной функции слизистой оболочки бронха. Они могут проявляться:
- обострением хронического заболевания лёгких;
- занесением инфекции;
- повышением температуры тела;
- усилением одышки;
- увеличением количества мокроты.
Стоит отметить, что осложнения развиваются не так часто, например у пациентов с хронической обструктивной болезнью лёгких их частота варьируется от 4,3 % до 7,8 % случаев [22].
Также непосредственно во время проведения бронхоскопии с биопсией в 2,46 % случаев может возникать лёгочное кровотечение, причём его вероятность возрастает в зависимости от наличия факторов риска (предыдущего кровотечения, нарушения свёртывания крови и приёма определённых лекарств, особенно кроворазжижающих) [23]. Это осложнение лечат кровоостанавливающими препаратами, а в тяжёлых случаях проводят повторную ФБС и прижигают кровоточащий сосуд.
Лечить ателектаз также могут с помощью прокола плевральной полости (торакоцентеза) под контролем УЗИ. Так поступают в случае, если при исследовании в ней наблюдается много жидкости. В ходе процедуры её убирают оттуда и направляют образец на анализы, чтобы определить причину выпота и, соответственно, ателектаза. Эта манипуляция позволяет лёгкому расправиться [15].
Однако при ней также могут возникнуть осложнения, например пневмоторакс появляется в 2,5 % случаев [24]. Это происходит из-за того, что лёгкое прокалывают и из него воздух попадает в плевральную полость. Пневмоторакс проявляется резким нарастанием одышки. Стоит отметить, что после торакоцентеза всегда делают контрольный рентген, который позволяет своевременно диагностировать это осложнение.

Пневмоторакс
Прогноз. Профилактика
Однократная фибробронхоскопия позволяет устранить ателектаз в 76 % случаев, а повторная — в 84 %, что подтверждается повторным рентгенологическим исследованием [9].
При отсутствии лечения может сформироваться фиброателектаз, т. е. участок лёгочной ткани может замениться соединительной и превратиться в рубец, из-за чего он больше не сможет участвовать в дыхании [16].
Профилактика ателектаза
Профилактика ателектазов лёгких направлена на разжижение мокроты и улучшение её оттока из бронхов. Для этого можно использовать разные методы:
- Немедикаментозные:
- лечебную физкультуру (ЛФК);
- дыхательную гимнастику;
- массаж.
- Медикаментозные (только по назначению врача):
- препараты, расслабляющие мышечную оболочку бронхов;
- препараты, разжижающие и/или стимулирующие движение мокроты (муколитики и мукокинетики).
Также для предупреждения ателектаза врачи могут использовать щадящие режимы вентиляции лёгких во время наркоза [4].
Профилактировать послеоперационные ателектазы можно с помощью адекватного обезболивания и ранней активизации [1]. Также дополнительно следует использовать дыхательные тренажёры по типу побудительной спирометрии.
Список литературы
Пашеев А. В., Ахундов Р. Н., Султанов Л. Р., Баялиева А. Ж. Лечение ателектазов после операций на сердце с помощью неинвазивной вентиляции лёгких // Вестник интенсивной терапии. — 2010. — № 4. — С. 33–38.
Agostini P., Cieslik H., Rathinam S., Bishay E. et al. Postoperative pulmonary complications following thoracic surgery: are there any modifiable risk factors? // Thorax. — 2010. — Vol. 65, № 9. — P. 815–818.ссылка
Brooks-Brunn J. A. Predictors of postoperative pulmonary complications following abdominal surgery // Chest. — 1997. — Vol. 111, № 3. — P. 564–571.ссылка
Трембач Н. В., Заболотских И. Б., Стаканов А. В., Ярошецкий А. И. Протективная вентиляция лёгких в абдоминальной хирургии // Анестезиология и реаниматология. — 2018. — № 3. — С. 25–32.
Голубев А. М., Перепелица С. А., Смердова Е. Ф., Мороз В. В. Клинико-морфологические особенности дыхательных расстройств у недоношенных новорождённых // Общая реаниматология. — 2008. — Т. 4, № 3. — С. 49–55.
Овсянников Д. Ю., Давыдова И. В., Савостьянов К. В., Пушков А. А. Бронхолегочная дисплазия: учебное пособие. — М.: РУДН, 2024. — 91 с.
Трисветова Е. Л. Распознавание заболеваний с легочным инфильтратом в терапевтической клинике // Медицинские новости. — 2021. — № 2 (317). — С. 39–50.
Зарифьян А. Г., Наумова Т. Н., Нартаева А. К., Кононец И. Е. Физиология дыхания: учебное пособие. — Бишкек: КРСУ, 2013. — С. 71.
Миронов А. В., Пинчук Т. П., Селина И. Е., Косолапов Д. А. Экстренная фибробронхоскопия в диагностике и лечении ателектаза легкого // Анестезиология и реаниматология. — 2013. — № 6. — С. 51–54.
Тимофеев С. Е. О морфогенезе ателектазов при радиоиндуцированном повреждении лёгких (клинико-экспериментальное исследование): дис. … канд. мед. наук: 3.3.2. — М., 2021. — С. 15–17.
Чучалин А. Г. Бронхоэктазы // Терапевтический архив. — 2017. — № 3. — С. 4–17.
Сафонов Д. В., Шахов Б. Е. Ультразвуковая диагностика плевральных выпотов. — М.: Видар-М, 2011. — 104 с.
Кочергаев О. В., Копалин А. А., Дразнин В. И., Котькин В. А. Эффективность спиральной компьютерной томографии в выявлении повреждений лёгких при тяжёлой механической сочетанной травме груди // Тольяттинский медицинский консилиум. — 2014. — № 5–6. — С. 59–66.
Клименко В. Н., Иванов О. В. Опухолевые плевриты: современный взгляд на проблему // Вестник хирургии им. И. И. Грекова. — 2014. — № 2. — С. 114–117.
Чучалин А. Г. Респираторная медицина: руководство в пяти томах. — 3-е изд., доп. и перераб. — М.: ПульмоМедиа, 2024. — Т. 4. — 547 с.
Колос А. И., Логвиненко А. А., Аскеров К. Н. Хирургическая тактика и исходы при травматических повреждениях крупных бронхов // Journal of Clinical Medicine of Kazakhstan. — 2011. — № 3–4 (22–23). — С. 226–227.
Sharples L. D., Jackson C., Wheaton E., Griffith G. et al. Clinical effectiveness and cost-effectiveness of endobronchial and endoscopic ultrasound relative to surgical staging in potentially resectable lung cancer: results from the ASTER randomised controlled trial // Health Technol Assess. — 2012. — Vol. 16, № 18. — 100 р.
Котляров П. М., Солдатов Д. Г., Сергеев Н. И., Лагкуева И. Д. и др. Лучевая диагностика одиночной гемангиоэндотелиомы легкого в сочетании с атипичным карциноидом: обзор литературы и клиническое наблюдение // Медицинская визуализация. — 2024. — Т. 28, № 3. — С. 127–135.
Карнаушкина М. А., Аверьянов А. В., Лесняк В. Н. Синдром уплотнения легочной ткани при оценке компьютерно-томографических изображений органов грудной клетки в практике клинициста: патогенез, значение, дифференциальный диагноз // Пульмонология. — 2018. — Т. 28, № 6. — С. 715–721.
Keil O., Huzhva Y., Rigterink V., Dennhardt N. et al. Rigid and flexible bronchoscopy for foreign body removal in children: complications, risk factors and anesthetic management // Pediatr Pulmonol. — 2025. — Vol. 60, № 8.ссылка
Yang H., Huang J., Zhang Y., Guo J. et al. The diagnostic performance and optimal strategy of cone beam CT-assisted bronchoscopy for peripheral pulmonary lesions: a systematic review and meta-analysis // Pulmonology. — 2025. — Vol. 31, № 1.ссылка
Li C., Zhu T., Ma D., Chen Y., Bo L. Complications and safety analysis of diagnostic bronchoscopy in COPD: a systematic review and meta-analysis // Expert Rev Respir Med. — 2022. — Vol. 16, № 5. — P. 555–565.ссылка
Li C., Li Y., Jin F., Bo L. The bleeding risk and safety of multiple treatments by bronchoscopy in patients with central airway stenosis // Expert Rev Respir Med. — 2023. — Vol. 17, № 4. — P. 329–335.ссылка
Mohammed A., Hochfeld U., Hong S., Hosseini D. K. et al. Thoracentesis techniques: a literature review // Medicine (Baltimore). — 2024. — Vol. 103, № 1.ссылка

