Определение болезни. Причины заболевания
Аномальный дренаж лёгочных вен (АДЛВ; Anomalous Pulmonary Venous Drainage) — это врождённый порок сердца, при котором вены, несущие артериальную кровь от лёгких, впадают в правое предсердие или полые вены [1][2]. В норме они впадают исключительно в левое предсердие, откуда богатая кислородом кровь течёт в левый желудочек и далее распределяется по всему организму. Этот порок также называют синдромом ятагана или врождённым венолобарным синдромом.
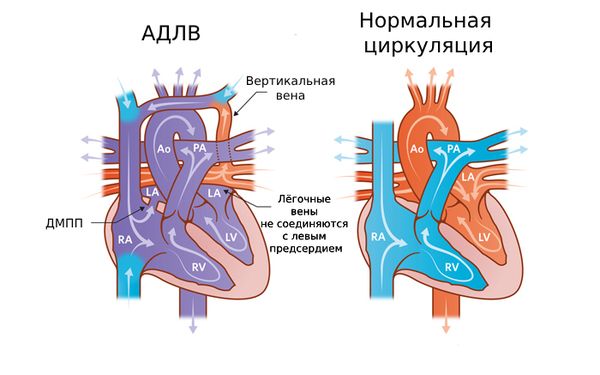
АДЛВ
В зависимости от того, сколько лёгочных вен (всего их четыре: 2 от левого и 2 от правого лёгкого) вовлечены в патологический процесс, принято различать частичный и тотальный аномальный дренаж лёгочных вен (ЧАДЛВ и ТАДЛВ). В первом случае в правые отделы сердца впадает одна или несколько лёгочных вен, во втором — все четыре [2][3].
Из-за нарушения в системе кровообращения у пациентов с такой патологией возникает отставание в физическом развитии, одышка, кашель, частые респираторные инфекции и утомляемость, развивается сердечная недостаточность [1].
АДЛВ — достаточно редкое заболевание. Среди всех врождённых пороков сердца (ВПС) на его долю приходится 0,7–9 % [3]. По данным нескольких исследований европейских кардиоцентров, АДЛВ находят примерно у 71 ребёнка из 1 млн новорождённых [6].
Причины развития АДЛВ
Как и в случае с другими ВПС, образование аномального дренажа лёгочных вен связано с нарушением органогенеза — закладыванием органов у плода [1]. Спровоцировать такие нарушения могут:
- генетические факторы — вероятность развития порока значительно повышается, если у родственников по прямой линии уже встречались ВПС;
- плохая экология (в частности, промышленное загрязнение атмосферного воздуха);
- физические факторы (особенно ионизирующее излучение);
- вирусные или эндокринологические заболевания беременной (краснуха, цитомегаловирусная инфекция, гипертиреоз и т. д.);
- приём алкоголя и некоторых лекарств во время беременности [2][3][9].
Симптомы аномального дренажа легочных вен
При АДЛВ новорождённые, младенцы и маленькие дети обычно растут и развиваются нормально, а жалобы на сердце появляются в подростковом возрасте. Тогда же у них возникает одышка и быстрая утомляемость [2].
Симптомы частичного аномального дренажа лёгочных вен
Сначала у пациентов нет явных признаков болезни, однако они хуже переносят физические нагрузки и часто болеют инфекционными заболеваниями дыхательной системы. Ввиду возникающей недостаточности кровообращения возникает потливость, умеренная слабость и посинение в области носогубного треугольника. Иногда случаются эпизоды кровохарканья.
Пациенты с таким пороком нередко имеют астеническое (худощавое) телосложение и бледную кожу. В более тяжёлых случаях отмечается диффузный цианоз, когда все кожные покровы и слизистые приобретают синеватый оттенок. Всё это происходит из-за неполноценного обогащения артериальной крови кислородом [2][3].
Симптомы тотального аномального дренажа лёгочных вен
При рождении признаки болезни могут отсутствовать, но спустя время у многих детей возникают такие заметные симптомы, как кашель, одышка, трудности кормления, повторяющиеся респираторные инфекции и сердечная недостаточность. У некоторых пациентов симптомы появляются лишь через год после рождения. При этом цианоз может появиться в любом возрасте. Сначала он почти не выражен, но при прогрессировании сердечной недостаточности и в результате вторичных изменений лёгочных сосудов, формирующихся к концу первого года жизни, посинение усиливается [1].
Существуют крайне тяжёлые варианты ТАДЛВ, когда лёгочные вены становятся непроходимыми (полная обструкция). Тогда симптомы, в том числе прогрессирующая одышка и сердечная недостаточность, появляются сразу после рождения. В этом случае значительно повышается риск летального исхода: пациент может умереть через несколько дней или месяцев [1].
Патогенез аномального дренажа легочных вен
Кровообращение в организме человека устроено таким образом, что в лёгких кровь обогащается кислородом и далее движется по лёгочным венам к сердцу, а именно к левому предсердию. Затем по аорте кровь распределяется по органам, снабжая весь организм кислородом. Если же в этой системе происходит какая-то поломка, работа всех органов также нарушается. Одной из таких грозных поломок и является аномальное впадение лёгочных вен в правые отделы сердца, а не в левые [3].
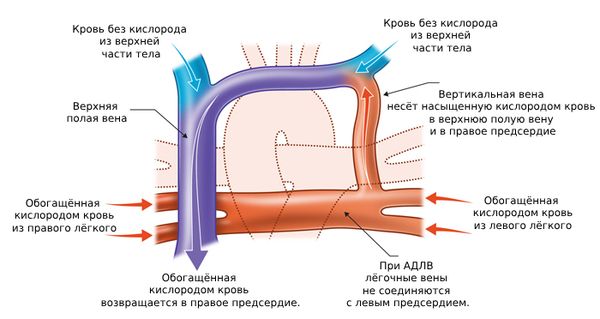
Кровообращение при АДЛВ
Возможны два механизма развития такой аномалии:
- нет сообщения между лёгочными венами и левым предсердием — под воздействием различных факторов левопредсердный вырост не связывается с венозными сплетениями;
- ранняя атрезия единой лёгочной вены — изначальное сообщение между общей лёгочной веной и сосудистым ложем существует, однако в дальнейшем оно зарастает, из-за чего кровоток начинает осуществляться через обходные пути [1][2][3].
До рождения порок обычно никак себя не проявляет: лёгкие ещё не работают, поэтому кровь поступает из правого предсердия в левое через овальное окно и артериальный проток, которые закрываются после рождения [3][4]. Далее выраженность нарушений зависит от формы аномального дренажа (тотальной или частичной) и наличия других дефектов сердца.
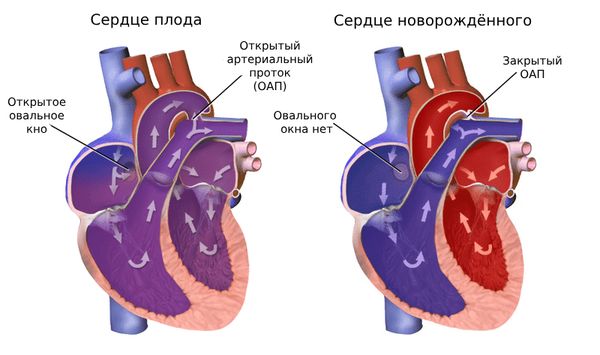
Сердце плода и новорождённого
При ТАДЛВ вся богатая кислородом кровь из лёгких попадает в правое предсердие, где она смешивается с венозной. В дальнейшем часть крови течёт в правый желудочек, и если овальное окно не закрылось, оставшаяся часть попадает в левое предсердие и следует по большому кругу кровообращения ко всем органам. Таким образом, совместимость с жизнью определяется именно наличием дефекта межпредсердной перегородки (открытым овальным окном). Если его нет, кислород не будет поступать к органам, что часто заканчивается смертельным исходом.
Однако даже при частичной аномалии правые отделы сердца работают сверх нормы, давление в лёгочной артерии повышается и органы не получают необходимое количество кислорода [4].
Классификация и стадии развития аномального дренажа легочных вен
В медицинской практике в первую очередь обращают внимание на количество патологических вен. В соответствии с этим критерием выделяют тотальную и частичную аномалию [3].
По уровню впадения вен АДЛВ может быть:
- Надсердечным (супракардиальным) — лёгочные вены сообщаются с верхней полой веной (ВПВ) или её ветвями, которые в свою очередь впадают в правое предсердие.
- Сердечным (интракардиальным) — вены впадают в венечный синус или сразу в правое предсердие.
- Подсердечным (инфракардиальным) — вены сообщаются с нижней полой веной, которая аналогично ВПВ впадает в правые отделы сердца.
- Смешанным — аномальный дренаж происходит на различных уровнях [1][2][5].
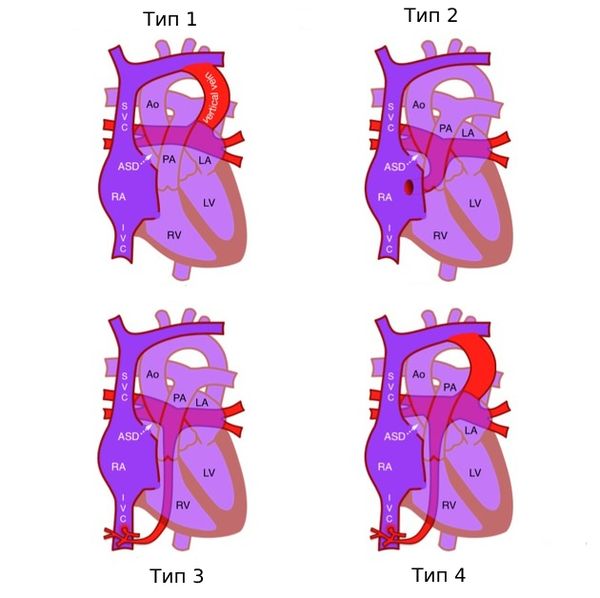
Типы АДЛВ
Также АДЛВ классифицируют по наличию или отсутствию других ВПС. Чаще всего он сочетается с открытым овальным окном. Реже встречаются сочетания АДЛВ с дефектом межжелудочковой перегородки, транспозицией магистральных сосудов, сужением лёгочной артерии, недоразвитием левых отделов сердца, единственным желудочком сердца, общим артериальным стволом, когда от сердца отходит единый сосуд вместо двух (аорты и лёгочного ствола), и другими пороками сердца [1][3][5].
Осложнения аномального дренажа легочных вен
Обструктивные типы АДЛВ сопровождаются повышением лёгочного венозного давления, что влечёт за собой повышение давления в капиллярах и отёк лёгких. Лёгочная гипертензия в свою очередь ограничивает приток крови в лёгкие [5]. Избыток такой циркуляции приводит к увеличению размера и массы правого желудочка, а также сердечной недостаточности [1][2][5].
При тяжёлой обструкции уже в течение первых часов жизни возникает тахипноэ (учащённое дыхание), тахикардия, цианоз и метаболический ацидоз (опасное для жизни состояние, при котором нарушается кислотно-щелочной баланс в организме).
В большинстве случаев полный аномальный дренаж лёгочных вен является критическим состоянием с высоким риском летального исхода в течение первых дней-месяцев жизни [3].
Необструктивный вариант АДВЛ обычно протекает без симптомов при рождении, однако впоследствии осложняется одышкой, цианозом и проблемами при кормлении. В первые недели жизни также наблюдается отставание в физическом развитии и частые инфекционные заболевания дыхательных путей [5].
Диагностика аномального дренажа легочных вен
Пренатально (до рождения) можно обнаружить АДЛВ у плода с помощью ЭхоКГ с цветовым допплеровским картированием, которая регистрирует скорость движения крови и кодирует её разными цветами. На АДЛВ будет указывать аномальный ток крови в лёгочных венах [11]. Однако в ряде случаев такое исследование не проводят, поэтому порок диагностируют уже после рождения, а в некоторых случаях — спустя несколько лет.
Сбор анамнеза и физикальный осмотр
При подозрении на АДЛВ пациента госпитализируют, после чего его консультирует кардиолог и кардиохирург. На этапе уточнения диагноза специалист собирает подробный анамнез (историю жизни и болезни). Он уточняет у родителей, есть ли у ребёнка одышка, как быстро он утомляется, как часто болеет инфекциями, бывали ли случаи потери сознания [1][2].
Далее врач проводит физикальное обследование: оценивает, есть ли отставание в физическом развитии и цианоз, а также выслушивает пациента с помощью фонендоскопа. При АДЛВ определяется систолический шум с его максимальной интенсивностью во 2–3-м межреберье слева от грудины. При большом сбросе крови у некоторых пациентов выслушивается нежный диастолический шум над трёхстворчатым клапаном [1][2][3].
Лабораторная диагностика
Всем пациентам с АДЛВ необходимо выполнить:
- исследование кислотно-основного состояния и газов крови — оценивает, насколько выражены нарушения обмена вещества и снизилось содержание кислорода в крови;
- общий (клинический) анализ крови — определяет уровень гемоглобина, лейкоцитов и тромбоцитов; результаты анализа также могут указывать на наличие сопутствующих заболеваний [1].
Инструментальная диагностика
На электрокардиографии (ЭКГ) можно увидеть увеличение правых отделов сердца и оценить нагрузку на правый желудочек. Эти показатели помогают определить величину сброса крови и длительность порока. Также ЭКГ может показать суправентрикулярную (наджелудочковую) аритмию [3].
При рентгенологическом исследовании специалиста интересует усиление артериального сосудистого рисунка в лёгких, увеличение правых камер сердца и лёгочной артерии [3].
Важным и эффективным инструментальным методом диагностики является трансторакальная эхокардиография (ЭхоКГ) с цветным допплеровским картированием в проекции всех камер сердца. Если во время исследования не видно, как кровь течёт из лёгочных вен в левое предсердие, это указывает на АДЛВ [1][2][3].
Катетеризацию сердца с ангиографией (контрастное исследование кровеносных сосудов) проводят для выявления сопутствующих патологий сердца, а также у больных с подозрением на имеющуюся лёгочную гипертензию. При этом катетер из правого предсердия или полой вены проводят в лёгочную вену. С помощью этого исследования можно установить точный уровень впадения и количество аномально впадающих лёгочных вен [1][2][3].
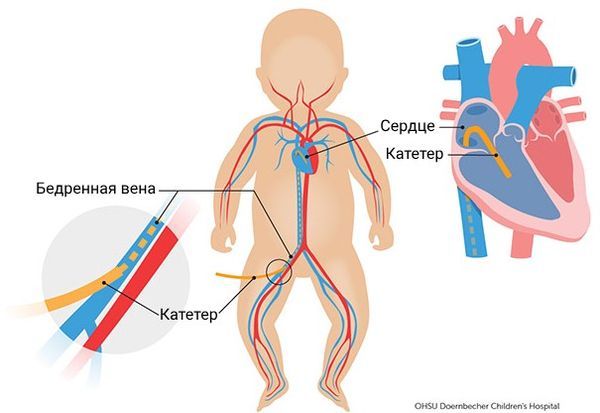
Катетеризация сердца
Для планирования хирургического лечения, а также уточнения данных, полученных при ЭхоКГ, проводят КТ или МРТ сердца с использованием контрастного вещества. Именно эти методы позволяют наиболее точно увидеть морфологию порока и оптимизировать хирургическую тактику, особенно при сложных формах патологии [1][2].
Лечение аномального дренажа легочных вен
Самым эффективным методом лечения АДЛВ является открытая операция с использованием аппарата искусственного кровообращения «сердце-лёгкие», который на время позволяет остановить сердце. Хирургическое лечение является обязательным, так как только оно позволит избавиться от корня проблемы — патологического дренажа.
Консервативное лечение используют для стабилизации состояния и поддерживания организма до операции [2]. Например, если у пациента сохранился открытый артериальный проток (т. е. не зарос после рождения), его расширяют с помощью простагландинов, что позволяет увеличить кровоток справа налево [1][10]. Однако в таком случае операция всё равно потребуется, так как лекарственная терапия приводит лишь к временному стабилизирующему эффекту.
Время хирургической коррекции определяется наличием или отсутствием обструкции лёгочных вен. Технически существует несколько способов смены локализации устьев лёгочных вен в левое предсердие. При выборе техники врач также учитывает наличие других пороков сердца [3][8][10].
Иногда ситуация требует экстренного вмешательства и для спасения жизни пациента расширяют зондом ещё незаросший дефект (открытый артериальный проток или овальное окно). Это позволяет несколько отсрочить основное хирургическое вмешательство.
Конечным исходом успешной операции является восстановление нормальной работы двух кругов кровообращения: малого и большого [7][8]. Важно понимать, что, несмотря на редкую встречаемость порока и часто трудное лечение, операция по поводу АДЛВ не вызывает больших трудностей у опытного хирурга. Она характеризуется хорошими результатами в ближайшем и отдалённом периодах, благодаря чему ребёнок сможет вести абсолютно нормальный образ жизни, в том числе заниматься спортом [3][10].
Реабилитация
Учитывая тяжесть операции, пациент находится под обязательным наблюдением кардиолога по месту жительства, так как возможны осложнения в виде нарушений ритма сердца (до 51 % случаев) и сужения лёгочных вен в местах наложения швов (встречается в 10–20 % случаев). Лёгочные вены сужаются из-за того, что после операции сердце у детей продолжает расти [3][12]. В течение первого года после операции осмотр проходит не реже раза в полгода, далее необходимо посещать врача раз в 2 года в течение всей жизни [1][2].
В течение трёх месяцев после операции пациент проходит восстановительное лечение в условиях санатория кардиологического профиля или реабилитационного центра и ограничивает физические нагрузки в течение года [1][2].
Прогноз. Профилактика
Если вовремя не провести операцию при ТАДЛВ, ребёнок погибнет в течение года после рождения. Средняя выживаемость при ЧАДЛВ без лечения составляет примерно 20–30 лет. Смерть пациентов в этом случае обычно связана с тяжёлой сердечной недостаточностью или лёгочными инфекциями [3].
Если ребёнок вовремя получил лечение, прогноз благоприятный: он достигает полного выздоровления [3].
Профилактика АДЛВ
При подозрении на АДЛВ дети первого года жизни в обязательном порядке должны посещать кардиолога: первые полгода 2 раза в месяц, вторые — раз в месяц, на втором году жизни — 2 раза в год, далее — раз в 2 года. Один раз в 3 месяца необходимо делать ЭКГ, 2 раза в год — ЭхоКГ и раз в год — рентгенографию грудной клетки [1][2].
Список литературы
Ассоциация сердечно-сосудистых хирургов России. Тотальный аномальный дренаж лёгочных вен: клинические рекомендации. — М., 2021. — 42 с.
Ассоциация сердечно-сосудистых хирургов России. Частичный аномальный дренаж лёгочных вен: клинические рекомендации. — М., 2020. — 27 с.
Маматов М. А. Аномальный дренаж лёгочных вен // Oriental renaissance: Innovative, educational, natural and social sciences. — 2020. — № 2. — С. 342–354.
Бурякова С. И., Медведев М. В., Николаева Т. Ф. Смешанная форма тотального аномального дренажа лёгочных вен: эмбриогенез и пренатальная диагностика // Пренатальная диагностика. — 2022. — № 2. — С. 151–160.
Плотников М. В., Омельченко А. Ю., Горбатых Ю. Н. и др. Современные тенденции в диагностике и лечении тотального аномального дренажа лёгочных вен // Кардиология и сердечно-сосудистая хирургия. — 2020. — № 2. — С. 123–134.
Seale A. N., Uemura H., Webber S. A. et al. Total Anomalous Pulmonary Venous Connection. Morphology and Outcome From an International Population-Based Study // Circulation. — 2010. — № 25. — Р. 2718–2726. ссылка
Бокерия Л. А., Гудкова Р. Г. Сердечно-сосудистая хирургия — 2015. — М.: НЦССХ имени А. Н. Бакулева РАМН, 2016. — 208 с.
Майдуров Ю. А., Налимов К. А. Хирургическое лечение частичного аномального дренажа лёгочных вен // Сердечно-сосудистые заболевания. — 2016. — № 17. — С. 11.
Иванов А. С., Гламазда С. В., Луговский М. К., Лебедева А. В. и др. Семейная форма частичного аномального дренажа лёгочных вен // Кардиология и сердечно-сосудистая хирургия. — 2019. — № 1. — С. 53–59.
Маматов М. А. Ближайшие результаты хирургической коррекции аномального дренажа лёгочных вен // Open Herald: Periodical of Methodical Research. — 2024. — № 3. — С. 13–19.
Науменко Е. И., Гришуткина И. А., Назарова И. С. и др. Трудности диагностики врождённого порока сердца — инфракардиальной формы тотального аномального дренажа лёгочных вен. Клинический случай // Современные проблемы науки и образования. — 2021. — № 6.
Связов Е. А. , Кривощеков Е. В., Подоксенов А. Ю. Сравнительный анализ осложнений после хирургической коррекции частичного аномального дренажа правых лёгочных вен в верхнюю полую вену // СМЖ. — 2016. — №2. — С. 78–81.

