Определение болезни. Причины заболевания
Вальгусное отклонение первого пальца — прогрессирующее дистрофическое заболевание стопы, при котором большой палец отклоняется наружу, а в области его сустава образуется экзостоз или "шишка". Помимо косметического дефекта, деформация приводит к нарушению ходьбы, вызывает боль и часто требует хирургического вмешательства. Пациенты с патологией не могут носить обычную обувь, а на тяжёлых стадиях — и ортопедическую. Это приводит к снижению подвижности и нарушению психологического равновесия больного.
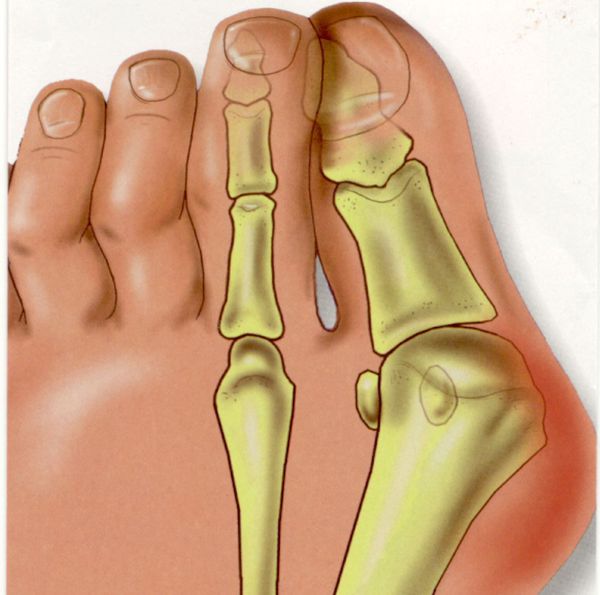
Вальгусная деформация большого пальца
Вальгусное отклонение большого пальца составляет более 70 % от всех ортопедических патологий [13]. Заболеванием в 95 % случаев страдают женщины. Нарушение возникает после 30-40 лет и вызвано гормональными изменениями: яичники вырабатывают меньше половых гормонов — эстрогенов, оказывающих защитное воздействие на соединительную ткань [3][7]. Соединительная ткань непрерывно обновляется, подвергается перестройке в ответ на нагрузку и повреждение. Структурным компонентом соединительной ткани являются коллагеновые волокна. Основная функция коллагена заключается в том, чтобы придавать соединительной ткани прочность и долговечность. Дефицит эстрогенов ведет к снижению образования коллагена в соединительной ткани. В результате капсульно-связочная система, состоящая из соединительной ткани, теряет прочность.
Другая причина заболевания — наследственная предрасположенность. В большинстве случаев, если нарушение есть у матери, его выявляют и у дочери [4][10].
Основным фактором, способствующим развитию деформации стопы, является ношение неудобной обуви — узкой и на каблуке более трёх-четырёх сантиметров [9]. Усугубить патологию может беременность, продольное плоскостопие, травмы стопы и голени.
Симптомы вальгусного отклонения 1 пальца
На начальной стадии заболевание протекает без симптомов. Позже пациенты замечают, что обувь начала давить, натирать и быстрее изнашиваться. Затем в области большого пальца формируется "шишка", которая вызывает дискомфорт при продолжительной ходьбе. Увидеть искривление большого пальца в этот период можно, только если тщательно разглядывать стопу. В дальнейшем угол отклонения увеличивается, что приводит к нарастанию симптомов:
- появляется усталость в ногах, особенно к вечеру;
- узкая обувь и обувь на каблуках вызывают значительный, но проходящий в покое дискомфорт;
- "шишка" в области большого пальца, помимо косметического дефекта, становится источником боли;
- воспаление суставной капсулы (бурсит) приводит к припухлости и покраснению поражённого участка;
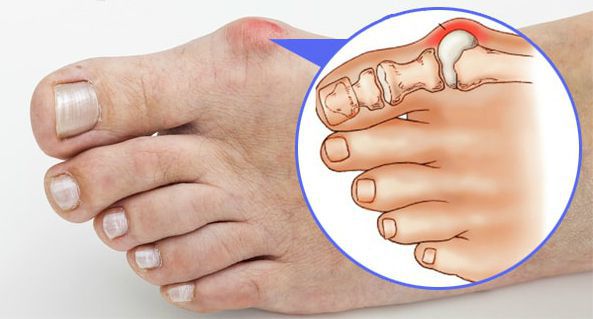
Бурсит
- боль, вызванная разрушением хряща суставных поверхностей (деформирующим артрозом), нарастает;
- кожа на подошве стопы утолщается, появляется омозоленность;
- искривляются второй и третий пальцы (молоткообразная деформация).
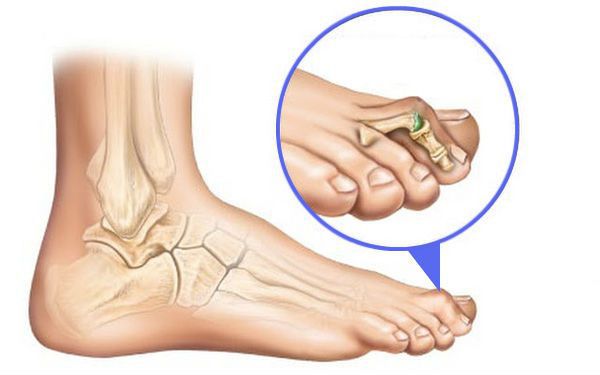
Молоткообразная деформация пальцев
Пациенты, как правило, обращаются к врачу с жалобами на усталость в ногах, возникающую при длительной нагрузке. Другой распространённый повод для посещения ортопеда — проблемы при выборе обуви. Пациенты жалуются на необходимость частой её замены, а из-за давления "шишки" вынуждены покупать туфли на два-три размера больше [7].
Патогенез вальгусного отклонения 1 пальца
Ношение неудобной обуви ведёт к неравномерному распределению нагрузки на стопу. Кроме того, давление усиливается из-за разрушения соединительной ткани и слабости капсульно-связочного аппарата. В результате развивается распластанность переднего отдела стопы и поперечное плоскостопие.
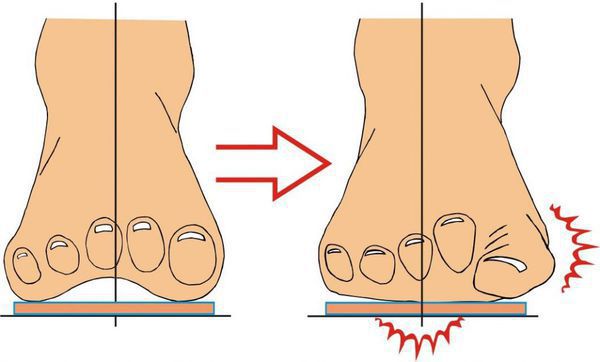
Поперечное плоскостопие
Изменение формы стопы запускает механизм развития вальгусной деформации большого пальца.
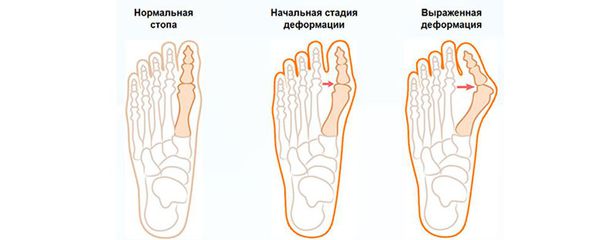
Деформация стопы
В патологический процесс вовлекаются мышечные, костные и капсульно-сухожильные образования стопы. В результате мышечного дисбаланса смещаются сесамовидные кости (мелкие кости, которые принимают на себя нагрузку при ходьбе) и первая плюсневая кость с последующим отклонением большого пальца.
Плюсневые кости
Из-за смещения суставных поверхностей происходит перестройка костной ткани с образованием болезненного остеофита [1][6].
Классификация и стадии развития вальгусного отклонения 1 пальца
На основе данных рентгенографии выделяют три стадии заболевания. Степень деформации определяют на основании величины углов между первой и второй плюсневыми костями (межплюсневый угол) и отклонением большого пальца стопы.
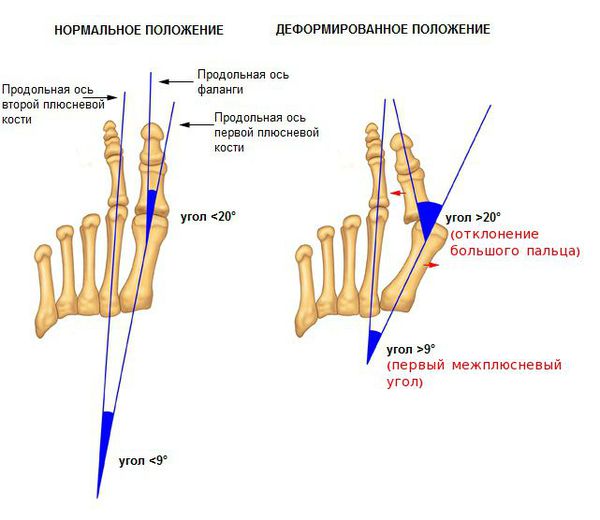
Нормальное и деформированное положение стопы
Осложнения вальгусного отклонения 1 пальца
Постоянное давление на капсулу первого плюснефалангового сустава приводит к воспалению синовиальных сумок (синовиту). Патология проявляется гиперемией кожи, отёчностью, болями в области сустава. Иногда синовит усугубляется образованием синовиального свища (канала, соединяющий полости тела), который приводит к инфицированию сустава.
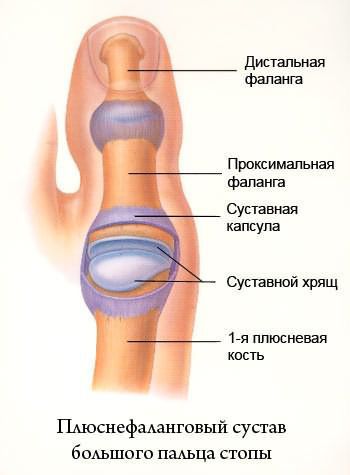
Плюснефаланговый сустав
При вальгусном отклонении может возникать подвывих большого пальца, приводящий к артрозу первого плюснефалангового сустава. При этом разрушается суставной хрящ и появляются костные экзостозы (образования новой костной ткани), которые вызывают постоянную боль.
Ухудшение кровоснабжения костной ткани приводит к остеопорозу, уплощению головки плюсневой кости, врастанию ногтя, омозоленности, сколиозу. Со временем анатомические изменения переходят в функциональные нарушения суставов предплюсны, что способствует неустойчивости при ходьбе [10].
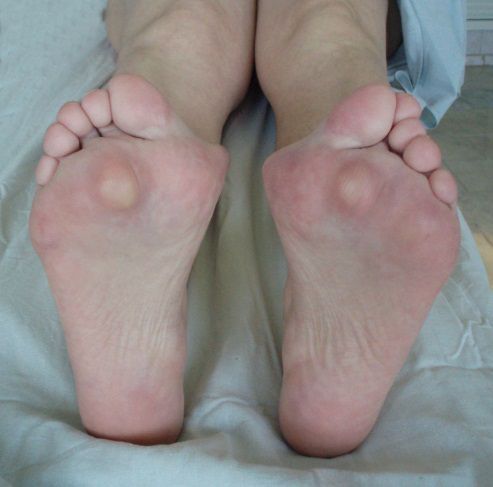
Омозоленность из-за молоткообразной деформации вторых пальцев
Диагностика вальгусного отклонения 1 пальца
Появление первых симптомов заболевания требует незамедлительного обращения к врачу-ортопеду. Диагностика при вальгусном отклонении большого пальца включает:
1. Уточнение симптомов и сбор анамнеза. Распространённая жалоба пациентов — появление "шишек", иногда болезненных. На поздней стадии заболевания к ним добавляется омозоленность, также причиняющая боль.
2. Клинический осмотр. При внешнем осмотре отчётливо видна распластанность переднего отдела, деформация первого пальца и плюснефалангового сустава. Иногда возникает гиперемия кожи стопы и молоткообразная деформация второго и третьего пальцев. Движения в суставах становятся болезненными, интенсивность боли зависит от степени деформации. При диагностике обязателен осмотр и второй стопы для сравнительного анализа [1][4][9].
3. Рентгенография. Обследование, выполненное в положении стоя и в двух проекциях, позволяет детализировать степень деформации и выбрать дальнейшую тактику лечения. Основное значение при анализе данных рентгенограмм играют следующие показатели:
- угол наклона дистальной суставной поверхности к оси первой плюсневой кости;
- угол, образованный осями первой и второй плюсневых костей;
- угол отклонения первого пальца от оси первой плюсневой кости;
- угол между осями ногтевой и основной фалангами первого пальца.
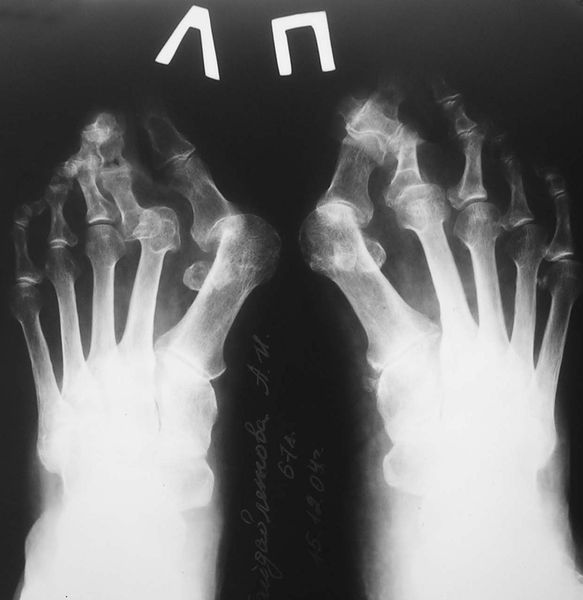
Деформирующий артроз плюсне-фаланговых суставов, рентгенография
4. Плантография — снимок отпечатка подошвы стопы, выполненный с помощью сканирования на специальном устройстве (плантографе). Исследование включает получение отпечатков обоих стоп как в норме, так и с нагрузочной пробой, и дальнейший анализ этих снимков.
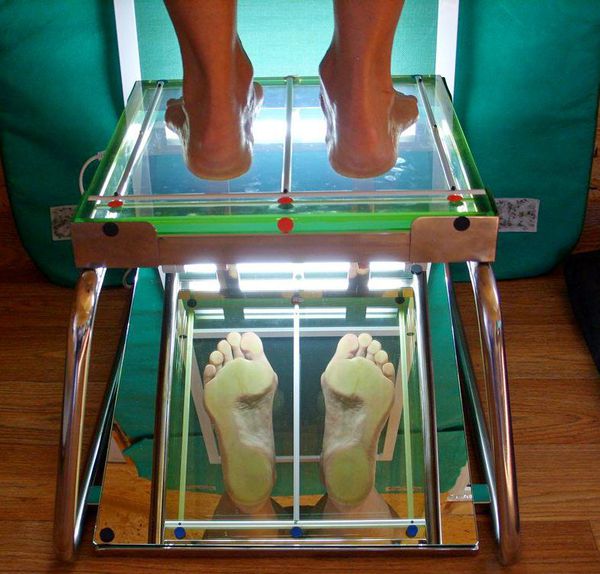
Плантография
Лечение вальгусного отклонения 1 пальца
Лечение вальгусного отклонения первого пальца стопы следует начать с подбора удобной обуви, ортопедических стелек и выполнения упражнений для укрепления мышц. Зачастую стандартные ортопедические стельки не помогают остановить деформацию и облегчить боль, поэтому важно использовать стельки, изготовленные индивидуально для пациента.
Для профилактики и лечения заболевания врач может рекомендовать вальгусную шарнирную шину — фиксатор, который удерживает сустав в нормальном положении. Чтобы уменьшить воспаление и облегчить боль назначают нестероидные противовоспалительные препараты (например целекоксиб, кетопрофен) [12].
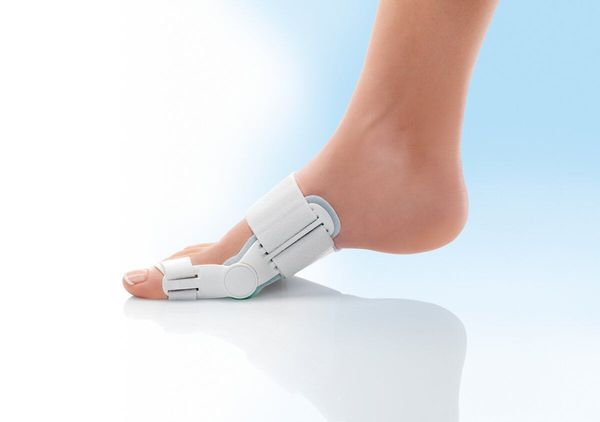
Вальгусная шарнирная шина
Безоперационное лечение может облегчить симптомы, но не исправляет деформацию стопы. Поэтому, если боль сохраняется, показана операция. Поиски действенных способов лечения начались с 19 века и, по данным разных авторов, существует от 200 до 500 различных хирургических техник [13]. Однако проблема актуальна до сих пор: хирургическое воздействие приносит временное облегчение, но не устраняет причину — слабость мышечного аппарата стопы. Все существующие методы операций на стопе можно разделить на два типа: на мягких тканях и на костях. Решение о том, какая хирургическая техника используется, зависит от степени деформации, дегенеративных изменений сустава, а также формы и размера плюсневой кости. Операции на мягких тканях рекомендованы при лёгкой и средней степени поражения. На тяжёлых стадиях деформации возникает необходимость восстановить костные структуры, для этого применяют остеотомию (лат. osteotomia – рассечение кости).
Общепризнанным методом хирургического лечения вальгусного отклонения первого пальца является оригинальная техника Мак-Брайда, созданная в 1928 г. В дальнейшем метод усовершенствовали разные авторы, что позволило снизить травматичность операции и улучшить её результаты. Операция Мак-Брайда заключается в проведении и фиксации сухожилия мышцы, приводящей первый палец, через отверстие в плюсневой кости. Этот метод является частным случаем миотенопластики (пересадки мышц и сухожилий) и относится к операциям, проводимым на мягких тканях. В некоторых случаях операция Мак-Брайда может дополняться остеотомией[3][5][13].
Этапы операции по реконструкции переднего отдела стопы при помощи миотенопластики:
1. Стопы до операции.
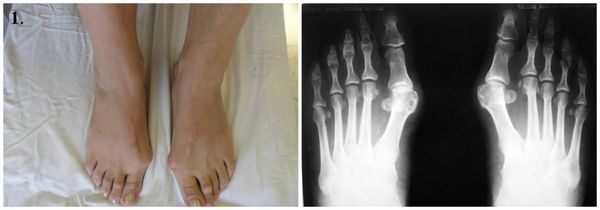
До проведения операции
2. Выделение сухожилия мышцы, отводящей первый палец.
3. Удаление головки первой плюсневой кости (операция Шаде).
4. Создание канала для проведения сухожилия мышцы, отводящей первый палец.
5. Проведения в канал сухожилия мышцы, отводящей первый палец.
6. Проксимальная клиновидная остеотомия.
7. Остеосинтез (соединение) костных фрагментов первой плюсневой кости.
8. Создание стяжки.
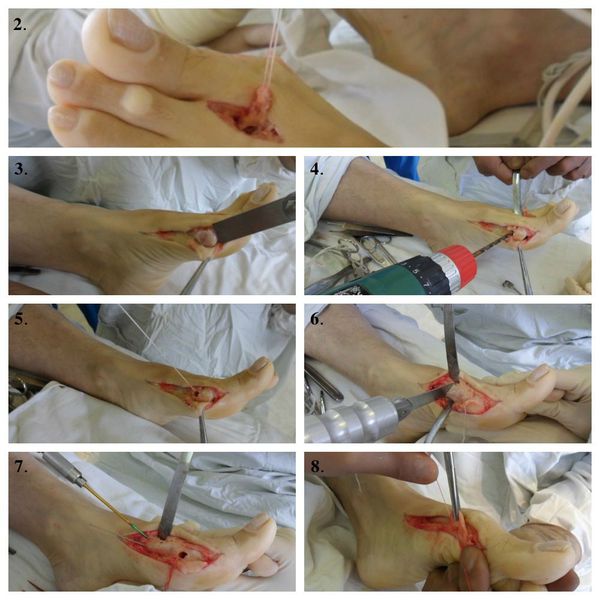
Миотенопластика переднего отдела стопы
9. Стопы сразу после операции.
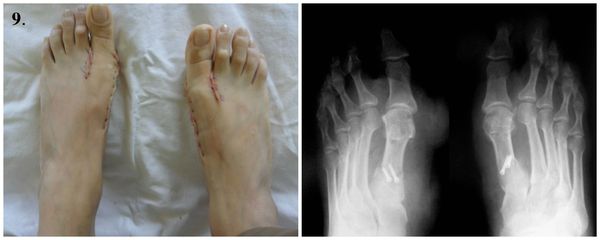
Стопы после операции
Из стационара пациента выписывают, как правило, менее, чем через неделю после операции. Швы снимают на 12-14 сутки. После операции пациент в течение месяца использует ортопедическую обувь Барука с подошвой клиновидной формы для разгрузки переднего отдела стопы. Её носят от двух до восьми недель в зависимости от сложности проведённой операции.
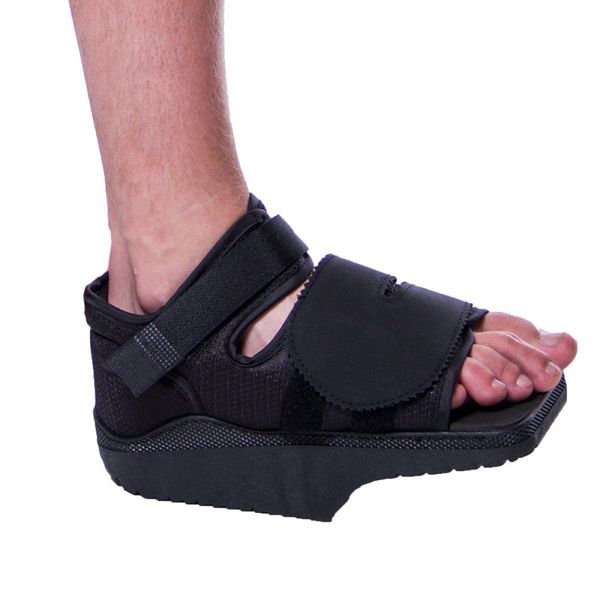
Обувь Барука
В среднем через два месяца пациент может носить обычную обувь и возвращается к привычному образу жизни. Однако до полугода с момента операции нежелательно носить обувь на каблуках более трёх сантиметров. Для профилактики рецидивов следует носить стельки. Выводы об успешности операции можно делать через три-четыре месяца (в тяжелых случаях — через полгода) на основании контрольных рентгенологических снимков.
Прогноз. Профилактика
Лечения, которое могло бы устранить причину деформации стопы, на данный момент не существует, операция устраняет только последствие разрушения соединительной ткани [11]. Однако своевременная реконструкция на основе миотенопластики на длительный срок стабилизирует состояние больного: улучшает опорную функцию стопы, устраняет боль и эстетический дефект [4].
Как правило, данное заболевание носит наследственный характер. Если у ближайших родственников выявлена деформация переднего отдела стопы, то профилактика должна включать:
- ношение удобной, не давящей обуви из натуральных материалов, с высотой каблука не более четырёх сантиметров;
- постоянное использование ортопедических стелек;
- регулярное посещение врача-ортопеда для коррекции стелек и определения показаний к операции;
- соблюдение режима труда и отдыха, если работа связана с повышенной нагрузкой на стопы [7].
Действенным способом профилактики также является регулярная гимнастика для стоп, которая поможет укрепить мышцы и связки. Для упражнений потребуется 5-10 минут ежедневно:
- разбросать по полу мелкие предметы (например, карандаши, ластики, крышки от бутылок) и собирать их пальцами ноги;
- ходить поочередно на носках и пятках;
- раздвигать пальцы ноги так, чтобы они не соприкасались и держать в таком положении в течение двух минут;
- перекатывать ступнёй массажные игольчатые шарики или бутылку с водой.
Массажный шарик
Список литературы
Карданов А. А. Хирургия переднего отдела стопы. — М.: ИД Медпрактика-М, 2008. — 104 с.
Прозоровский Д. В. Выбор способа фиксации при проксимальной остеотомии первой плюсневой кости // Травма, 2012. — № 3 (13). — С. 159-164.
Минасов Б. Ш. Оценка статических и динамических биомеханических параметров нижних конечностей в норме и при дегенеративно-деструктивных заболеваниях стоп // Медицинский вестник Башкортостана, 2011. — № 1 (6). — С. 62-66.
Ильиных А. Р. Нalluxvalgus: эпидемиология и лечение // "Научно-технический прогресс как механизм развития современного общества", сборник статей Международной научно-практической конференции. — Уфа, 2019. — С. 64-65.
Привалов А. М. Особенности хирургической коррекции вальгусной деформации первого пальца стопы // Вестник Академии русского балета им. А. Я. Вагановой, 2016. — № 4 (45). — С. 67-74.
Молдалиев Р. Т. Хирургическое лечение вальгусной деформации I пальца стопы // Вестник КГМА им. И. К. Ахунбаева, 2015. — № 3. — С. 103-105.
Ильченко Д. В. Современное состояние проблемы реабилитации после оперативного лечения деформаций первого луча стопы // Московский хирургический журнал, 2016. — № 1 (47). — С. 26-29.
Прозоровский Д. В. Дифференцированный подход к выбору вида хирургического пособия при коррекции вальгусной деформации первого пальца стопы // Травма, 2017. — № 2 (18). — С. 81-87.
Кондрашова И. А. Клинико-рентгенологические аспекты диагностики halluxvalgus и поперечного плоскостопия // Травма, 2013. — № 4 (14). — С. 81-86.
John J. Stienstra, Julie Ann Lee, Dean T. Nakadate Large displacement distal chevron osteotomy for the correction of hallux valgus deformity // The Journal of Foot and Ankle Surgery, 2002. — Vol. 41. — P. 213-220.
Петров Д. Ю., Тетерин О. Г. Современное состояние проблемы хирургического лечения поперечной деформации переднего отдела стопы // Вестник Волгоградского медицинского университета, 2009. — № 2 (30).
Nikolaus Wülker, Falk Mittag.The Treatment of Hallux Valgus // Dtsch Arztebl Int. — 2012. — 109 (49): 857–868.ссылка
Карданов А. А., Сорокин Е. П. Хирургическое лечение вальгусного отклонения первого пальца стопы и его возможные осложнения // Травматология и ортопедия, 2011. — № 4 (62).

