Определение болезни. Причины заболевания
Рак желчного пузыря (Gallbladder cancer) — это злокачественное образование данного органа. Чаще всего его рассматривают вместе со злокачественными опухолями желчных протоков. Эти заболевания объединяют под термином «рак билиарного тракта» [1].
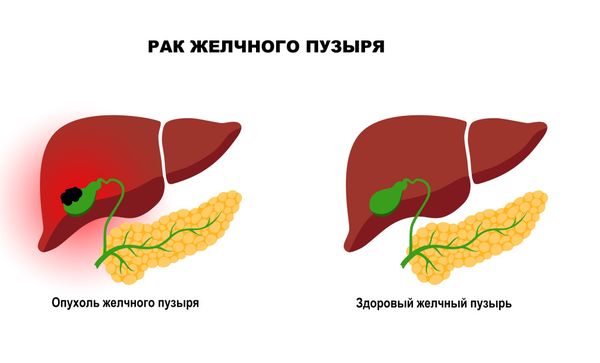
Рак желчного пузыря
Изолированный рак желчного пузыря встречается довольно редко. В России его распространённость составляет 14 случаев на 1 млн мужчин и 25 случаев на 1 млн женщин [2].
Если такую опухоль обнаружили на ранних стадиях, зачастую её можно полностью удалить и добиться ремиссии. Однако ранняя диагностика сопряжена со многими сложностями, так как рак желчного пузыря обычно не вызывает симптомов, пока не распространится по организму. При этом даже наличие симптомов (дискомфорт, боль под правым ребром и вздутие живота) не гарантирует правильной постановки диагноза: они напоминают проявления иных болезней печени и желчного пузыря, поэтому распознать по ним злокачественный процесс тяжело.
Причины развития рака желчного пузыря
Основные факторы риска, которые способствуют появлению заболевания:
- желчнокаменная болезнь — главный фактор риска, у 70–90 % пациентов с опухолями также есть камни в желчном пузыре [19];
- ожирение;
- полипы в желчном пузыре — наиболее опасными считаются полипы, чьи размеры превышают 1 см;
- наследственность — наличие рака желчного пузыря у близких родственников, однако даже в этом случае шанс формирования опухоли у другого члена семьи всё равно низкий;
- киста холедоха — патологическое расширение на стенке главного желчного протока, в котором со временем могут появиться раковые клетки;
- неправильное строение желчных протоков — это приводит к тому, что панкреатический сок затекает в желчевыводящие пути, а отток желчи нарушается;
- фарфоровый желчный пузырь — состояние, при котором стенка органа покрыта слоем кальция;
- склерозирующий холангит — воспаление и последующее рубцевание желчных протоков.
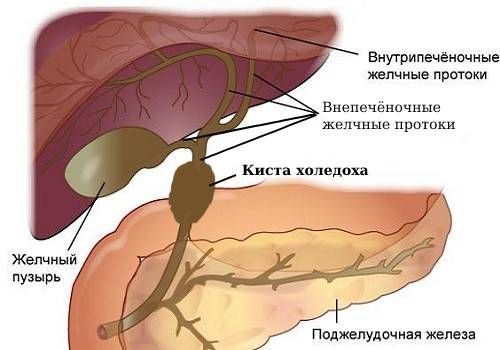
Киста холедоха
Курение и воздействие на организм некоторых вредных веществ также рассматривают как факторы риска, но их роль однозначно не доказана [3][4].
Симптомы рака желчного пузыря
Обычно пациенты с раком желчного пузыря жалуются:
- на дискомфорт и боль в животе, чаще всего под правым ребром;
- тошноту, иногда рвоту;
- вздутие живота (метеоризм);
- желтуху (так как опухоль нарушает отток желчи, в крови увеличивается концентрация билирубина, из-за чего кожа и белки глаз приобретают жёлтый оттенок) [3][4].
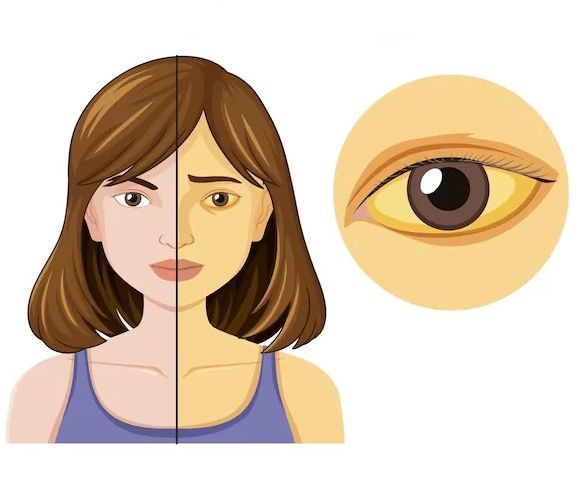
Желтуха
При прощупывании живота можно почувствовать увеличенный желчный пузырь (если нарушен отток желчи) или печень (если опухоль распространилась в этот орган) [3][4].
Реже встречаются другие симптомы, но и они тоже не специфичны:
- сниженный аппетит;
- потеря веса без видимых причин;
- постоянное чувство слабости;
- высокая температура;
- заметное увеличение живота;
- потемнение мочи («моча цвета колы»), светлый стул (глинистого цвета) и зуд кожи — эти симптомы также вызваны увеличением уровня билирубина [3][4].
Если человек замечает у себя такие симптомы, большая вероятность, что у него развился холецистит или желчнокаменная болезнь, а не рак желчного пузыря. Однако сходить к врачу и пройти обследование нужно в любом случае. Хотя рак желчного пузыря и встречается очень редко, нельзя игнорировать такую вероятность.
В большинстве случаев рак выявляют во время УЗИ, КТ или МРТ, выполненных по другим причинам. Иногда злокачественный очаг находят в уже удалённом желчном пузыре после операции по поводу желчнокаменной болезни или другого заболевания [17].
Патогенез рака желчного пузыря
Желчный пузырь представляет собой небольшой орган, напоминающий мешочек в виде груши. В нём хранится, концентрируется и затем выбрасывается в кишечник желчь, которую вырабатывает печень. В целом этот орган не является жизненно необходимым. Его часто удаляют при желчнокаменной болезни и других патологиях.
В соответствии с современными представлениями, главной причиной злокачественного перерождения клеток в желчном пузыре считается хроническое воспаление. Воспалительный процесс повреждает ткани, а они в попытках восстановиться провоцируют активное размножение клеток. Это повышает вероятность возникновения ошибок в ДНК. Рано или поздно скопление генетических дефектов делает клетки злокачественными [5][6][7].
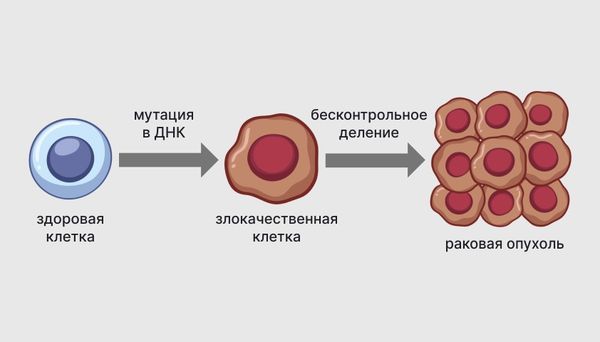
Озлокачествление клеток
Список генов, в которых находят мутации при раке желчного пузыря:
- Ген KRAS. Кодирует белок K-Ras, который участвует в сложном сигнальном пути (цепочке биохимических реакций) RAS/MAPK, контролирующем деление и созревание клеток. Поломки в гене KRAS способствуют тому, что клетки начинают бесконтрольно делиться [5][8].
- Ген ERBB2. Кодирует белок из семейства тирозинкиназных рецепторов, контролирующий размножение, созревание и запрограммированную смерть (апоптоз) клеток [6][9][10].
- Ген PIK3CA. Кодирует белок p110 альфа. Он также влияет на сигнальные пути, участвующие в клеточном делении [6][11].
- Ген ATM. Кодирует белок, который находится в ядре клетки и контролирует скорость её роста и делений [6][12].
- Ген ARID1A. Кодирует белок, входящий в особый белковый комплекс. Этот комплекс контролирует активность других генов, за счёт чего влияет на многие процессы, включая восстановление повреждённой ДНК, деление и созревание клетки [6][13].
- Ген CTNNB1. Кодирует белок бета-катенин, обеспечивающий контакт и передачу сигналов между соседними клетками. Также он может перемещаться в ядро и контролировать активность разных генов [5][14].
Когда нормальные клетки становятся раковыми, они не сразу образуют агрессивную злокачественную опухоль. Сначала возникает так называемый рак «на месте» (in situ). Это просто скопление злокачественных клеток, которые находятся там, где возникли, и никуда не распространяются. Впоследствии рак становится инвазивным, т. е. проникает глубже в стенку желчного пузыря, а затем переходит на соседние органы. Трансформация происходит медленно: период от начала воспаления до возникновения инвазивного рака в среднем длится около 15 лет [5].
Классификация и стадии развития рака желчного пузыря
Бóльшая часть опухолей желчного пузыря представлена аденокарциномами — новообразованиями из железистых клеток. Чаще всего это папиллярные аденокарциномы. Из всех опухолей желчного пузыря они наименее агрессивны и имеют самый благоприятный прогноз. В 7 % случаев диагностируют плоскоклеточный рак. Ещё 8–10 % случаев приходится на недифференцированный (самый опасный) рак. К редким опухолям относят лейомиосаркомы, карциносаркомы, эмбриональные рабдомиосаркомы, злокачественные тератомы и APUD-омы [2].
По характеру роста и внешнему виду опухоли выделяют 3 типа рака желчного пузыря:
- Диффузно-инфильтративный. Такая опухоль довольно быстро распространяется в печень и другие соседние анатомические структуры. При этой форме стенка желчного пузыря выглядит утолщённой и бугристой. На поздних стадиях внутри органа практически не остаётся просвета.
- Узловой. При нём наблюдает узловое образование, которое может находиться как снаружи, так и внутри органа.
- Папиллярный. Опухоль растёт внутри желчного пузыря и выступает в его просвет. Прогноз зависит от местоположения новообразования. Если оно находится в дне желчного пузыря, то в течение долгого времени не распространяется, в то время как папиллярный рак шейки желчного пузыря часто вторгается в печень и другие соседние структуры, нарушает отток желчи и приводит к желтухе [2].
Стадию заболевания определяют по системе TNM, где Т характеризует размер и другие характеристики опухоли, N указывает на поражение близлежащих лимфоузлов, а М — на присутствие отдалённых метастазов. В зависимости от этих характеристик устанавливают одну из 5 стадий:
- стадия 0 — рак «на месте», который пока не распространяется;
- стадия 1 — инвазивный рак, опухоль прорастает в слизистый или мышечный слой стенки органа;
- стадия 2 — рак достиг наружной оболочки желчного пузыря (брюшины), но не вторгся в печень;
- стадия 3 — рак распространился в печень или в другой соседний орган либо поразил более 3 близлежащих лимфоузлов (в некоторых случаях эти процессы сочетаются);
- стадия 4 — рак распространился в печёночную артерию, воротную вену или в два соседних органа; поражено 4 и более близлежащих лимфоузла; есть отдалённые метастазы (или все эти процессы сочетаются) [1][3].
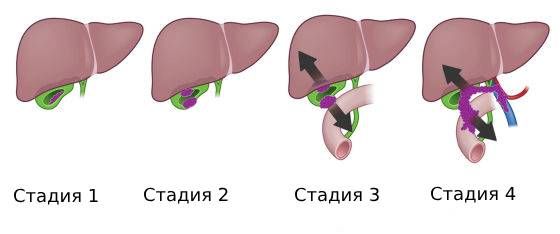
Стадии рака желчного пузыря
Осложнения рака желчного пузыря
Основные осложнения:
- Механическая желтуха — образуется в результате нарушения оттока желчи. Риск её появления особенно повышается, если опухоль расположена в шейке органа — той части, где он переходит в желчный проток. Желтуха ухудшает состояние пациента, её нужно как можно скорее устранить.
- Перфорация желчного пузыря — образование сквозного отверстия в стенке органа, которое может привести к развитию жизнеугрожающих состояний — перитониту и воспалению в брюшной полости. В таком случае пациенту требуется экстренная хирургическая помощь.
- Метастазирование — распространение раковых клеток по организму и образование вторичных очагов (отдалённых метастазов). Если заболевание диагностировано на этой стадии, прогноз резко ухудшается [5].
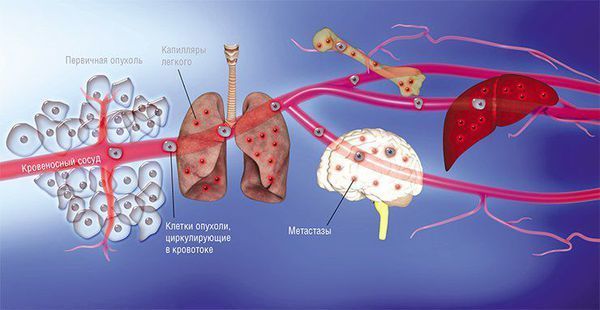
Метастазирование
Некоторые исследователи причисляют к осложнениям и кишечную непроходимость, однако это состояние неспецифично для рака желчного пузыря.
Диагностика рака желчного пузыря
Во время приёма врач уточняет симптомы, собирает анамнез (историю болезни): спрашивает, какой образ жизни ведёт пациент, есть ли у него вредные привычки, чем болел ранее, есть ли хронические заболевания и случаи онкопатологий в семье. Основная цель сбора анамнеза — выяснить, какие у пациента присутствуют факторы риска.
При наличии симптомов со стороны желчного пузыря врач начинает обследование с самых простых и доступных методов: проводит УЗИ, с помощью которого оценивает размеры желчного пузыря, состояние его стенок и уточняет наличие опухоли, а также выполняет биохимический анализ крови, чтобы проверить «печёночные» показатели (альбумин, билирубин, ферменты щелочной фосфатазы, АЛТ, АСТ и ГГТ) [1][3][4].
Далее, чтобы уточнить диагноз, врач назначает более сложные исследования:
- Эндосонографию (ЭндоУЗИ) — это УЗИ, которое выполняют с помощью маленького датчика на конце эндоскопа, введённого в двенадцатиперстную кишку. Она помогает проверить, насколько глубоко опухоль проросла в стенку желчного пузыря и поражены ли близлежащие лимфоузлы. Также эндоУЗИ позволяет врачу правильно спланировать хирургическое лечение. Эта процедура, как и любое другое эндоскопическое исследование, безболезненна, но сопровождается определённым дискомфортом. Чтобы избежать неприятных ощущений, её можно провести в состоянии седации («медикаментозного сна»).
- Компьютерную томографию (КТ) — более детально показывает опухолевый процесс и позволяет уточнить его стадию. С помощью КТ-ангиографии оценивают кровоснабжение опухоли. Это важный показатель при планировании операции.
- Магнитно-резонансную томографию (МРТ, в том числе с внутривенным контрастированием препаратами Гадолиния) — также позволяет получить более детальную информацию об опухоли. Возможны разные варианты исследования: МР-холангиопанкреатографию (МРХПГ) используют для оценки состояния желчных протоков, а МР-ангиографию — для оценки состояния кровеносных сосудов.
- Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) — процедура, в ходе которой в желчные протоки заводят катетер, заполняют их контрастным раствором и выполняют рентгенографию. Как и эндоУЗИ, ЭРХПГ можно провести в состоянии «медикаментозного сна».
- Чрескожную чреспечёночную холангиографию — в этом случае контрастный раствор вводят через кожу с помощью иглы. Обычно её выполняют, если по каким-либо причинам невозможно провести ЭРХПГ.
- Диагностическую лапароскопию — осмотр брюшной полости с помощью лапароскопа, введённого через прокол. Этот метод помогает уточнить стадию рака и спланировать операцию [1][3][4][15][16].
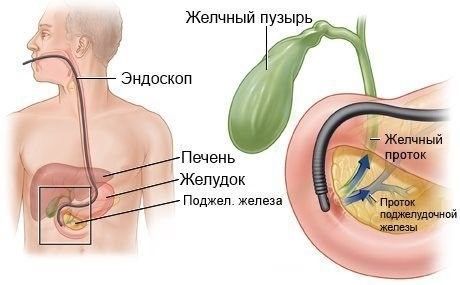
ЭРХПГ
Биопсию при раке желчного пузыря проводят не всегда. Если на снимках выявлена операбельная опухоль, то обычно её сразу удаляют и только после этого направляют в лабораторию. Биопсия требуется в тех случаях, когда операцию провести невозможно и врачу нужно понять, является ли образование злокачественным, стоит ли назначать химиопрепараты или лучевую терапию [3].
Лечение рака желчного пузыря
Раннее обнаружение рака на 1–2 стадии и отсутствие у пациента противопоказаний позволяют врачу провести радикальную операцию: удаление желчного пузыря (холецистэктомию), прилегающего к нему края печени, части желчного протока и близлежащих лимфоузлов. Иногда может потребоваться удаление других соседних органов [3].
Если желчный пузырь был удалён по другому поводу и в нём обнаружили опухоль, глубоко вторгшуюся в стенку, может потребоваться повторная операция, во время которой иссекают ещё больше тканей [4][5][17]. После операции проводят адъювантную химиотерапию, чтобы снизить риск рецидива [3][4]. Она продолжается 8–12 месяцев.
Когда опухоль уже проникла глубоко в стенку желчного пузыря, распространилась в лимфоузлы или есть признаки, что новообразование нельзя удалить полностью (в линии удаления находят опухолевые клетки — позитивный край резекции), назначают полугодовой курс химиотерапии [18]. Другой вариант адъювантного лечения — химиолучевая терапия (сочетание химиопрепаратов и облучения) [5].
Если опухоль неоперабельная или наблюдаются отдалённые метастазы, проводят паллиативное лечение, которое не лечит рак, но позволяет облегчить симптомы и улучшить качество жизни. Для этого используют лучевую терапию и химиопрепараты.
В последние годы также появились новые классы противоопухолевых средств, благодаря которым эффективность лечения рака желчного пузыря возросла. К ним относятся:
- Таргетные препараты. Они прицельно воздействуют на определённые молекулы, которые влияют на размножение и поддерживают их внутренние процессы. Существует довольно много групп таких средств для борьбы со злокачественными опухолями желчного пузыря: ингибиторы FGFR2, IDH1, NTRK, RET, BRAF и KRAS. Препарат подбирают в зависимости от того, какие молекулы-мишени обнаружили в организме пациента по результатам молекулярного тестирования. В России можно получить таргетную терапию по ОМС, но с некоторыми оговорками: лечение будет оплачено, только если ему предшествовало молекулярно-генетическое тестирование [3][18]. Т. е. таргетная терапия — это персонализированная терапия, выходящая за рамки «стандартных схем», к которой обращаются после того, как другие методы лечения были исчерпаны.
- Ингибиторы контрольных точек. Это современный класс иммунопрепаратов. Ингибируя определённые молекулы (контрольные точки), они активируют иммунитет и заставляют его бороться со злокачественными клетками. При раке желчного пузыря применяют ингибиторы PD-1, PD-L1, CTLA-4 [4][17].
При неоперабельной опухоли, вызывающей желтуху, проводят паллиативные операции, направленные на восстановление оттока желчи. Для многих пациентов оптимальным решением становится стентирование — эндоскопическая малоинвазивная процедура, во время которой устанавливают тонкую трубочку-стент, расширяющую заблокированный участок, что позволяет восстановить отток [17].
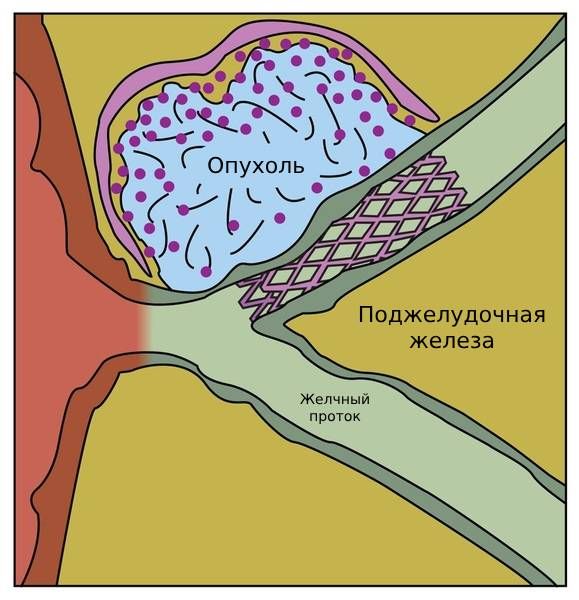
Стент
Прогноз. Профилактика
По сравнению со многими другими онкопатологиями рак желчного пузыря отличается менее благоприятным прогнозом, относительно низкими показателями выживаемости и высокой частотой рецидивов. Пятилетняя выживаемость (процент пациентов, которые выживают в течение 5 лет после установления диагноза), по данным Американского онкологического общества (American Cancer Society), составляет:
- 69 % — при опухолях, ограниченных только желчным пузырём;
- 28 % — при раке, распространившемся в соседние органы или регионарные лимфоузлы;
- 3 % — при отдалённых метастазах [3][7].
Если опухоль можно удалить хирургически или она обладает высокой чувствительностью к препаратам, прогноз улучшается [5]. Также имеет значение местонахождение новообразования. Если опухоль располагается в дне желчного пузыря, прогноз более благоприятный, так как она менее склонна к распространению, в то время как рак шейки распространяется быстрее и чаще.
Профилактика рака желчного пузыря
Специфических мер профилактики не существует. Чтобы снизить риск развития заболевания, рекомендуется правильно питаться, поддерживать нормальный вес, регулярно выделять время на физическую активность и максимально ограничить употребление алкоголя [3].
Список литературы
Ассоциация онкологов России. Рак желчевыводящей системы: клинические рекомендации. — М., 2020. — 51 с.
Злокачественные опухоли желчного пузыря (С23) // РНИМУ им. Н. И. Пирогова. [Электронный ресурс]. Дата обращения: 22.11.2024.
Gallbladder Cancer // American Cancer Society. — 2018.
Gallbladder cancer // Cancer Research UK. — 2023.
Menon G., Babiker H. M. Gallbladder Carcinoma // StatPearls Publishing. — 2024.ссылка
Kuipers H., de Bitter T. J. J., de Boer M. T. et al. Gallbladder Cancer: Current Insights in Genetic Alterations and Their Possible Therapeutic Implications // Cancers (Basel). — 2021. — № 21. — Р. 5257.ссылка
Mishra S., Kumari S., Srivastava P., Pandey A., Shukla S., Husain N. Genomic profiling of gallbladder carcinoma: Targetable mutations and pathways involved // Pathol Res Pract. — 2022. — Vol. 232. — Р. 153806.ссылка
KRAS gene // MedlinePlus. [Электронный ресурс]. Дата обращения: 22.11.2024.
ERBB2 Gene — Erb-B2 Receptor Tyrosine Kinase 2 // GeneCards. — 2024.
Хансон К. П. ГЕН ERBB2 (HER2/NEU): от открытия до клинического использования // ФГБУ НМИЦ онкологии им. Н. Н. Петрова. Материалы конгрессов и конференций. — 2021.
PIK3CA gene // MedlinePlus. [Электронный ресурс]. Дата обращения: 22.11.2024.
ATM gene // MedlinePlus. [Электронный ресурс]. Дата обращения: 22.11.2024.
ARID1A gene // MedlinePlus. [Электронный ресурс]. Дата обращения: 22.11.2024.
CTNNB1 gene // MedlinePlus. [Электронный ресурс]. Дата обращения: 22.11.2024.
Лелянов А. Д., Касумьян С. А., Козлов Д. В., Челомбитько М. А., Тимошевский А. А. Диагностика и оперативное лечение рака желчного пузыря // ЭиКГ. — 2011. — № 9. — С. 67–71.
Рахимов Б. М., Колесников В. В. Рак желчного пузыря под маской холецистита в практике общехирургического стационара // Медицинский вестник Башкортостана. — 2015. — № 6. — С. 70–73.
Gallbladder Cancer Treatment (PDQ®) — Patient Version // National Cancer Institute. — 2024.
Бредер В. В., Базин И. С., Косырев В. Ю., Ледин Е. В. Практические рекомендации по лекарственному лечению билиарного рака // Российское общество клинической онкологии. — 2020. — № 3s2–1. — С. 470–486.
Kanthan R., Senger J. L., Ahmed S., Kanthan S. C. Gallbladder Cancer in the 21st Century // J Oncol. — 2015. — Р. 967472.ссылка

