Определение болезни. Причины заболевания
Постхолецистэктомический синдром (ПХЭС; Postcholecystectomy syndrome) — это комплекс симптомов, который возникает после холецистэктомии (удаления желчного пузыря), т. е. ПХЭС не является отдельным заболеванием.
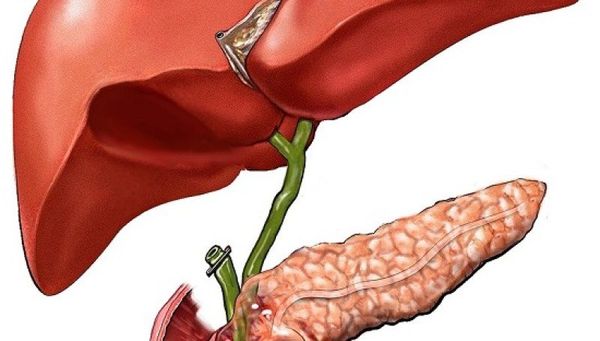
Постхолецистэктомический синдром развивается после удаления желчного пузыря
Чаще всего синдром сопровождается болью в животе и диспепсическими явлениями (дискомфортом, тяжестью в животе, отрыжкой, тошнотой, которая появляется независимо от приёма пищи, горечью во рту и нарушением стула).
Распространённость постхолецистэктомического синдрома
Постхолецистэктомический синдром встречается у 15–40 % людей, перенёсших холецистэктомию. По данным Всемирного союза хирургов, ежегодно в мире выполняют более 1,5 млн операций по удалению желчного пузыря, в России — 250–300 тыс. Однако в последнее время такую операцию проводят всё чаще, при этом средний возраст пациентов снижается [1]. Это может быть связано с увеличением количества случаев желчнокаменной болезни (ЖКБ).

Холецистэктомия
Как правило, ПХЭС развивается у людей, длительно страдающих такими заболеваниями, как ЖКБ, острый или бескаменный холецистит. Чем позднее проведена операция, тем больше вероятность развития синдрома [1]. Однако чаще ПХЭС отмечается у молодых женщин [2].
Причины развития постхолецистэктомического синдрома
Основной причиной являются диагностические ошибки, допущенные в дооперационном периоде или во время операции. Например, неправильная интерпретация результатов УЗИ и невыполнение операционной холангиографии (рентгенологического исследования желчных протоков с использованием контрастного вещества) могут привести к тому, что хирург не заметит некоторые камни (конкременты) и они останутся в желчных протоках. Такая неполноценно выполненная операция приводит к усугублению симптомов или развитию новых заболеваний.
Другая сторона неполноценного обследования — упущение из виду сопутствующий патологии, когда симптомы на самом деле вызваны каким-то другим заболеванием, при котором проводить холецистэктомию нет смысла. К таким болезням относится хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, опухоли желудочно-кишечного тракта, рефлюкс-эзофагит и т. д.
Также причиной развития ПХЭС выступают тактические ошибки, допущенные во время лечения. Например, во время сложной операции хирург может неправильно оценить анатомическое строение и повредить общий желчный проток (холедох), после чего он начинает рубцеваться и образуется стриктура (сужение).
Факторы риска развития осложнений во время операций:
- возраст старше 60 лет;
- острый холецистит;
- ожирение;
- хирургическое вмешательство на органах брюшной полости в анамнезе (ранее пациенту уже делали операцию);
- панкреатит.
Симптомы постхолецистэктомического синдрома
Характерные симптомы ПХЭС:
- Болевой синдром. Схваткообразная ноющая боль в верхней части живота (чаще в правом подреберье и эпигастральной области) возникает независимо от приёма пищи. Может появиться в течение 3 суток после операции.

Эпигастрий
- Диспепсические явления. Тошнота, отрыжка, рвота, изжога, горечь во рту, дискомфорт в животе после еды, склонность к диарее [8]. Обычно проявляются спустя 2–3 недели после холецистэктомии.
- Желтуха. Пожелтение кожи и видимых слизистых.
- Лихорадка. Иногда у пациентов поднимается температура до 40 °C.
- Артериальная гипертензия [1][5].
Желтуху, лихорадку и болевой синдром называют «симптомами тревоги». Обычно они возникают в раннем послеоперационном периоде и должны сразу насторожить пациента и врача. Если эти симптомы появляются одновременно, необходима неотложная помощь в виде эндоскопического вмешательства.
В некоторых случаях ПХЭС даёт о себе знать только через месяц после операции.
Патогенез постхолецистэктомического синдрома
Желчный пузырь — это временный резервуар для накопления желчи, которая вырабатывается в печени. Желчь участвует в переваривании жиров, обмене холестерина, активизации ферментов поджелудочной железы, она также стимулирует перистальтику (сокращения) кишечника, оказывает антисептическое действие и выводит билирубин. В норме при каждом приёме пищи желчный пузырь сокращается, и желчь через сфинктер Одди транспортируется в двенадцатиперстную кишку.

Желчевыводящие пути
При развитии болезни, например ЖКБ или полипах, в работе желчного пузыря появляются сбои, поэтому желчь начинает застаиваться, развивается острое и хроническое воспаление. В этом случае пациенту назначают холецистэктомию.
Если операцию сделали слишком поздно или во время вмешательства была допущена ошибка, развивается ПХЭС. Синдром также возникает в тех случаях, когда холецистэктомия изначально не была показана пациенту, однако её назначали из-за неправильно поставленного диагноза.
Чаще всего у пациентов с ПХЭС выявляют дисфункцию сфинктера Одди. В норме он отвечает за поступление желчи в двенадцатиперстную кишку, но после удаления желчного пузыря нагрузка на сфинктер повышается, что приводит к воспалению, патологическому спазму и обструкции (закупорке) общего желчного или панкреатического протока.
В других случаях ПХЭС развивается из-за органического препятствия оттока желчи, например, опухоли, стриктуры или воспалительного заболевания [2]. Хирург может не заметить образование во время операции или оно может сформироваться уже после вмешательства. В желчных протоках также могут остаться камни (холедохолитиаз).
Во время выполнения операции особую роль отводят состоянию большого дуоденального сосочка (Фатерова сосочка), так как его сужение (стенозирующий папиллит) также может стать причиной застоя желчи в желчных путях (холестаза). Стенозирующий папиллит обычно возникает из-за миграции камня по общему желчному протоку, а холестаз в свою очередь создаёт благоприятные условия для развития билиарной (желчной) инфекции. В этом случае также нарушается холестериновый обмен с последующим прогрессированием атеросклероза.

Фатеров сосочек
Классификация и стадии развития постхолецистэктомического синдрома
Общепризнанной единой классификации ПХЭС нет [10]. В клинической практике чаще всего используют классификацию, которая основывается на патологическом состоянии или заболевании, ставшей причиной развития ПХЭС. Их можно разделить на три группы:
- Группа заболеваний с поражением желчных путей. Она представляет наибольший интерес в практической хирургии. К ним относятся камни, оставшиеся в желчных путях после удаления пузыря, сужения протоков желчных путей, спазм, холангит (воспаление желчных протоков), сужение и закупорка просвета большого дуоденального сосочка, остаточный (не полностью удалённый) желчный пузырь, инородные тела (например, миграция металлических зажимов во время операции) и желчные свищи.
- Заболевания других органов и систем. ПХЭС возникает, когда холецистэктомия выполнена не по показаниям, например при хроническом гастрите, язвенной болезни желудка и двенадцатиперстной кишки, грыже диафрагмы, рефлюкс-эзофагите, опухоли желудочно-кишечного тракта, колите, панкреатите, циррозе печени или хроническом гепатите.
- Функциональные заболевания желчных протоков. К ним относят нарушение моторики желчевыводящих путей и дисфункция сфинктера Одди.
Осложнения постхолецистэктомического синдрома
Сам по себе ПХЭС уже является осложнением холецистэктомии. Однако его проявления могут усугубляться из-за других патологических состояний.
Например, осложнённое течение холедохолитиаза приводит к механической желтухе, которая сопровождается пожелтением кожи и видимых слизистых, рвотой, интенсивными болями в правом подреберье и эпигастрии [4][6].
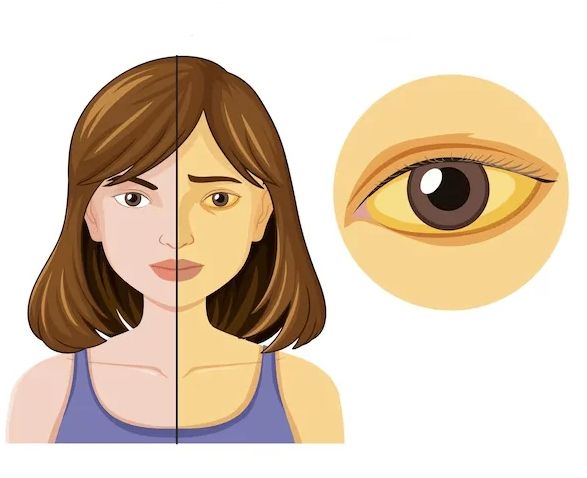
Признаки желтухи
Также грозным осложнением считается ущемление камня в большом дуоденальном сосочке и общем желчном протоке. При этом появляется чрезвычайно интенсивная, острая боль и желтуха различной степени выраженности.
Если к механической желтухе присоединяется холангит, они, как правило, осложняются интоксикационным синдромом, образуя триаду Шарко, которая проявляется лихорадкой, желтухой и болью в правом подреберье и эпигастрии [9].
Иногда во время операции образуются желчные свищи. Серьёзным осложнением такого состояния служит длительное истечение желчи, особенно при полных желчных свищах. Это может привести:
- к нарушениям водно-электролитного обмена;
- дефициту витаминов А, В, D, Е и К;
- снижению уровня протромбина, который образуется в печени и помогает крови сворачиваться, из-за чего увеличивается кровоточивость;
- замедлению перистальтики кишечника;
- прогрессирующему снижению массы тела из-за потери аппетита.
Полная потеря желчи на протяжении двух месяцев провоцирует развитие ахолической болезни. Первое время она проявляется ахоличным (бесцветным) калом, метеоризмом, диареей и схваткообразными болями в животе. При длительном течении наступает белково-энергетическая недостаточность и потеря аппетита.
Диагностика постхолецистэктомического синдрома
Так как ПХЭС напрямую связан с перенесённой холецистэктомией, диагностикой и лечением синдрома занимается врач-хирург или врач-гастроэнтеролог. Обследование проходит в несколько этапов: сбор анамнеза (истории болезни), осмотр, лабораторные и инструментальные исследования [5].
На приёме у врача пациенты с ПХЭС обычно жалуются на боль в верхней части живота, тошноту, горечь во рту, отрыжку, слабость и нарушение стула. Интенсивность и продолжительность симптомов зависят от заболевания, лежащего в основе ПХЭС.
Лабораторная диагностика
После осмотра врач направляет пациента на сдачу анализов: общего анализа крови и мочи, биохимический анализ крови (значение имеет уровень общего билирубина плазмы и его фракции, аланинаминотрансферазы и аспартатаминотрансферазы (АЛТ и АСТ), а также щелочной фосфатазы). Результаты исследований указывают на наличие воспаления и помогают оценить работу печени и поджелудочной железы.
Инструментальная диагностика
При подозрении на ПХЭС проводят:
- ультразвуковое исследование (УЗИ) — информативно для определения камней в желчных путях и уточнения их размеров;
- фиброгастродуоденоскопию (ФГДС) — позволяет осмотреть большой дуоденальный сосочек и оценить циркуляцию желчи;
- компьютерную томографию (КТ) с использованием контрастного вещества — показана пациентам с осложнённым течением нарушения оттока желчи, так как КТ даёт больше информации относительно желчных протоков и позволяет провести дифференциальную диагностику между холедохолитиазом и новообразованиями поджелудочной железы;
- ретроградную холангиопанкреатографию (РХПГ) — выполняют не только для того, чтобы уточнить причины стеноза желчных протоков, но и для лечения механической желтухи;
- интраоперационную холангиографию — исследование желчных протоков во время операции [10];
- фистулохолангиографию — помогает определить эффективность проводимой операции при наличии свищей.
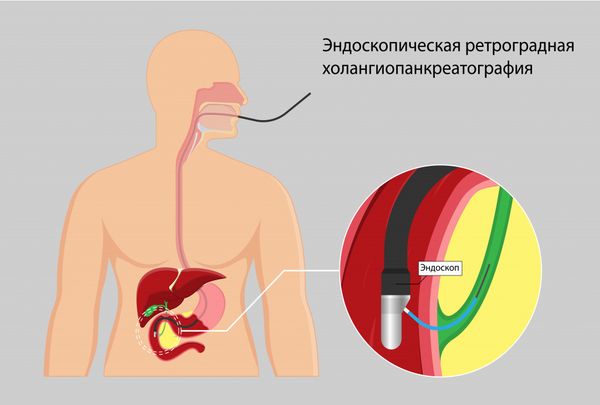
Холангиопанкреатография
Проводить дуоденальное зондирование, инфузионную или пероральную холангиографию (рентген-исследования, при которых пациенту либо вводят контраст, либо он выпивает его) нецелесообразно, так как эти методы недостаточно информативны.
Дифференциальная диагностика
При постановке диагноза необходимо исключить другие заболеваниями желудочно- кишечного тракта: гастрит, язвенную болезнь желудка и двенадцатиперстной кишки, грыжу диафрагмы, новообразования поджелудочной железы и панкреатит. ПХЭС также дифференцируют с заболеваниями сердечно-сосудистой системы: стенокардией и артериальной гипертензией.
Лечение постхолецистэктомического синдрома
Главная цель терапии ПХЭС — устранение причины, вызвавшей его.
Конкременты желчных протоков подлежат оперативному удалению эндоскопическим способом. Суть этой операции заключается в осмотре желчных протоков и непосредственном удалении камней.
При функциональных заболеваниях желчных протоков (нарушениях оттока желчи) проводят симптоматическое лечение: назначают спазмолитики, противовоспалительные средства и физиотерапию. Если причиной ПХЭС является дисфункция сфинктера Одди и консервативная терапия не приносит результата, пациенту проводят эндоскопическую папиллосфинктеротомию, в ходе которой рассекают большой дуоденальный сосочек и конечный отдел общего желчного протока, чтобы избавиться от причин, препятствующих оттоку желчи. После устанавливают наружный дренаж желчных протоков.
При бактериальном холангите дренаж осуществляют через большой дуоденальный сосочек. В остальных случаях холангита проводят медикаментозное лечение [1].
Если во время первой холецистэктомии желчный пузырь удалили не полностью, пациенту делают повторную операцию по устранению остатков органа.
Неполные желчные свищи вначале подлежат консервативному лечению: дренированию свищевого хода с промыванием антисептиками. Если такое лечение не помогло, проводят операцию.
Полные желчные свищи сразу удаляют хирургическим путём [9]. Причём наружные желчные свищи иногда превращают во внутренние, чтобы потом сформировать обходные пути для оттока желчи.
Прогноз. Профилактика
Послеоперационный период холецистэктомии подразумевает прежде всего быстрое восстановление с постепенным увеличением физической активности и расширением диеты. Восстановление длится примерно 6–8 недель. После лапароскопической операции период реабилитации значительно короче. Незначительные болевые ощущения в животе являются нормой в течение первой недели, если они не сопровождается лихорадкой. В таком случае ПХЭС не диагностируют и назначают пациенту нестероидные противовоспалительные препараты, которые помогают справляться с болью, пока она полностью не исчезнет [7].
Прогноз ПХЭС зависит от его причины, и, как правило, синдром проходит после её устранения. Но если до удаления желчного у человека было какое-то заболевание ЖКТ (хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, рефлюкс-эзофагит), прогноз ПХЭС неблагоприятный. По статистике, всего у 59 % пациентов получается избавиться от болезненных ощущений и других симптомов [3].
Следует также помнить, что в первые 2 месяца после операции желудочно-кишечный тракт привыкает к новым условиям. В связи с этим увеличивается склонность к диарее после каждого приёма пищи. Согласно результатам специальных исследований, у значительной части пациентов отмечалась диарея ещё до операции, а после холецистэктомии она усилилась [8]. Поэтому рекомендуется в течение первых недель придерживаться дробного питания с ограничением жиров, исключить кофеин и молочные продукты. В дальнейшем это ограничение снимается из-за высокого риска дефицита жирорастворимых витаминов. Постепенно рацион становится сбалансированным, как у человека с желчным пузырём.
Всегда следует помнить о том, что полноценная диагностика, своевременное лечение, квалифицированность врача — это самая гарантированная профилактика постхолецистэктомического синдрома [10]. Верный диагноз и адекватное лечение снижают риск развития ПХЭС.
Список литературы
Ивашкин В. Т., Охлобыстин А. В., Бордин Д. С. и др. Резолюция Экспертного совета «Современный взгляд на проблему постхолецистэктомического синдрома» // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2017. — № 6. — С. 96–108.
Охлобыстин А. В., Уфимцева А. К., Татаркина М. А., Охлобыстина О. З., Ивашкин В. Т. Эффективность гимекромона у пациентов с постхолецистэктомическим синдромом // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2021. — № 4. — С. 37–44.
Thistle J. L., Longstreth G. F., Romero Y. et al. Factors that predict relief from upper abdominal pain after cholecystectomy // Clin Gastroenterol Hepatol. — 2011. — № 10. — Р. 891–896. ссылка
Шаповальянц С. Г., Ардасенов Т. Б., Федоров Е. Д. и др. Хирургическая тактика лечения холедохолитиаза, осложнённого механической желтухой, у больных с изменённой анатомией билиодуоденальной области // Хирургия. Журнал им. Н. И. Пирогова. — 2011. — № 10. — С. 35–38.
Гербали О. Ю., Пучков К. В., Пучков Д. К. Варианты клинического течения постхолецистэктомического синдрома при сопутствующих заболеваниях органов брюшной полости // Эндоскопическая хирургия. — 2015. — № 2. — С. 26–29.
Sandblom G., Videhult P., Crona G. Y., Svenner A., Sadr-Azodi O. Mortality after a cholecystectomy: a population-based study // HPB (Oxford). — 2015. — № 3. — Р. 239–243.ссылка
Lien H. H., Huang C. C., Wang P. C. et al. Changes in quality-of-life following laparoscopic cholecystectomy in adult patients with cholelithiasis // J Gastrointest Surg. — 2010. — № 1. — Р. 126–130. ссылка
Kim H., Han I. W., Heo J. S., Oh M. G. et al. Postcholecystectomy syndrome: symptom clusters after laparoscopic cholecystectomy // Ann Surg Treat Res. — 2018. — № 3. — Р. 135–140. ссылка
Байжаркинова А. Б. Хирургические аспекты осложнений при ЛХЭ и ТХЭ // Международный журнал прикладных и фундаментальных исследований. — 2014. — № 12. — С. 86–89.
Shamiyeh A., Wayand W. Laparoscopic cholecystectomy: early and late complications and their treatment // Langenbecks Arch Surg. — 2004. — № 3. — Р. 164–171.ссылка

