Определение болезни. Причины заболевания
Периостит челюсти — это воспаление надкостницы (периоста) тела челюсти и альвеолярных отростков, в которых расположены зубы. Это один из наиболее распространённых воспалительных процессов челюстно-лицевой области.
В народе это заболевание называют "флюс" из-за таких характерных симптомов, как асимметрия лица за счёт отёка мягких тканей.

Воспаление надкостницы
Причиной возникновения периостита могут быть различные воспалительные процессы одонтогенного происхождения, то есть происходящие от зубов.
- Основной причиной безусловно являются периодонтиты — воспалительные процессы в периодонте (ткани, окружающей корень зуба) зубов, которые, в свою очередь, происходят от инфицированной пульпы. Являясь осложнением кариеса, инфицированная пульпа даёт начало процессу воспаления, а затем процессу распада тканей пульпы, также служит причиной проникновения микробов и токсинов по каналу зуба в периодонт и кость, а затем под надкостницу [3].
- Другие хронические воспалительные процессы в периодонте, классифицируемые как пародонтиты, также могут быть причиной возникновения периоститов.
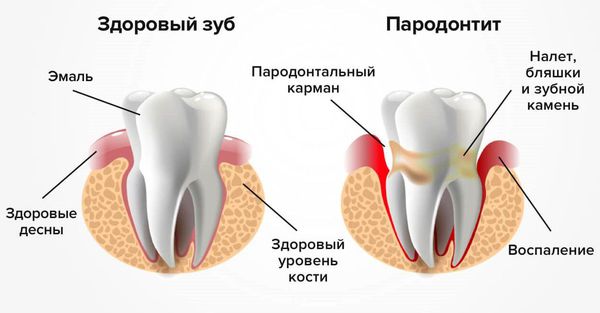
Пародонтит
- Воспалительные процессы в слизистой вокруг коронки частично прорезавшегося восьмого зуба ("зуба мудрости") и последствия его удаления также теоретически могут вызвать воспаление периоста. Но все же периостит как следствие воспаления в области восьмых зубов нижней челюсти наблюдается достаточно редко. Это связано с анатомией ретромолярной области, поскольку воспаление быстрее распространится по жировой клетчатке в окологлоточном и подъязычном пространствах, нежели локализуется под периостом. Чаще периостит может развиться в области восьмых зубов верхней челюсти, что обусловлено большей изоляцией их от клетчаточных пространств.
Нужно отметить, что любое удаление зуба либо операция в полости рта может спровоцировать такое осложнение, как периостит, если состояние иммунитета и реактивность организма в силу различных факторов способствуют этому.
Ослабленный иммунитет и нарушение регенеративных способностей организма при некоторых хронических и острых общих заболеваниях могут способствовать возникновению периостита при наличии хронических воспалительных процессов в полости рта. Различные внешние факторы, такие как переохлаждение, тоже могут стать толчком к развитию воспаления.
Симптомы периостита челюсти
Основными симптомами заболевания являются:
- Асимметрия лица за счёт отёка мягких тканей различных областей в зависимости от локализации процесса.
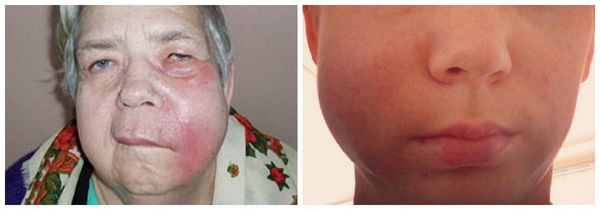
Отёк мягких тканей
- Плотный болезненный инфильтрат (уплотнение, вызванное воспалительным процессом), характерной валикообразной формы, локализующийся преимущественно в области переходной складки полости рта, на поздних стадиях с явлением флюктуации — свидетельстве наличия скопившегося под надкостницей гноя.
- Боли разной степени выраженности с иррадиацией (распространением) в висок, ухо и глаз.
- Повышенная температура тела до 37,0—37,5 С°, связанная с реактивностью организма, в редких случаях развивается парестезия (нарушение чувствительности) нижней губы при локализации процесса в месте выхода подбородочного нерва и болезненность при открывании рта при локализации процесса в области прикрепления жевательных мышц.
- В случае одонтогенной (происходящей от зуба) причины заболевания возможна самопроизвольная боль в причинном зубе, усиливающаяся при накусывании на зуб.
- Высока вероятность подвижности зубов, находящихся в зоне воспалительного процесса, причём наиболее выражена подвижность причинного зуба.
- Воспалительному процессу часто сопутствует зловонный запах изо рта, потливость и бледность кожных покровов.
- Субъективно пациент может ощущать слабость, общее недомогание, озноб как следствие повышенной температуры тела, которая обычно не превышает субфебрильного значения (37,1—38,0 °C) [2].
Патогенез периостита челюсти
Чтобы понять смысл данной патологии, необходимо рассмотреть анатомию среза челюстной кости. Кость челюсти на срезе представляет собой неоднородную структуру: по периферии она очень плотная, имеет иногда тонкую, иногда, наоборот, очень толстую стенку (хирурги подразделяют кость на несколько типов в зависимости от присущей человеку с рождения структуре костной ткани, которая определяется индивидуальной анатомией организма). Эта стенка состоит из так называемого компактного костного вещества. Внутрь от компактного вещества кость построена из ряда тонких, соединённых со стенкой и между собой костных перекладинок, которые напоминают губку, вследствие чего такая структура и называется губчатым костным веществом.
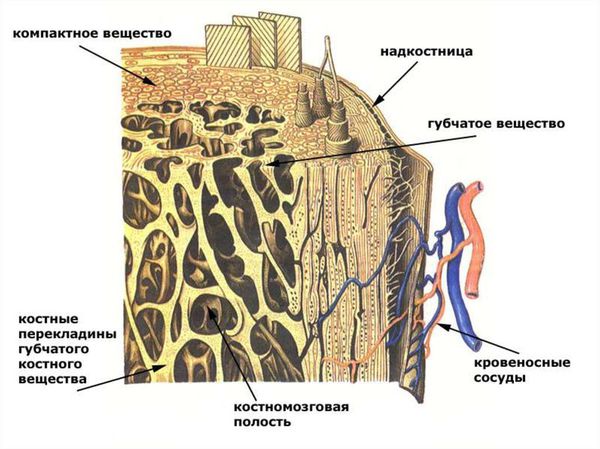
Анатомия среза челюстной кости
Периост, или надкостница, — это тонкий слой соединительной ткани, покрывающий наружную поверхность кости во всех местах, кроме суставов, которые защищены суставным хрящом. Основной функцией надкостницы является питание, кровоснабжение и регенерация кости. В отличие от самой кости она имеет нервные окончания, что делает её очень чувствительной к любым повреждениям, содержит множество сосудов и обеспечивает питание костей.
Надкостница соединена с костью сильными коллагеновыми волокнами — волокнами Шарпи (коллагеновые волокна, которые проникают в кость наружного слоя и внутренних пластинок кости).
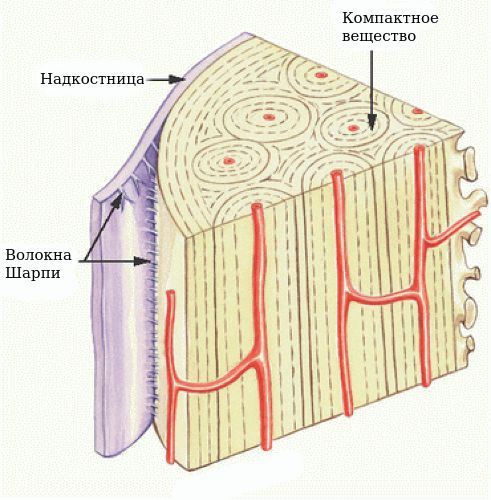
Волокна Шарпи
Наружный слой надкостницы содержит адвентиции (плотные волокна, образующие основу). В этом слое расположены сплетения сосудов, которые через гаверсовы каналы (трубчатые полости внутри кости) проникают в глубокие слои костей.
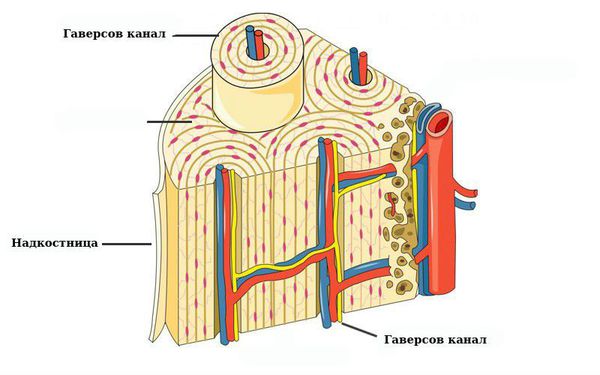
Гаверсовы каналы
Внутренний слой состоит из коллагеновых и эластических волокон, содержит фибробласты (клетки, производящие каркас организма) и клетки-предшественники, которые развиваются в остеобласты (созидатели кости) и остеокласты (разрушители кости) — клетки, ответственные за перестроение и рост кости.
После повреждения кости (перелома) клетки-предшественники также трансформируются в остеобласты и хондробласты (клетки, производящие хрящевую ткань), которые необходимы для процесса регенерации. Активное кровоснабжение и большое количество стволовых клеток служит одной из причин развития воспалительного процесса в периосте, ткани осуществляющей барьерную функцию.
Воспалительный очаг при периостите в большинстве случаев локализуется в вестибулярной поверхности (93,4 %). Чаще периостит развивается в области нижней челюсти (61 %), реже — в верхней (38,7 %) [1].
Формирование абсцесса под надкостницей связано не с поступлением гноя из других областей, а с возникновением собственного очага под влиянием патогенных микроорганизмов, токсинов и продуктов распада тканей. При исследованиях с помощью внутрикожных проб была установлена высокая сенсибилизация организма больного к возбудителям в очаге воспаления как ответ на действие бактериальных аллергенов.
При исследовании гноя в случаях острых периоститов обнаруживают смешанную микрофлору, состоящую из стрептококков и стафилококков (чаще непатогенный стафилококк) различных видов, грамположительных и грамотрицательных палочек и различных гнилостных бактерий [4].
Вследствие отёка при развитии воспалительного процесса в надкостнице наблюдается её утолщение и разволокнение, затем отслоение от кости. При микроскопии обнаруживаются многочисленные лейкоциты и участки кровоизлияний вследствие нарушения кровообращения (застоя) в сосудах. Экссудат (скопление жидкости) с токсинами, микробами и скоплениями лейкоцитов отслаивает и расплавляет внутренний слой надкостницы, образуя очаг гнойного экссудата.
По мере объединения множества очагов происходит дальнейшее отслаивание периоста и расплавление тканей, пока не произойдёт опорожнение гнойника на 5-6 день через распавшуюся слизистую в полость рта. Иногда вследствие воспалительного процесса в надкостнице может происходить резорбция (разрушение) подлежащей кости и образование в ней дефектов.
Из-за нарушения кровоснабжения, вызванного отслойкой периоста, может происходить некроз (омертвение) участков кости с образованием секвестров (участков омертвевшей ткани, отделившейся от здоровой) и переход процесса в остеомиелит (воспаление костного мозга).
У молодых и здоровых людей наблюдается периостальное новообразование кости по периферии воспаления в надкостнице.
Классификация и стадии развития периостита челюсти
Периоститы классифицируются по патогенезу:
- одонтогенный (причиной является зуб);
- неодонтогенный (все прочие факторы).
Данная классификация влияет в основном на тактику лечения периостита (имеется в виду причинный зуб) и практически не влияет на клиническую картину заболевания, поскольку независимо от источника развивается оно во всех случаях сходным образом.
По характеру течения и продолжительности:
- Острый. В случае острого заболевания клиническая картина периостита развивается очень динамично — за несколько часов. Постепенно нарастающая боль через 3-5 часов приобретает пульсирующий характер, появляется инфильтрат, отёк мягких тканей распространяется на соседние мягкие ткани. Возможно развитие лимфаденита (воспаления лимфоузлов).
- Хронический. При хронической форме симптоматика менее выражена: боль, отёк и инфильтрат присутствуют, но картина не так выражена, а самое главное — время проявления заболевания уже не измеряется часами, как в острой форме, а может растягиваться на несколько дней.
Некоторые авторы делят острый одонтогенный периостит на две формы:
- серозный;
- гнойный.
Хотя логичнее было бы считать это фазами заболевания, перетекающими одна в другую. Поскольку в начале воспаления ткани в области надкостницы пропитываются жидкостью за счёт пропотевания плазмы сквозь стенки сосудов, а затем, подвергаясь расплавлению ткани, трансформируются в гнойный очаг [5].
Существуют и другие классификации, основанные на гистологии, морфологии, патогенезе заболевания. Они интересны лишь с научной точки зрения узкого специалиста, но никак не отражаются на тактике лечения пациента.
Осложнения периостита челюсти
Осложнения периостита в большей мере обусловлены локализацией воспалительного процесса, поскольку нередко воспаление надкостницы распространяется на соседствующие клетчаточные пространства и перетекает в более опасный процесс — флегмону (обширное, разлитое воспаление жировых пространств между мышцами). Таким образом при локализации периостального абсцесса в области нижней челюсти с большой вероятностью можно ожидать развития воспаления в области дна полости рта, крыловидно-челюстном, подьязычном пространстве и т. п.
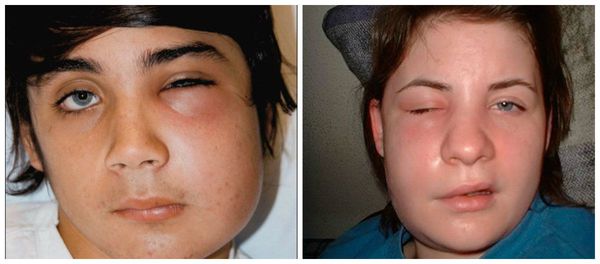
Флегмона
При распространении воспаления на клетчаточные пространства, окружающие жевательные мышцы и глотку, появляются соответствующие симптомы: боль при глотании и открывании рта, ограничение открывания рта. Резко ухудшается общее состояние больного, поскольку нарастает интоксикация организма.
При низкой реактивности организма и длительном вялотекущем процессе под периостом возможно развитие воспалительных, а затем и некротических процессов в кости — остеомиелита на фоне смазанной симптоматики [10].
В некоторых случаях периостальный очаг, расплавляя ткани, самостоятельно опорожняется через свищевой ход либо через десневую борозду (щель между десной и зубом). Это возможно при расположении периостита поверхностно в передне-боковых отделах. При локализации очага в области жевательных зубов вероятность осложнений гораздо выше.
Являясь ограниченным очагом воспаления, периостит практически никогда не даёт явлений сепсиса, но теоретически при подавленном иммунитете это возможно. Скорее следует говорить о возникновении периостита на фоне иммунодефицита, что достаточно часто встречается у ВИЧ-инфицированных пациентов [6].
Диагностика периостита челюсти
В большинстве случаев клиническая картина и симптомы периостита настолько очевидны, что трудностей с постановкой диагноза не возникает.
Уже из анамнеза зачастую можно выявить причины возникновения заболевания: пациент обычно описывает клиническую картину развития периодонтита, либо упоминает уже проводимое лечение у стоматолога.
В подавляющем большинстве случаев легко диагностировать причинный зуб и наличие инфильтрата, а в поздних случаях — абсцесса под надкостницей, без дополнительных методов обследования. Характерный вид таких пациентов с асимметрией лица и выбухающей слизистой по переходной складке вкупе с быстрым развитием клинической картины за сутки, а то и меньше, вряд ли затруднят врача при постановке диагноза.
Рентгеновское исследование полезно в основном для решения судьбы причинного зуба, поскольку никаких характерных рентгенологических признаков острого периостита не существует. Очаг деструкции кости в области причинного зуба служит косвенным признаком очага первичного воспаления [7].
В анализах крови, как правило, обнаруживается лейкоцитоз (повышение числа лейкоцитов) и увеличенная СОЭ (скорости оседания эритроцитов), что характерно для любого воспалительного процесса. Стоит отметить, что обычно нет необходимости и времени на проведение лабораторных анализов.
Окончательный диагноз ставится после сбора анамнеза, осмотра пациента и рентгеновского исследования. Обычно выполняется прицельный снимок на визиографе. Если клиника располагает необходимым оборудованием, снимок выполняют на ортопантомографе или компьютерном томографе: в этом случае диагностика будет детальней и прогноз в отношении причинного зуба точнее.
Дифференциальный диагноз проводится с обострением хронического периодонтита, при котором нет поднадкостничного гнойного очага, отсутствует симптом флюктуации (ощущения наличия очага жидкости в напряжённых отёком тканях) и имеется лишь покраснение слизистой и небольшой отёк в проекции корня. Хотя при отсутствии адекватного лечения обострившийся хронический периодонтит может перерасти в периостит.
Дифференциальную диагностику проводят и с новообразованиями, дающими визуально картину выбухания слизистой. Но анамнез и пальпаторное обследование новообразования сразу же дают повод предположить наличие опухоли. Новообразование не может появиться за 2-3 дня и давать выраженную боль при пальпации, характерную для периостита.
Лечение периостита челюсти
Лечение периостита всегда хирургическое, если отступить от этого правила, то есть серьёзная опасность перетекания ограниченного очага воспаления в более опасную — разлитую форму, которая потребует иной тактики лечения и зачастую госпитализации пациента.
Лечение периостита стандартно и заключается в устранении очага первичного воспаления и эвакуации гноя, т. е. удалении причинного зуба (в случаях неблагоприятного прогноза лечения) и хирургическом вскрытии очага на всю его ширину с последующим дренированием.
Процедуру обычно проводят под местной анестезией, в некоторых случаях показана медикаментозная седация, не исключено и проведение наркоза. Нужно понимать, что введение анестетика в напряжённые экссудатом (скоплением жидкости) ткани — процедура крайне болезненная, поэтому в методике обезболивания перед периостотомией (вскрытием гнойника) есть своя специфика: предпочтительна проводниковая анестезия (вид обезболивания, когда нерв блокируется до участка операции) с последующим локальным обезболиванием, проводимым тонкой иглой поверхностно, без погружения иглы в абсцесс.
Больной зуб необходимо удалить в случае неблагоприятного терапевтического прогноза: наличие больших очагов деструкции кости, некорректное ранее проведённое лечение каналов, повлекшее их перфорацию или закупорку отломком инструмента и т. п. В случаях благоприятного прогноза проводят эндодонтическое лечение, которое подразумевает удаление из каналов распада пульпы, соответствующую механическую и медикаментозную обработку каналов специальным инструментом и мощными антисептиками для устранения в них инфекции с последующей временной пломбировкой препаратами кальция и временной пломбировкой зуба. Очень важен последующий рентгенологический контроль с целью подтверждения эффекта от проведённой терапии каналов: очаг деструкции в кости должен уменьшиться и в дальнейшем исчезнуть.
Для эвакуации гноя производится периостотомия (рассечение слизистой и надкостницы) на всю длину инфильтрата по переходной складке.
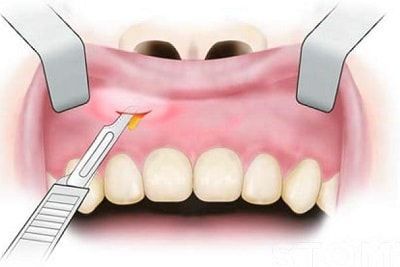
Периостотомия
Как правило, хирург обнаруживает характерный симптом — отслойку периоста от кости, тогда как в здоровом состоянии периост прочно прикреплён к корковому слою. На этом этапе происходит опорожнение гнойника, либо обнаруживается отсутствие гноя наряду с периостальной реакцией. Хирург тупым инструментом зондирует всю полость абсцесса для выявления изолированных очагов. В случае наличия гноя обычно проводится ирригация (промывание) поднадкостничного пространства антисептиками с последующим введением дренажа (обычно полоски перчаточной резины) в рану для предупреждения слипания её краёв. Рана не ушивается, пациенту назначается перевязка через сутки или двое с целью удаления дренажа [8].
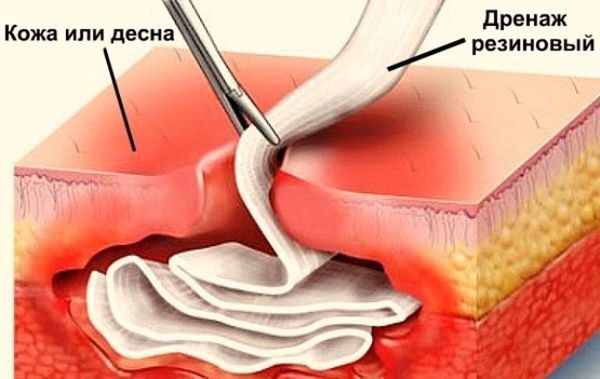
Дренаж
При отсутствии противопоказаний назначается антибактериальная терапия (в большинстве случаев полусинтетические пенициллины) и НПВП (нестероидные противовоспалительные средства). В случае выраженного отёка назначают десенсибилизирующие препараты. Обязательно и назначение анальгетиков либо их непосредственное внутримышечное введение после операции, поскольку в первые часы после лечения, когда заканчивается действие анестетика, проявляется выраженная болевая симптоматика. Имеет смысл и локальное охлаждение льдом области инфильтрата в течение нескольких часов для уменьшения кровотечения и отёка. Время охлаждения необходимо назначать руководствуясь субьективными ощущениями пациента, а не конкретным временным промежуткам.
Практически всегда данное лечение приводит к положительному результату: уже через несколько часов пациент испытывает облегчение, снижение болевых ощущений и отёка. Хотя инфильтрат в виде умеренно болезненного уплотнения будет сохраняться в течение нескольких дней.
Необходим повторный визит на следующий день для подтверждения результатов проведённого лечения и возможного удаления дренажа, если отсутствуют выделения из раны. В дальнейшем пациент наблюдается у врача 3-5 дней, вполне правомерна выдача листа нетрудоспособности на этот период. После исчезновения выраженных симптомов воспаления приступают к продолжению лечения причинного зуба.
В редких случаях, например, при разрезе недостаточной длины либо при выпадении дренажа и слипания краёв раны, лечение может осложниться из-за задержки эвакуации остатков гноя из очага. В этих случаях следует расширить разрез и обеспечить опорожнение введением дренажа.
Прогноз. Профилактика
Прогноз в подавляющем большинстве случаев благоприятный. В редких случаях, в основном связанных со снижением общего иммунитета организма, периостит принимает хроническую форму с последующим развитием остеомиелита кости челюсти. В этом случае необходимо всестороннее обследование на предмет выявления скрытой общей патологии и проведения дальнейшего лечения с её учётом. Хотя принципы местной терапии периостита остаются традиционными [9].
С профилактикой всё достаточно просто: вовремя выявлять и лечить пульпиты и периодонтиты, удалять дистопированные (аномально расположенные) и ретинированные (непрорезавшиеся в виду дефицита места в челюсти) восьмые зубы в случаях клинического проявления воспалительных процессов вокруг них. Важно донести до пациента мысль о возможности возникновения серьёзного воспалительного процесса в надкостнице в случае игнорирования рекомендаций врача по санации полости рта.
Список литературы
Афанасьев В.В. Хирургическая стоматология: учебник / под общ. ред. В.В. Афанасьева. — М.: ГЭОТАР-Медиа, 2010.
Биберман Я.М. Острые гнойные периоститы челюстей: автореф. дис. . канд. мед. наук. — М., 1963.
Воспалительные заболевания и травмы челюстно-лицевой области: дифференциальный диагноз, лечение: справочник / А. С. Артюшкевич и др. — Минск: Беларусь, 2001. — 254 с.
Иванов A.C., Иванов В.И., Беркунов В.Н. Причины острой одонтогенной инфекции // Сборник трудов 2-й Всероссийской научно-практической конференции "Образование, наука и практика в стоматологии". — М., 2005.
Воспалительные заболевания в челюстно-лицевой области у детей / В.В. Рогинский, А.И. Воложин, В.А. Вайлерт, В.М. Елизарова и др.; под. ред. В.В. Рогинского. — М.: Детстомиздат, 1998. — 272с.
Муковозов И.Н. Дифференциальная диагностика хирургических заболеваний челюстно-лицевой области. — Л.: Медицина, 1982. — 264 с.
Биберман Я.М. Острые гнойные периоститы челюстей : Автореф. дис. . канд. мед. наук. — М., 1963. — 20 с.
Гостищев В.К. Оперативная гнойная хирургия: Руководство для врачей. — М.: Медицина,1996. — 416 с.
Супеев Т.К. Гнойно-воспалительные заболевания челюстно-лицевой области. — М.:Мед пресс, 2001.
Taihi I., Radoi L. Chronic non-suppurative mandibular osteomyelitis with proliferative periostitis: A review // Quintessence Int. — 2018; 49(3): 219-226.ссылка

