Определение болезни. Причины заболевания
Перелом нижней челюсти — это нарушение целостности кости в одном или нескольких отделах.
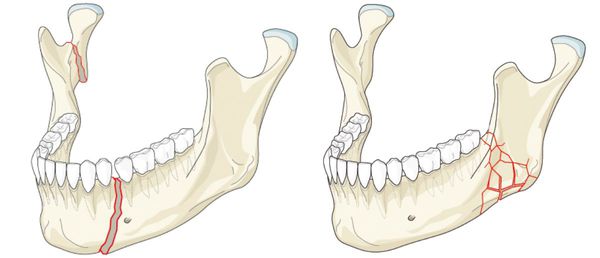
Варианты перелома нижней челюсти
Наиболее частой причиной возникновения перелома нижней челюсти является травматический фактор. В ряде случаев речь может идти о патологическом переломе из-за деструктивных процессов в костной ткани.[1] К таким патологическим процессам относятся:
- кисты челюстей;
- остеомиелит (гнойное воспаление костных тканей);
- онкологический процесс.
Кисты челюстей в основной массе протекают бессимптомно, медленно, но верно разрешая костную ткань. Часто патологический перелом вызвают радикулярные (корневые) и фолликулярные кисты.[2] Первые связаны с изменениями в периапикальных тканях одного или нескольких зубов, вторые являются результатом нарушения прорезывания зубов, чаще нижних зубов мудрости.
При онкологическом процессе нижняя челюсть может быть как первичным очагом, так и местом метастазирования посредством либо прорастания из близлежащих областей, либо распространением с током крови или лимфы.[3] Патологический процесс распространяется до тех пор, пока не разрушит костную ткань нижней челюсти до той стадии, в которой обычное пережевывание пищи может перевести к перелому.
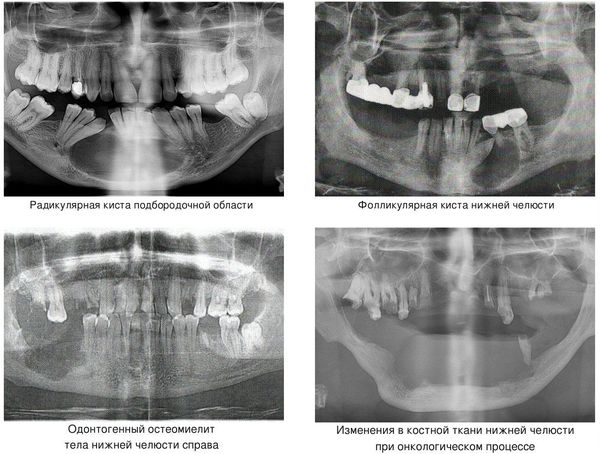
Причины патологического перелома нижней челюсти
По собственным наблюдениям, считаю, что переломы нижней челюсти можно отнести к сезонным заболеваниям: пик частоты наступает с приходом весны, спад — ближе к зиме. Сезонность объясняется получением травмы в ходе драк, чаще уличных.
Обстоятельства возникновения перелома нижней челюсти многообразны.
