Определение болезни. Причины заболевания
Кератоконус — это хроническое заболевание роговицы, при котором она теряет свою способность поддерживать сферическую форму, истончается, вытягивается, мутнеет и не выполняет природные функции [2]. Сегодня этот диагноз часто встречается во врачебных заключениях.
Кератоконус
Чем опасен кератоконус
Без лечения болезнь приводит к прогрессивному снижению остроты зрения, потере трудоспособности и инвалидизации пациента, вплоть до слепоты.
Причины кератоконуса
Заболевание впервые было подробно описано в 1854 году [1], но однозначного мнения о природе его возникновения в медицине пока что не существует.
В зависимости от причин заболевание бывает первичным и вторичным [3].
Первичный (врождённый) кератоконус развивается самостоятельно, как бы без явной причины. Почему вдруг запускается процесс изменения роговицы? Сегодня у медицинской науки на это нет единого ответа — существует лишь множество теорий развития заболевания. Рассмотрим наиболее популярные.
Наследственность. Наука отдаёт около 10 % данному фактору. Чаще всего наблюдается аутосомно-доминантный тип наследования — когда генетический дефект есть хотя бы у одного из родителей. Неоспоримые доказательства данной теории — семейные случаи кератоконуса, частое сочетание его с рядом наследственных заболеваний и синдромов, а также установленные особенности течения кератоконуса у монозиготных и дизиготных близнецов [4]. По статистике, кератоконус чаще встречается у людей монголоидной расы и южных национальностей (азербайджанцев, армян и др.) [7].
Природные и экологические условия. Распространённость кератоконуса среди населения Англии составляет 3,3 на сто тысяч населения, в то время как в Новой Зеландии, где проживают выходцы из этой же страны, — более 20 на сто тысяч населения [7]. Такая ощутимая разница в сходных генетических группах связана с изменившимися климатическими условиями — повышенной солнечной инсоляцией. В странах с более холодным климатом (Финляндии, Дании, Японии и России) заболеваемость кератоконусом значительно ниже, а формы болезни менее агрессивны.
Экологический фактор также играет свою роль. К примеру, кератоконус в высокоиндустриальных горных областях Урала встречается гораздо реже (один на 500 тысяч населения), чем в степных, экологически благоприятных районах (один на сто тысяч населения). При этом в 83 % случаев заболевают дети, подростки и молодые люди до 29 лет [8].
Иммуноаллергическая теория. Ещё 30 лет назад в сыворотке крови около 59 % пациентов с кератоконусом был обнаружен повышенный уровень иммуноглобулина (Ig) класса Е — антител, участвующих в иммунном ответе организма. Сегодня достоверно известно, что у людей с кератоконусом нарушен иммунный гомеостаз (защита организма от внешних воздействий), увеличено число Ig М, С3 и С4 компонентов комплимента, усилен дефект Т-супрессоров и увеличено количество Ig G, которые приводят к срыву аутотолерантности (устойчивости организма) к антигенам собственной роговицы. Но не смотря на такие данные, достоверность взаимосвязи противоречива и не подтвержена в мультицентровых исследованиях.
Нейрогуморальная теория. Начало кератоконуса чаще приходится на период полового созревания. Многие авторы видят в этом роль эндокринных факторов, дисбаланса гипофизарно-диэнцефальной системы, адипозогенитальной недостаточности, гипер- или гипотиреоза.
Также в литературе освещены вирусная и обменная теории, теория патологии десцеметовой мембраны (слоя роговицы) и другие. Вся их многофакторность указывает на отсутствие пока единого и полного понимания причины возникновения кератоконуса.
Вторичный (приобретённый) кератоконус развивается как последствие перенесённых операций на роговице, например, популярной эксимерлазерной коррекции зрения и кератотомии. Это связано со снижением биомеханических свойств роговицы при формировании её клапана и уменьшении общей толщины стромы (основного вечества) роговицы во время эксимерлазерной абляции.
Информация о проседании роговицы (кератэктазии) после эксимерлазерной хирургии была опубликована в 1998 году [18]. В статье указывалось, что из всех пациентов с вторичным кератоконусом 4 % составили люди после ФРК (фоторефракционной кератэктомии), а 96 % — пациенты после лазерной коррекции LASIK.
В России риск спровоцированного хирургией кератоконуса составляет 1-5 % [5]. Частота встречаемости, по данным зарубежных авторов, колеблется между 0,02 % и 0,6 % [17]. Улучшение методов обследования пациентов и оборудования позволяет сегодня минимизировать риски заболевания кератоконусом.
Кератоконус и беременность
Под действием гормонов даже у здоровых женщин в строме роговицы усиливается задержка жидкости. Поэтому при беременности кератоконус может стать более выраженным. На развитие ребёнка и протекание самой беременности заболевание не влияет, родоразрешение также проводится естественным путём, если нет других патологий и осложнений.
Симптомы кератоконуса
Обычно кератоконус развивается у подростков в 13-16 лет. Также встречаются случаи более раннего (8-12 лет) и более позднего (20-30 лет) начала [9].
Симптомы у детей
От возраста, в котором впервые проявляется заболевание, зависит скорость прогрессии кератоконуса: чем младше пациент, тем более выражены симптомы — изменения в роговице протекают быстрее и тяжелее. Принято считать, что болезнь наиболее активно развивается в первые 5-10 лет, после чего прогрессирование заболевания, как правило, прекращается или значительно замедляется. Так, у людей до 30 лет течение кератоконус прогрессирует в 80 % случаев, а у людей старше 30 лет — только в 20 % случаев [9].
Нарушение зрения
Зачастую первой жалобой у людей с кератоконусом бывает снижение зрения, невозможность улучшить остроту зрения привычными очками или линзами, частая смена очков. Также пациенты могут отмечать блики, вспышки, искажение предметов, туманное изображение, красноту и сухость глаз.
Дальнейшие симптомы может распознать врач во время осмотра пациента. Они зависят от степени развития кератоконуса:
- астигматизм — при заболевании нарушается способность глаза фокусировать световые лучи на сетчатке, усиливается ранее существующий астигматизм, усиливается преломляющая силы роговицы более 45-46 дптр;
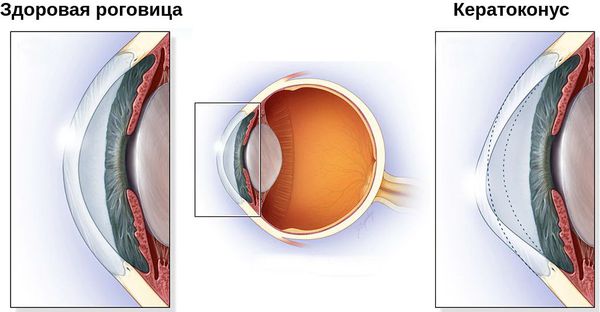
- истончение стромы (основного вещества) роговицы в центре, коническое выпячивание вперёд;
Здоровая роговица и роговица в форме конуса
- при микроскопии роговицы — трещины в десцеметовой оболочке (стрии Фогта);
- поверхностные, а затем и глубокие рубцы стромы;
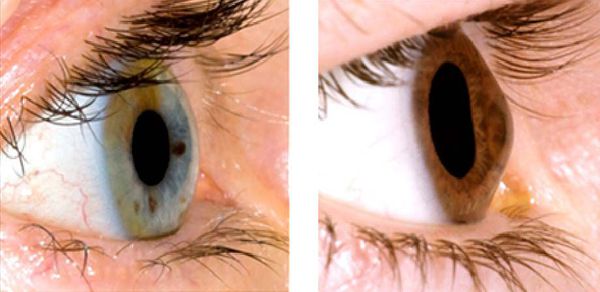
- в терминальных (завершающих) стадиях выпячивание нижнего века при направлении взгляда вниз (симптом Munson), кольцевидное отложение железа в эпителиальном слое вокруг конуса (кольцо Кайзера — Флейшера) [10].
Выпячивание нижнего века при взгляде вниз
Патогенез кератоконуса
Кератоконус — это комплексное заболевание с довольно сложным патогенезом. Хотя сегодня его считают "невоспалительной патологией", многочисленные современные исследования доказывают, что воспалительные факторы активно участвуют в развитии кератоконуса. В большинстве исследований в слезе пациентов с кератоконусом выявлялось повышение уровня матриксной металлопротеиназы-9 (MMP-9) и провоспалительных молекул иммунной системы — интерлейкина-6 (IL-6) и фактора некроза опухолей-альфа (TNF-α) [19].
Роговица прозрачна, и совсем не спроста. Коллаген, который является её основным компонентом, не однороден. Разные структурные части роговицы представлены коллагеном разных типов. Это соотношение волокон коллагена и делает роговицу прозрачной.
При кератоконусе соотношение коллагеновых волокон нарушается: уменьшается общее количество коллагена, а также коллагена I и III типов [25]. На деформацию и помутнение роговицы также влияет изменение ориентации коллагеновых фибрилл, которое приводит к их реорганизации.
Строма (основное вещество) роговицы представлена в основном коллагеновыми волокнами, погружёнными во внеклеточный гликопротеиновый матрикс, который выполняет функцию соединительной ткани. Поэтому количественные и качественные изменения, происходящие при неправильном развитии соединительной ткани (дисплазии), воздействуют и на её биомеханические свойства.
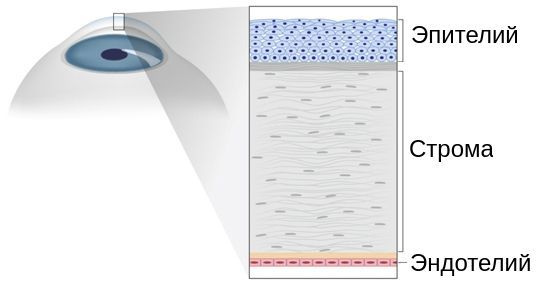
Строение роговицы
Таким образом, патофизиологическая цепочка кератоконуса включает:
- изменения структуры стромы;
- дисбаланс между провоспалительными и антивоспалительными факторами;
- оксидативный стресс (повреждение клеток из-за окисления) и клеточная гиперчувствительность, вызванные дисбалансом ферментов, повреждающих внеклеточный матрикс, и ферментов-антагонистов.
Классификация и стадии развития кератоконуса
Единой классификации кератоконуса пока нет, но есть несколько авторских классификаций. Чаще всего в практике используют классификацию по Amsler-Krumeich (1998) [23].
По данным биомикроскопии также выделяют четыре стадии кератоконуса.
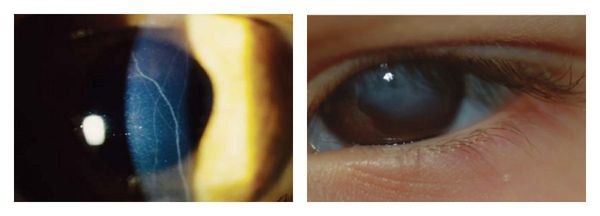
Визуализация нервов и помутнение стромы при кератоконусе
В классификации по Титаренко З.Д. (1984) выделяют пять степеней заболевания.
Осложнения кератоконуса
Острый кератоконус (водянка роговицы) — частое и тяжёлое осложнение хронически протекающего процесса. Возникает вследствие разрывов десцеметовой мембраны.
Симптомы острого кератоконуса
Проявляется резким снижением остроты зрения и выраженным роговичным синдромом — светобоязнью, жжением и раздражением глаз.
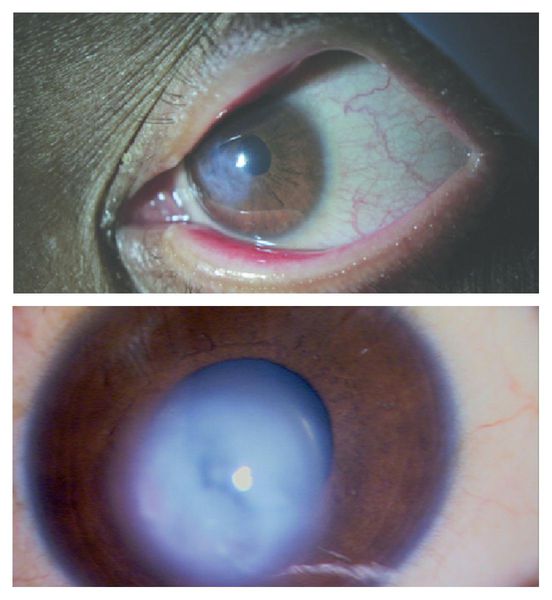
Острый кератоконус
Единого мнения по тактике ведения острого состояния нет. Ряд авторов считает, что специфическое лечение не требуется, так как состояние разрешится само собой. Другие предлагают, что необходимо медикаментозное лечение либо активная хирургическая тактика: введение аутокрови в переднюю камеру глаза, бандажное укрепление роговицы и даже варианты кератопластики — пересадки роговицы [21].
В случае нелеченого острого кератоконуса отёк роговицы самопроизвольно проходит в течение 4-5 месяцев. После купирования острого процесса роговица немного уплощается в результате формирования помутнения и локального закрытия зоны разрыва десцеметовой оболочки.
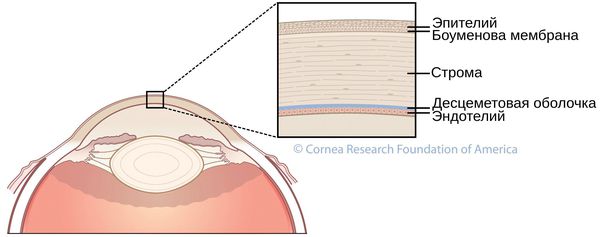
Расположение десцеметовой оболочки
Спонтанный разрыв (перфорация) роговицы как осложнение встречается довольно редко. Как правило, он наблюдается у пациентов с крайне развитым кератоконусом, хотя в литературе описаны редкие случаи перфорации и на начальных стадиях заболевания. Отягощающим фактором авторы указывают беременность, длительное местное лечение кортикостероидами и глазные травмы [22].
Диагностика кератоконуса
В первую очередь проводят проверку остроты зрения и авторефрактометрию — детальное обследование роговицы глаза. По тест-маркам авторефрактометрии, например, кольцам, можно судить о деформации роговицы. Если роговица конусообразная, то одно кольцо приобретает форму неправильного овала, а оси двух колец не совпадают.
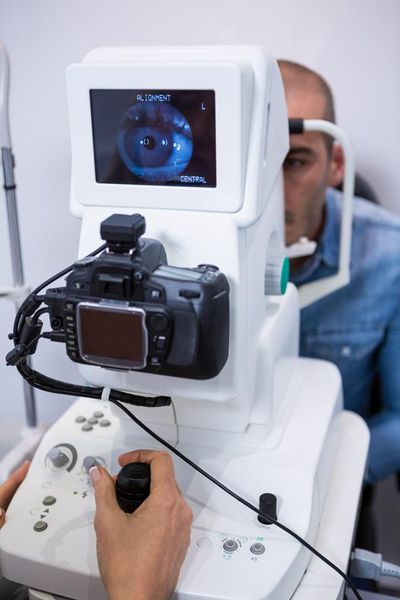
Авторефрактометрия
С помощью авторефрактометра или кератометра можно обнаружить, что радиус кривизны роговицы уменьшился, а кератометрические данные неравномерно увеличены. При более выраженном кератоконусе получить результат исследования не удаётся. Это связано с астигматизмом (искривлением роговицы) высокой степени, величина которого выходит за пределы измерения прибора, или с помутнением роговицы.
При проведении скиаскопии — оценке способности глаза преломлять лучи света — будет заметен "симптом масляного пятна".

Скиаскопия
Обязательно проведение биомикроскопии роговицы — проверка структуры глаза. Она помогает увидеть изменения роговицы: разрежение или помутнение стромы, усиление визуализации роговичных нервов, помутнение десцеметовой оболочки, коническую форму, линии кератоконуса, помутнение боуменовой мембраны и т. д.
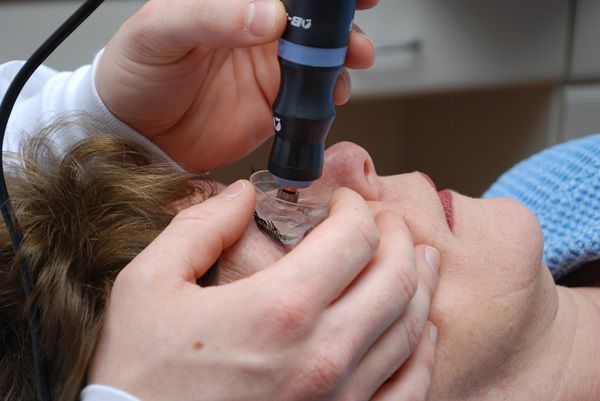
Биомикроскопия роговицы
Достоверно выявить кератоконус даже в самой начальной стадии помогает кератотопограф. Он визуализирует роговицу полностью: радиус и толщину роговицы, переднюю и заднюю поверхность, асимметрии. Кератотопограмма диагностирует иррегулярный (неправильный) астигматизм на кератометрической карте, элевацию (возвышение) задней поверхности, истончение центральной толщины роговицы. Зачастую истончённые зоны показаны красным цветом, и даже не самый опытный врач сможет заподозрить патологию.
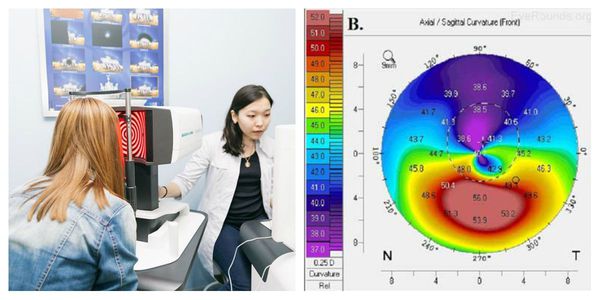
Кератотопограмма при кератоконусе
Также выполняется передня ОКТ — кератотомография. Она также визуализирует патологию роговицы, помогает динамично наблюдать за заболеванием и даже оценивать наличие скрытого кератоконуса непрогрессирующей аномалии задней поверхности роговицы.
Лабораторная диагностика не требуется [20].
Лечение кератоконуса
Единого алгоритма ведения пациентов с кератоконусом пока не существует. В современной литературе представлены методы лечения, которые ориентированы на стадию заболевания.
Чем раньше начато лечение, тем лучше, так как в этом случае врач отдаёт предпочтение более щадящим видам терапии. Если кератконус достиг IV стадии, то лечение обычно только хирургическое, но значительно улучшить зрение при этом вряд ли получится, что показывает этот случай.
Основная задача специалиста, поставившего диагноз "кератоконус", заключается в правильном информировании пациента о выборе метода лечения и реабилитации.
Лечение кератоконуса на начальной стадии
На начальной стадии кератоконуса проводится очковая или контактная коррекция, а в случае выраженного кератоконуса — контактная коррекция зрения (склеральные или жёсткие роговичные линзы) либо сквозная/послойная кератопластика.
Что сегодня есть в арсенале офтальмологии?
Кросслинкинг
Кросслинкинг — лечение кератоконуса с помощью ультрафиолета и рибофлавина (специального витамина). Этот новый способ предложил немецкий офтальмолог Theo Seiler в 1997 году, а в 2003 году были опубликованы первые успешные клинические испытания такого лечения [11]. С тех пор кросслинкинг роговицы вошёл в клиническую практику и широко используется более 10 лет в разных европейских странах и более пяти лет в разных странах мира. Однако разрешение на проведение процедуры в США было выдано лишь в 2016 году [12].
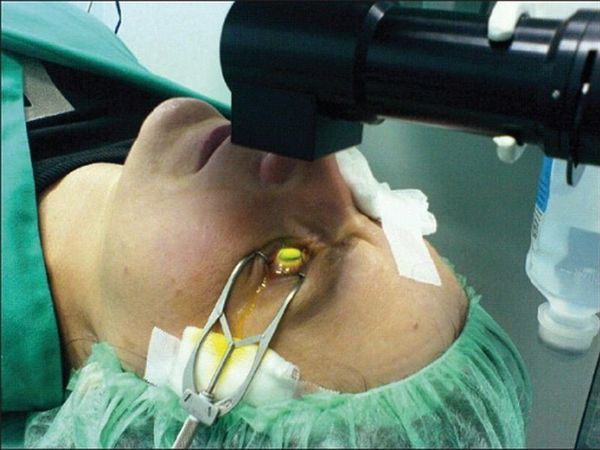
Кросслинкинг роговицы
Метод основан на укреплении биомеханических свойств роговицы — коллагеновых волокон, связей между ними, а также их пространственного структурного расположения. "Сшивка" ультрафиолетом под действием сенсибилизатора — 0,1 % рибофлавин, растворённый в 20 % декстране — тормозит метаболические процессы в коллагене стромы, тем самым увеличивая биомеханическую стабильность роговицы [12].
Разработано много различных техник роговичного кросслинкинга. До сих пор проводятся многочисленные исследования по эффективности методик и процента используемого рибофлавина.
Процедура кросслинкинга является минимально травматичной, выполняется под местной анестезией и обычно дискомфортна только в первые несколько дней после вмешательства. После лечения пациенты отмечают увеличение остроты зрения.
В 95 % кросслинкинг останавливает прогрессию кератоконуса. Процент хирургического риска — около 1 % (инфекция, рубцевание, медленное заживление и т. д.) [13].
Кросслинкинг выполняется даже в подростковом возрасте, однако его эффективность выше на ранних стадиях заболевания. В случае развитого кератоконуса выполнить процедуру уже невозможно.
Имплантация роговичных сегментов
Этот метод лечения предполагает усиление стороны роговицы, противоположной вершине растяжения, с помощью специальных сегментов — колец. Внедрение таких сегментов в роговицу улучшает зрительные функции (например, улучшает остроту зрения), но не решает проблемы прогрессирования кератоконуса [15]. К недостаткам также стоит отнести экономический фактор: операция весьма дорогостоящая.
Операция по внедрению сегментов технически не сложная. Обязательные условия имплантации — прозрачность центральной зоны роговицы и достаточная центральная толщина.
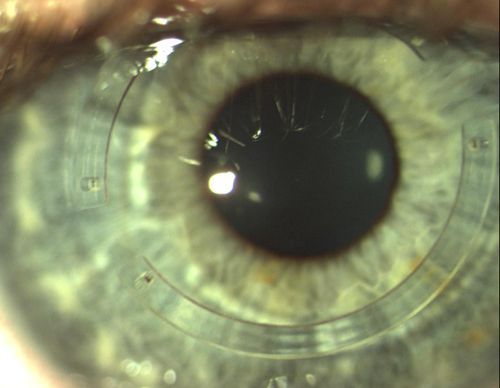
Глаз с имплантированным роговичным сегментом
Данный метод лечения показан на ранних рефракционных стадиях. К другим преимуществам имплантации можно отнести:
- отсутствие риска отторжения;
- уплощение роговицы без вторжения в её центральную зону;
- значительное стойкое снижение рефракции;
- обратимость процедуры: в случае осложнений сегменты удаляются, при этом сохраняются офтальмометрические характеристики, которые были до операции.
Кератопластика
Существует два варианта кератопластики — послойная и сквозная пересадка роговицы.
Апофеозом борьбы за зрение остаётся сквозная кератопластика. Несмотря на использование фемтосекундного лазера, эта операция высокого риска. Её успешность зависит от возраста пациента и состояния его организма.
Несмотря на широкое использование кератопластики в лечении кератоконуса, у этой операции есть недостатки:
- риск отторжения трансплантата и ограниченный срок его "жизни";
- остаточная послеоперационная близорукость и астигматизм;
- длительные риски присоединения инфекций;
- проблемы с донорским материалом;
- высокая стоимость операции [14].
Ещё один неприятный минус кератопластики — это образование новых кровеносных сосудов в роговице. При отсутствии сосудов в роговице у иммунной системы нет прямого доступа к её верхнему слою. В таком случае все иммунные процессы протекают медленно и бережно. При появлении сосудов иммунитет резко начинает реагировать на трансплантат.
Но, наверно, самым большим разочарованием пациентов после кератопластики становится невысокая острота зрения. Это состояние связано с хирургическим астигматизмом, избежать которого практически невозможно. По данным бостонского профессора Perry Rosenthal, более 40 % пациентов после кератопластики используют коррекцию, а их острота зрения в среднем составляет 20/50 (0,4) [15].
Глубокая послойная кератопластика при кератоконусе только входит в хирургическую практику. Её существенное отличие от сквозной кератопластики — оперативное исправление кератоконуса с сохранением эндотелия роговицы пациента. За счёт этого снижается риск отторжения трансплантата.
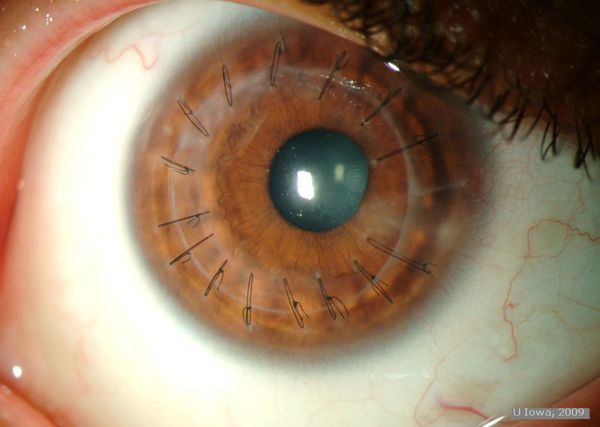
Глаз после пересадки роговицы
Оптическая коррекция
Прогрессирование кератоконуса — веская причина для консультации с хирургом по поводу хирургического вмешательства: кросслинкинга или имплантации стромальных сегментов. Но если прогрессирования не наблюдается, либо оно под большим вопросом, то операция не оправдана. Что же делать? Подбирать адекватную оптическую коррекцию и динамично наблюдаться.
Сегодня в России существует несколько видов контактной коррекции:
- мягкие индивидуальные линзы для кератоконуса (несколько вариантов);
- гибридные линзы (гибрид мягкой и жёсткой линзы);
- жёсткие газопроницаемые роговичные линзы и жёсткие корнеосклеральные линзы;
- жёсткие газопроницаемые склеральные линзы.
Один из популярных способов компенсировать остроту зрения — это газопроницаемые жёсткие линзы. Они вплотную прилегают к внешней части глаза, сглаживают все изъяны роговицы и образуют наиболее правильную оптическую поверхность.

Линзы, которые используются при кератоконусе
Склеральные газопроницаемые линзы довольно специфичны. Они опираются на склеру, и не контактируют с роговицей и веками. Обладают стабильностью посадки в течение дня, обеспечивают комфорт и высокую остроту зрения. Такие линзы изменяют геометрию роговицы за счёт подлинзовой слёзной плёнки и жидкости, что позволяет компенсировать нерегулярный астигматизм.
Оптическую коррекцию можно использовать в сочетании с хирургией: подбор линз после установки интрастромального сегмента или пересадки роговицы. Это позволяет пациентам видеть мир в лучше.
Медикаментозное лечение
Лекарственных препаратов, останавливающих развитие кератоконуса, не существует. Из-за неправильной формы роговицы и её истончения пациенты страдают синдромом сухого глаза. Улучшить состояние передней поверхности роговицы помогут слезозаменители (структурные препараты слезы).
Народные средства
Применять средства народной медицины не только бесполезно, но и опасно. Без адекватного лечения кератоконус приводит к снижению остроты зрения, вплоть до слепоты. Поэтому при развитии кератоконуса нужно обратиться к врачу, он подберёт оптимальный метод лечения.
Прогноз. Профилактика
На сегодняшний день заболевание носит хронических характер, полного выздоровления пациента пока достичь не удаётся. Однако современные методы лечения и реабилитации помогают сохранить довольно высокое качество зрительных функций у пациентов с кератоконусом различной стадии.
При отсутствии лечения прогрессивное снижение остроты зрения может приводит к потере трудоспособности и инвалидизации пациента, вплоть до слепоты и необходимости в постороннем уходе.
Людям с кератоконусом рекомендуется динамическое наблюдение с контролем кератотопограмм через 4, 6, 12 месяцев с выбором тактики лечения при необходимости.
В настоящее время возможна профилактика только вторичного кератоконуса. Она включает в себя:
- качественный отбор пациентов на эксимерлазерную хирургию с выполнением кератотопограмм задней поверхности;
- при выявлении повышенного риска выбор более безопасного для пациента хирургического способа эксимерлазерной коррекции либо активное наблюдение до вмешательства (контроль роговичных показателей);
- динамическое наблюдение пациентов, перенёсших эксимерлазерное лечение.
Список литературы
Nottingham J. Practical observations on conical cornea: and on the short sight, and other defects of vision connected with it. — London: J. Churchill, 1854.
Бикбов М.М. Эктазии роговицы (патогенез, патоморфология, клиника, диагностика, лечение). — М.: "Офтальмология", 2011. — 168 с.
Ролгудин А.А. Ранняя диагностика кератоконуса (обзор литературы) // Восток — Запад. Сборник научных трудов. — Уфа, 2012.
Оганисян К.Х. Генетические аспекты кератоконуса (обзор литературы) // Сборник научных трудов международной науч.-практ. конф. по офтальмохирургии "Восток-Запад". — Уфа, 2013. — С. 98.
Севостьянов Е.Н., Горскова Е.Н. Кератоконус плюс. — Челябинск: "ПИРС", 2006. — 148 с.
Иомдина Е.Н. Биомеханические аспекты кераторефракционной хирургии и корнеального кросслинкинга // Российская педиатрическая офтальмология. — 2015. — № 4. — С. 34-39.
Georgiou T., Fuinnell C.L., Cassels-Brown A., O’Conor R. Influence of ethnic origin on the incidence of keratoconus and associated atopic disease in Asians and white patients // Eye. — 2004; 18 (4): 379–383.ссылка
Горскова Е.Н., Севостьянов Е.Н. Эпидемиология кератоконуса на Урале // Вестник офтальмологии. — 1998. — № 4. — С. 38-40.
Абугова Д.Т. Кератоконус. Проблемы диагностики и контактной коррекции зрения // Российская офтальмология онлайн. — 2011. — № 4.
Офтальмология: национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. — М.: ГЭОТАР-Медиа, 2011. — 944 с.
Garg S. Corneal Crosslinking: Is Using an Epithelium-On Technique Effective? // Medscape. — 2019.
Caporossi A., et al. Parasurgical therapy of keratoconus by riboflavin-ultraviolet type A rays induced cross-linking of corneal collagen: preliminary refractive results in Italian study // J Cataract Refract Surg. — 2006; 32 (5): 837-845.ссылка
Rapuano C.J. Collagen Corneal Crosslinking: What Your Patients Can Expect // MedScape. — 2017.
Мороз З.И., Ковшун Е.В., Измайлова С.Б., Мороз О.В., Горохова М.В. Кератоконус и методы его хирургического лечения // 8-я Всероссийская научнопрактическая конференция с международным участием "Федоровские чтения — 2009". — 2009. — С. 509-510.
Colin J., Velou S. Current surgical options for keratoconus // J. Cataract. Refract. Surg. — 2003; 29 (2): 379-386.ссылка
Rosenthal P. Fluid-ventilated, gas-permeable scleral contact lens is an effective option for managing severe ocular surface disease and many corneal disorders that would otherwise require penetrating keratoplasty // Eye Contact Lens. — 2005; 31 (3): 130-134.ссылка
Maharana P.K., Dubey A., Jhanji V., et. al. Management of advanced corneal ectasias // Br J Ophthalmol. — 2016; 100: 34-40.ссылка
Randleman J.B.,Woodward M., Lynn M.J., Stuting R.D. Risk assessment for ectasia after corneal refractive surgery // Ophtalmology. — 2008; 115 (1): 37-50.ссылка
Galvis V., Sherwin T., Tello A., Merayo J., et al. Keratoconus: an inflammatory disorder? // Eye (Lond). — 2015; 29 (7): 843-859.ссылка
Medscape.com // Yeung K.K., Weissman B.A. Keratoconus // Medscape. — 2018.
Слонимский А.Ю., Слонимский С.Ю. К вопросу о тактике при остром кератоконусе // Сборник статей 4-го Российского симпозиума по рефракционной и пластической хирургии глаза. — М., 2002. — С. 25-26.
Lam F.C., Bhatt P.R., Ramaesh K. Spontaneous perforation of the cornea in the mild keratoconus // Cornea. — 2011; 30 (1): 103-104.ссылка
Пучковская Н.А. Кератоконус. — Кишинев: Тимлул, 1990.
Абугова, Т. Д. Ранняя диагностика и медицинская реабилитация больных кератоконусом средствами контактной коррекции зрения: автореф. дис... канд. мед. наук. — М., 1986. — 17 с.

