Определение болезни. Причины заболевания
Артериальная гипертензия (АГ) при беременности — это повышение артериального давления (АД), регистрируемое два и более раз в течение четырёх часов. Повышенными считаются цифры ≥ 140 мм рт. ст. для верхнего (систолического) и ≥ 90 мм рт. ст. для нижнего (диастолического) АД.[1][2][5]
Повышение АД может возникнуть при гипертонической болезни (ГБ) и при симптоматических (вторичных) АГ.
ГБ не имеет одной причины, она является хроническим многопричинным заболеванием, которое возникает из-за сочетания наследственной предрасположенности и приобретённых факторов. [3,4] К приобретенным факторам риска относятся частые стрессы, избыточное потребление соли, диабет, ожирение, повышение липидов крови, малоподвижность и курение.[1][2][5]
Вторичные (симптоматические) АГ обычно имеют одну причину повышения АД: заболевания почек или почечных сосудов, заболевания эндокринных желёз, поражения нервной системы и другие.[3][4]
Беременность не является причиной появления ни ГБ, ни вторичных АГ, но высокая нагрузка на сердечно-сосудистую систему во время беременности, родов и в послеродовом периоде может послужить причиной выявления или обострения уже существующих в организме женщины сердечно-сосудистых проблем.[1][2][5]
Симптомы гипертензии при беременности
Симптомы неосложнённой артериальной гипертензии у беременных неспецифичны:
- головная боль;
- сердцебиение;
- тошнота;
- чувство нехватки воздуха;
- слабость.
Они могут наблюдаться как при других заболеваниях, не связанных с повышением АД, так и во время совершенно нормальной беременности.
При наличии осложнений АГ отмечаются симптомы со стороны пораженных органов-мишеней:
- сердце — нарушения сердечного ритма, боли в сердце, одышка, отёки;
- мозг — ухудшение интеллектуальных способностей, головокружения, неврологические нарушения;
- глаза — нарушения зрения, вплоть до слепоты;
- периферические артерии — зябкость конечностей, непостоянная хромота;
- почки — ночные мочеиспускания, отёки.
Помимо прочего, при беременности могут возникнуть специфические опасные осложнения АГ, связанные с тяжёлой патологией мелких сосудов — преэклампсия и эклампсия.[1][2][5] Преэклампсия может ничем себя не проявлять, кроме высокого АД и белка в моче, а может выражаться неспецифическими симптомами со стороны разных органов и систем организма. Эклампсия проявляется судорожными приступами с потерей сознания.[1][2][5]
Патогенез гипертензии при беременности
Уровень АД зависит от многих параметров организма: тонуса сосудов, объёма циркулирующей крови, скорости выталкивания крови из сердца, растяжимости стенок аорты и других факторов. Эти параметры регулируются условно на трех уровнях: центральном, сосудистом, почечном.[3][4][6]
При воздействии факторов риска, перечисленных выше, регуляторные механизмы сбиваются. В зависимости от того, на каком уровне первоначально произошел сбой, развитие АГ может начаться с одного из звеньев патогенеза и продолжиться подключением следующих: увеличением суммарного сопротивления сосудов, активацией гормональных систем, активацией центральной нервной системы, дисбалансом натрия и воды, увеличением жесткости сосудистой стенки. Эти патологические процессы наслаиваются на процессы адаптации сердечно-сосудистого русла к вынашиванию и рождению ребёнка.
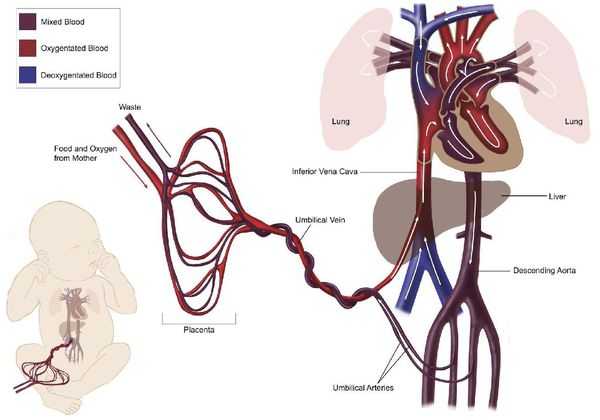
Сердечно-сосудистое русло при беременности
Во время беременности формируется еще один (третий) круг кровообращения, увеличивается общий объём циркулирующей крови, быстро повышается масса тела (рост матки, плаценты, плода), ускоряется обмен веществ, активируется ряд гормональных систем, также для беременности характерно расширение сосудов.[1][2][5] В результате увеличивается количество крови, выбрасываемое сердцем при сокращении, и количество сокращений сердца (к концу беременности обычно пульс учащается на 15-20 ударов), а уровень АД, наоборот, понижается (причём в первую треть беременности АД снижается, во вторую — остаётся без изменений, в третью — повышается до уровня перед беременностью).[1][2][5] Следовательно, в период беременности сердце работает в наименее экономном режиме, активно расходуя свой ресурс.
В родах нагрузка на сердце и сосуды максимальна, так как стремительно возрастает потребность тканей в кислороде. После родов исчезает третий круг кровообращения, повышается вязкость крови, увеличивается АД — сердечно-сосудистая система вновь должна перестроится, но теперь очень быстро.[1][2][5] Компенсаторные возможности сердечно-сосудистой системы резко сужаются.
Таким образом, адаптация сердечно-сосудистой системы к беременности, родам и послеродовому периоду может ухудшить течение АГ, а наличие АГ может затруднить адаптацию сердечно-сосудистой системы.
Классификация и стадии развития гипертензии при беременности
АГ при беременности классифицируют по времени её обнаружения, степени повышения АД и стадиям.
По времени обнаружения АГ выделяют:[1]
- хроническую АГ — выявлена до беременности или в первые 20 недель беременности, подразделяется на ГБ и вторичную АГ;
- гестационную АГ — выявлена после 20-й недели беременности;
- хроническую АГ, осложнённую преэклампсией — хроническая АГ и выявление белка в суточной моче ≥ 3 г/л;
- преэклампсию/эклампсию. Преэклампсия – наличие гестационной АГ и выявление белка в моче ≥ 3 г/л за сутки, подразделяется на умеренно выраженную и тяжёлую. Эклампсия — судороги на фоне преэклампсии.
Для беременных существует особая классификация степени повышения АД, определяемой по наиболее высокому уровню систолического (верхнего) или диастолического (нижнего) АД:[1]
- нормальное АД: систолическое < 140 и диастолическое < 90;
- умеренная АГ: систолическое 140-159 и/или диастолическое 90-109;
- тяжёлая АГ: систолическое ≥ 160 и/или диастолическое ≥ 110.
Стадии определяются для ГБ и зависят от наличия осложнений:[3][4][6]
- I стадия — осложнений нет;
- II стадия — появление изменений со стороны одного или нескольких органов-мишеней (сердце, сосуды, головной мозг, глаза, почки);
- III стадия — наличие ассоциированных клинических состояний, то есть грубой органической патологии органов-мишеней (инфаркт, стенокардия, инсульт, почечная недостаточность, кровоизлияние в сетчатку глаза, отёк зрительного нерва).
Осложнения гипертензии при беременности
Риски для матери и ребёнка:
- плацентарная недостаточность;
- синдром задержки роста плода;
- внутриутробная гибель плода;
- гибель ребёнка в раннем послеродовом периоде;
- преждевременная отслойка нормально расположенной плаценты;
- акушерские кровотечения;
- эклампсия;
- тяжёлые жизнеугрожающие нарушения свертывающей системы крови;
- острое почечное повреждение;
- отёк лёгких;
- кровоизлияние и отслойка сетчатки;
- инсульты [1].
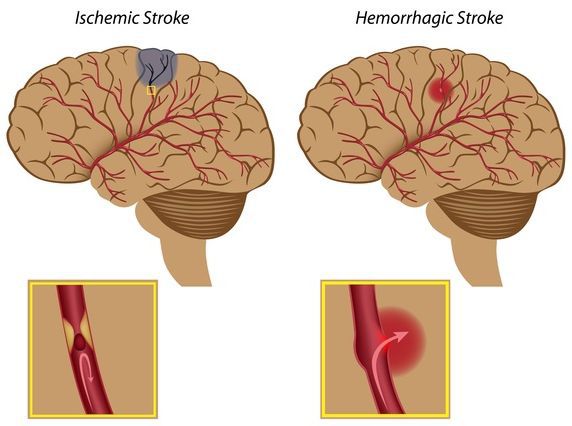
Ишемический и геморрагический инсульт
Диагностика гипертензии при беременности
В связи с тем, что при беременности диагностические возможности ограничены, женщинам с уже ранее выявленной, существующей АГ целесообразно пройти комплексное обследование перед планированием беременности.[1][5]
Когда нужно немедленно записаться к гинекологу
Беременной женщине с АГ необходим усиленный врачебный контроль в течение всей беременности и в ближайшее время после неё. Во время беременности обязательно надо обратиться к врачу не только при повышенном уровне артериального давления (верхнее ≥ 140 мм рт. ст., нижнее ≥ 90 мм рт. ст.), но и при головокружении, головной боли, чрезмерной усталости, появлении судорог в мышцах, тошноте.
Диагностический процесс при АГ во время беременности решает следующие задачи:
- определение степени АГ;
- определение состояния органов-мишеней;
- определение риска развития преэклампсии;
- определение эффективности получаемого лечения.
К каким врачам обращаться
Помимо наблюдения у гинеколога, при хронической АГ рекомендуются консультации терапевта (кардиолога), невролога, офтальмолога, эндокринолога.
Физикальное обследование
Основной метод диагностики — измерение АД. Измерять АД следует в положении сидя поочерёдно на каждой руке, обязательно спустя 5-10 минут предварительного отдыха.[1] В случае различных показателей АД верным считается результат с бо́льшим АД. Необходимо, чтобы на момент измерения прошло около 1,5-2 часов после употребления пищи. Для более достоверных результатов измерения АД следует в день диагностики отказаться от кофе и чая.
Измерение артериального давления при беременности
Лабораторная диагностика
Основные лабораторные анализы, назначаемые беременным с гипертонией:
- общий анализ мочи;
- клинический анализ крови;
- гематокрит (отношение объёма эритроцитов к объёму жидкой части крови);
- определение уровня печеночных ферментов, креатинина и мочевой кислоты в сыворотке крови.
Для выявления преэклампсии все беременные должны быть обследованы на наличие протеинурии (белка в моче) на ранних сроках. Если по результатам тест-полоски ≥1, то необходимо незамедлительно выполнить дальнейшие обследования, например выявить соотношение альбумина и креатинина в разовой порции мочи.
Инструментальная диагностика
Также при АГ во время беременности проводят:
- электрокардиографию;
- исследование сосудов глазного дна;
- УЗИ сердца;
- УЗИ маточных артерий (на 20-й неделе беременности);
- УЗИ надпочечников [1][7][8].
Диагностические лабораторные и функциональные параметры преэклампсии (ПЭ)
Преэклампсия – характерный для беременности синдром, развивающийся после 20-й недели беременности. Проявляется повышением АД и протеинурией (появлением белка в моче) ≥ 0,3 г/сут.
Эклампсия – судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией.
Лечение гипертензии при беременности
Целями лечения артериальной гипертензии у беременных являются:
- предупреждение осложнений, связанных с повышением АД;
- сохранение беременности;
- нормальное развитие плода и своевременное родоразрешение.
Существует два способа лечения артериальной гипертензии при беременности:
- амбулаторное;
- стационарное — требуется при:
— гестационной АГ (АД ≥ 140/90 на сроке ≥ 20 недель беременности);
— гипертоническом кризе (быстрое повышение АД ≥ 170/110);
— преэклампсии (АД ≥ 140/90 + белок в моче);
— эклампсии (судороги).
Виды амбулаторного лечения:
- немедикаментозное — нормализация образа жизни и питания;
- медикаментозное — приём лекарственных препаратов под наблюдением врача и контролем АД.
Немедикаментозное лечение:[1][2][5][6]
- прекращение курения;
- нормальная сбалансированная диета без ограничения употребления соли и жидкости;
- умеренная регулярная аэробная физическая нагрузка;
- ежедневные прогулки на свежем воздухе;
- достаточное количество времени для отдыха (8-10-часовой ночной сон, желателен 1-2-часовой дневной отдых);
- снижение массы тела в период беременности не допустимо, но необходимо следить за прибавкой веса. Важно знать индекса массы тела (ИМТ) до беременности, он рассчитывается путём деления веса (кг) на рост в квадрате (кв м). В зависимости от ИМТ до беременности рекомендуется допустимая физиологическая прибавка в весе (см. таблицу ниже).[1]
