Определение болезни. Причины заболевания
Гиперспленизм (Hypersplenism) — это синдром, при котором селезёнка увеличивается и начинает разрушать слишком много клеток крови. Гиперспленизм не является самостоятельным заболеванием, он развивается на фоне ряда других болезней, например цирроза печени, инфекции или аутоиммунного расстройства. Основное проявление гиперспленизма — уменьшение количества эритроцитов (клеток, которые переносят кислород), тромбоцитов (клеток, участвующих в свёртывании крови) и лейкоцитов (клеток, которые защищают организм от инфекций) [1].
Гиперспленизм
Распределение болезни по гендерному признаку определяется прежде всего основным заболеванием. Например, цирроз печени чаще встречается у мужчин (около 65–70 %), поэтому логично, что гиперспленизм, вызванный этой болезнью, чаще будет развиваться среди пациентов мужского пола [3][4].
Причины формирования гиперспленизма
Одной из наиболее частых причин гиперспленизма помимо цирроза печени является портальная гипертензия — повышение давления в воротной вене, которая переносит кровь от органов желудочно-кишечного тракта к печени. Кроме того, гиперспленизм может быть связан с генетическим заболеванием (семейной средиземноморской лихорадкой), определёнными инфекциями (малярией, шистосомозом, висцеральным лейшманиозом) или заболеваниями крови (например, с лейкозами) [1][2].
Кроме вторичного гиперспленизма, развитие которого обусловлено другими заболеваниями, отдельно выделяют первичный гиперспленизм. Однако это не значит, что он развивается сам по себе. Основная особенность первичного гиперспленизма в том, что его причина остаётся неизвестной, поэтому его в том числе называют идиопатическим. Такая форма заболевания встречается крайне редко [1].
Симптомы гиперспленизма
К основным симптомам относятся:
- увеличение селезёнки — пациент может заметить выпирание или болезненность в левом подреберье;
- усталость и слабость — возникают прежде всего из-за анемии, т. е. недостатка красных кровяных клеток, которые переносят кислород;
- спонтанное появление синяков и частые носовые кровотечения — развиваются из-за низкого уровня тромбоцитов, которые участвуют в гемостазе, т. е. помогают крови сворачиваться [5];
- слабый иммунитет — снижение уровня лейкоцитов (лейкопения) приводит к тому, что пациент становится более подвержен тяжёлым или частым бактериальным и вирусным инфекциям.
Анемия
Патогенез гиперспленизма
В норме селезёнка выполняет важные функции в организме: она фильтрует кровь, удаляя старые и повреждённые клетки, а также участвует в иммунной защите, вырабатывая лимфоциты — клетки, которые помогают бороться с инфекциями [6].
Как было сказано выше, основной причиной развития гиперспленизма является цирроз печени. При циррозе прохождение крови через печень затрудняется, что приводит к повышению давления в воротной вене. Из-за этого кровь застаивается в селезёнке, которая постепенно увеличивается (развивается спленомегалия) и больше не может нормально выполнять свою работу. Увеличенная селезёнка начинает улавливать и избыточно разрушать клетки крови, что ведёт к развитию таких состояний, как анемия, тромбоцитопения и лейкопения.
В некоторых случаях также активизируются аутоиммунные процессы, т. е. организм атакует собственные клетки крови, что также способствует снижению их количества и усугубляет симптомы гиперспленизма [1].
Классификация и стадии развития гиперспленизма
Выделяют 2 вида гиперспленизма:
- первичный — возникает без явной причины;
- вторичный — развивается в результате других заболеваний или состояний, которые удалось диагностировать [1].
Осложнения гиперспленизма
Гиперспленизм может вызывать ряд серьёзных осложнений, которые связаны с нарушением нормального функционирования селезёнки. Основные из них:
- Повышенный риск кровотечений — тромбоциты отвечают за свёртывание крови, поэтому их дефицит может привести к повышенной склонности к кровотечениям, из-за чего пациенты могут жаловаться на частое образование синяков, кровоточивость дёсен и длительные носовые кровотечения. Также у них могут возникнуть более серьёзные внутренние кровотечения, опасные для жизни [1].
- Анемия — развивается на фоне разрушения красных кровяных клеток в увеличенной селезёнке. Анемия сопровождается усталостью, слабостью, головокружением и учащённым сердцебиением. В тяжёлых случаях она значительно ухудшает общее состояние и требует медицинского вмешательства [8].
- Утяжеление сердечно-сосудистых заболеваний — увеличение объёма крови в селезёнке и изменение состава циркулирующих иммунных клеток усиливает воспалительные процессы в организме, что в свою очередь приводит к перестройке сердечной ткани и дальнейшему ухудшению работы сердца, особенно при уже существующей кардиологической болезни (например, сердечной недостаточности). Взаимодействие между селезёнкой и сердцем усиливает симптомы сердечной недостаточности: одышку, отёки и усталость, а также играет значительную роль в прогнозе [7].

Сердечная недостаточность
Диагностика гиперспленизма
При подозрении на гиперспленизм пациентам с циррозом печени чаще всего назначают консультацию гастроэнтеролога или хирурга-гепатолога, так как они чаще других сталкиваются с портальной гипертензией — основной причиной гиперспленизма. Тут также стоит отметить, что лечение пациентов с гиперспленизмом не обходится без хирурга-гепатолога, так как основные и наиболее часто применяемые методы лечения гиперспленизма и цирроза печени — хирургические.
При сборе анамнеза (истории болезни) врач уточняет следующие вопросы:
- Как часто у пациента случаются носовые кровотечения или спонтанно появляются синяки (гематомы)?
- Отмечает ли он усталость, слабость и головокружение?
- Диагностировали ли у него заболевания печени, гематологические патологии, фиброз или цирроз ранее?
- Наблюдались ли изменения в лабораторных показателях раньше, а именно изменения уровня лейкоцитов, тромбоцитов и эритроцитов?
- Принимает ли пациент какие-либо препараты, которые могут влиять на работу печени или свёртываемость крови?
В ходе физикального обследования специалист:
- прощупывает область левого подреберья, чтобы уточнить размер селезёнки (увеличена она или нет);
- внимательно осматривает тело пациента: желтушность кожи и склер, отёки ног, асцит (жидкость в брюшной полости), увеличенные вены на животе (голова медузы) — всё это косвенные признаки цирроза печени и портальной гипертензии;
- анализирует кожные проявления: синяки и петехии (точечные кровоизлияния) могут указывать на тромбоцитопению (об этом также может говорить кровоточивость дёсен).
![Расширение сосудов пищевода по типу головы медузы [18] Расширение сосудов пищевода по типу головы медузы [18]](/media/bolezny/gipersplenizm/rasshirenie-sosudov-pishevoda-po-tipu-golovy-meduzy-18_s.jpeg)
Расширение сосудов пищевода по типу головы медузы [18]
Лабораторная диагностика
Основные методы исследования, необходимые при диагностике гиперспленизма:
- клинический анализ крови — помогает выявить уровень эритроцитов, тромбоцитов и лейкоцитов;
- биохимический анализ крови — уточнение уровня билирубина и трансаминаз (АСТ и АЛТ) позволяет оценить состояние печени;
- коагулограмма — определяет способность крови к свёртыванию, что важно для оценки риска кровотечений.
Инструментальная диагностика
Обычно проводят:
- Ультразвуковое исследование (УЗИ) — оно показывает наличие свободной жидкости в брюшной полости, размер селезёнки, воротной и селезёночной вен, а также выявляет признаки цирроза печени [9].
- Мультиспиральную компьютерную томографию (МСКТ) или магнитно-резонансную томографию (МРТ) с контрастированием — эти методы помогают более детально оценить размер и структуру селезёнки и окружающих органов, выявить возможные патологические изменения (например, спленомегалию, тромбоз селезёночной вены или инфаркт селезёнки). Также МСКТ используют, чтобы подтвердить портальную гипертензию [10].
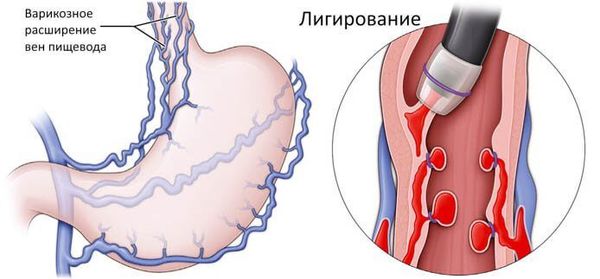
- Эзофагогастродуоденоскопию и колоноскопию — эндоскопия играет важную роль в диагностике и лечении осложнений гиперспленизма, связанных с портальной гипертензией, так как она часто сопровождается расширением варикозных вен пищевода и желудка, что может привести к кровотечениям. Эти методы помогают не только диагностировать варикозное расширение вен, но также своевременно провести лигирование и предотвратить рецидивы кровотечений [11]. Поэтому чаще всего эти обследования назначают, если гиперспленизм вызван портальной гипертензией, однако они также могут сигнализировать о наличии цирроза печени.
Лигирование сосудов пищевода
Дифференциальная диагностика
При отсутствии явных признаков цирроза пациента направляют к гематологу, чтобы он мог исключить сопутствующие гематологические заболевания и уточнить диагноз. К болезням, которые сопровождаются схожим симптомам, относятся:
- апластическая анемия — заболевание, при котором костный мозг не производит достаточное количество клеток крови;
- лейкозы — злокачественные заболевания крови, связанные с аномальным разрастанием лейкоцитов, что влечёт за собой увеличение селезёнки и изменение состава крови;
- идиопатическая тромбоцитопеническая пурпура — аутоиммунная болезнь, при которой иммунная система разрушает тромбоциты, что приводит к повышенному риску кровотечений;
- аутоиммунные гемолитические анемии — патологии, которые сопровождаются разрушением красных кровяных клеток и дальнейшим развитием анемии [12].

Апластическая анемия
Лечение гиперспленизма
Коррекция гиперспленизма направлена на устранение его причин и облегчение симптомов. Метод лечения выбирают в зависимости от индивидуальных особенностей пациента, наличия сопутствующих заболеваний, степени выраженности симптомов и потенциальных осложнений. Кроме того, важную роль играет основное заболевание.
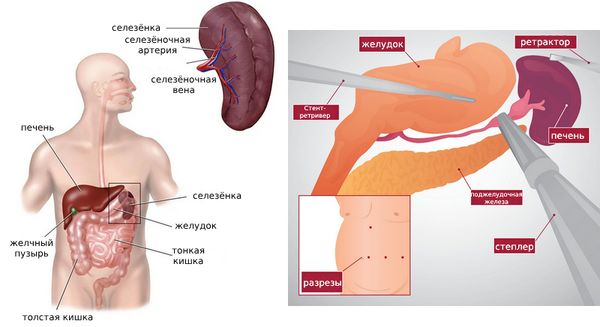
Спленэктомия
При значительном увеличении селезёнки или тяжёлых симптомах гиперспленизма орган удаляют. Это позволяет устранить источник разрушения клеток крови, что может благоприятно отразиться на уровне тромбоцитов и эритроцитов. Операцию выполняют лапароскопически (через небольшие разрезы) или открытым методом (через более крупный разрез).
Спленэктомия
При циррозе печени и портальной гипертензии спленэктомия может привести к ухудшению состояния, увеличивая риск развития осложнений, таких как варикозное расширение вен пищевода или желудка, внутреннее кровотечение, появление и нарастание асцита. В связи с этим при циррозе печени предпочтение отдают другим методам лечения.
Кроме того, спленэктомия имеет ряд нежелательных последствий:
- инфекции — так как селезёнка играет ключевую роль в иммунной защите, её удаление увеличивает риск инфекционных заболеваний, поэтому пациентам рекомендуют вакцинироваться против пневмококков, менингококков и гемофильной инфекции;
- усиленное тромбообразование — без селезёнки тромбоциты не подвергаются нормальному разрушению и постепенно их количество увеличивается, что повышает риск тромбообразования; это может потребовать дополнительного лечения антикоагулянтами (кроверазжижающими препаратами);
- изменения в иммунной системе — в некоторых случаях обостряются аутоиммунные болезни и другие проблемы, связанные с нарушением работы иммунной системы [13][14].
Чтобы избежать этих неприятных последствий, после операции необходимо регулярно делать:
- клинический анализ крови (каждые 3–6 месяцев, при наличии отклонений — по рекомендации врача) — помогает отслеживать уровень тромбоцитов, эритроцитов и лейкоцитов и при необходимости принять меры против развития тромбозов;
- коагулограмму (каждые 6–12 месяцев или по рекомендации врача) — позволяет следить за состоянием системы свёртывания крови и контролировать риск тромбозов;
- УЗИ брюшной полости — помогает оценить состояние внутренних органов, в том числе печени и сосудов, чтобы не допустить развития портальной гипертензии.
Частичная эмболизация селезёночной артерии
В ходе такой манипуляции в селезёночную артерию вводят катетер и с помощью специальных спиралей блокируют часть кровотока к селезёнке. В итоге орган уменьшается, что также облегчает симптомы гиперспленизма и увеличивает количество клеток крови.
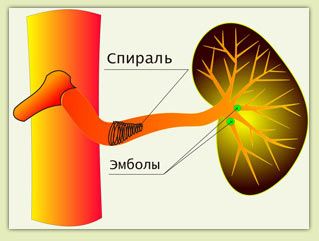
Эмболизация селезёночной артерии
Так как после эмболизации кровоснабжение селезёнки снижается, часть органа некротизируется (отмирает), что может вызывать боль, а в редких случаях — формирование абсцесса [15].
Частичная эмболизация — довольно распространённый способ лечения, иногда к нему прибегают даже во время трансплантации печени у пациентов с выраженным гиперспленизмом, так как иначе повышается риск развития SASS-синдрома (снижение кровотока по печёночной артерии из-за того, что большая часть крови сбрасывается в расширенную селезёночную артерию).
Прогноз после этой процедуры благоприятный, но пациент должен регулярно наблюдаться у врача, чтобы вовремя выявить возможные осложнения, например инфаркт селезёнки, инфекцию или тромбоз. Первый приём врач назначает уже через 7–10 дней после эмболизации. Он оценивает самочувствие пациента на основании симптомов и лабораторных показателей (клинического анализа крови). Если состояние стабильное, следующий осмотр проводят через 3–6 месяцев, тогда же делают ещё один анализ крови и УЗИ.
Однако в случае устойчивого и запущенного гиперспленизма при отсутствии цирроза и портальной гипертензии спленэктомия остаётся более предпочтительным методом лечения, так как она показывает более высокую эффективность, чем эмболизация.
Высокоинтенсивный фокусированный ультразвук (HIFU)
HIFU — это неинвазивный метод лечения, при котором высокоинтенсивные ультразвуковые волны направляются на определённые участки селезёнки, вызывая их сокращение и уменьшение размеров органа. В России этот метод распространён не так широко, как традиционные хирургические методы. В том числе HIFU не доступен по ОМС.
Иногда после процедуры появляется боль в области воздействия и временные изменения в работе соседних органов. Поэтому пациенту рекомендуют некоторое время принимать обезболивающие, а также пройти тщательное обследование [13].
Прогноз. Профилактика
Без надлежащего лечения гиперспленизм может привести к серьёзным осложнениям. Например, при сопутствующем циррозе печени и портальной гипертензии гиперспленизм может усугублять их симптомы, а также увеличивать риск инфекций. У больного может развиться тромбоцитопения, что увеличивает риск кровотечений, и анемия, ухудшающая общее состояние и качество жизни.
При своевременном лечении, соблюдении всех рекомендаций и регулярном медицинском контроле прогноз благоприятный.
Пациентам с декомпенсированным циррозом особенно важно соблюдать все меры по предотвращению осложнений, поскольку это может дать шанс дождаться трансплантации печени — единственного метода лечения цирроза на поздних стадиях.
Профилактика гиперспленизма
В первую очередь важно контролировать и лечить основное заболевание, которое может привести к развитию гиперспленизма, а также исключить факторы риска: злоупотребление алкоголем и вирусные гепатиты [16].
При наличии цирроза необходимо измерять жёсткость печени и селезёнки с помощью ультразвуковой эластометрии, чтобы следить за степенью фиброза и вовремя выявить портальную гипертензию.
Кроме того, ключевую роль в ранней диагностике и предотвращении гиперспленизма играют периодические анализы крови [17].
Список литературы
Lv Y., Lau W. Y., Li Y. et al. Hypersplenism: History and current status (Review) // Experimental and Therapeutic Medicine. — 2016. — № 5. — P. 2377–2382. ссылка
Kurtgoz P., Guney I., Erkus S. A rare cause of hypersplenism; splenic amyloidosis induced by familial Mediterranean fever // International Journal of Clinical Rheumatology. — 2019. — Vol. 14. — P. 264.
Hassany S. M., Helal S. R., ElBarody R. M., Eldin E. N., Thabet M. M., Moussa A. M. Hypersplenism in patients with liver cirrhosis and portal hypertension: predictors, and correlations // Biomedical Journal of Scientific & Technical Research. — 2024. — № 3. — P. 47022–47030.
Божко Е. Н., Хомич Д. А., Сурмач М. Ю., Прокопчик Н. И. Гендерные особенности цирроза печени // Журнал ГрГМУ. — 2013. — № 3 — С. 36–38.
Gemery J. M., Forauer A. R., Silas A. M. et al. Hypersplenism in liver disease and SLE revisited: current evidence supports an active rather than passive process // BMC Hematology. — 2016. — Vol. 16. — P. 3.ссылка
Elmakki E. Hypersplenism: Review article // Journal of Biology, Agriculture and Healthcare. — 2012. — № 10. — P. 89–99.
Hiraiwa H., Okumura T., Murohara T. The cardiosplenic axis: the prognostic role of the spleen in heart failure // Heart Fail Rev. — 2022. — № 6. — P. 2005–2015. ссылка
Marginean C. M., Pirscoveanu D., Popescu M., Docea A. O. et al. Diagnostic approach and pathophysiological mechanisms of anemia in chronic liver disease — An overview // Gastroenterology Insights. — 2023. — № 3. — P. 327–341.
Olson A. P. J., Trappey B., Wagner M. et al. Point-of-care ultrasonography improves the diagnosis of splenomegaly in hospitalized patients // Crit Ultrasound J. — 2015. — № 1. — P. 1–4.ссылка
Denis G., Terriou L., Séné T. et al. Splenomegaly Study (SMS): Which etiologies for unexplained splenomegalies? // Blood. — 2021. — Vol. 138. — P. 2991.
Shah B., Goenka U., Goenka M. K. Endoscopy in management of portal hypertension // Portal Hypertension — Recent Advances. — 2021.
Weinzierl E. P., Arber D. A. The differential diagnosis and bone marrow evaluation of new-onset pancytopenia // Am J Clin Pathol. — 2013. — № 1. — P. 9–29. ссылка
Zhu J., Zhu H., Mei Z. et al. High-intensity focused ultrasound ablation: an effective and safe treatment for secondary hypersplenism // Br J Radiol. — 2014. — № 1043. — P. 20140374. ссылка
Chen H., Wang X., Zhang J. et al. Effect of splenectomy based on inverse probability weighting of the propensity score on Wilson's disease with hypersplenism: A retrospective cohort study // Exp Ther Med. — 2023. — № 5. — P. 220. ссылка
He X. H., Li W. T., Peng W. J. et al. Total embolization of the main splenic artery as a supplemental treatment modality for hypersplenism // World J Gastroenterol. — 2011. — № 24. — P. 2953–2957.ссылка
Ginès P., Krag A., Abraldes J. G., Solà E., Fabrellas N., Kamath P. S. Liver cirrhosis // The Lancet. — 2021. — № 10308. — P. 1359–1376.ссылка
de Franchis R., Bosch J., Garcia-Tsao G., Reiberger T., Ripoll C., Baveno VII Faculty. Baveno VII — Renewing consensus in portal hypertension // J Hepatol. — 2022. — № 4. — P. 959–974.ссылка
Bell D. J. Caput medusae sign — portal hypertension // Radiopaedia. — 2022.

