Определение болезни. Причины заболевания
Цистаденома яичника (Ovarian cystadenoma) — это одна из разновидностей доброкачественных опухолей яичника, которая развивается из эпителиальных клеток оболочки яичника или маточной трубы. Представляет собой жидкостное, иногда многокамерное образование размером от 3 до 15 см, имеющее кистозное строение и окружённое капсулой толщиной 1–2 мм.
![Цистаденома яичника [28] Цистаденома яичника [28]](/media/bolezny/cistadenoma-yaichnika/cistadenoma-yaichnika-28_s.jpeg)
Цистаденома яичника [28]
Скорость роста опухоли очень индивидуальная, её трудно точно отследить из-за того, что женщины проходят ультразвуковое исследование (УЗИ) в разные сроки. В любом случае эта информация не влияет на тактику общепринятого наблюдения за опухолью или принятие решения об операции.
Некоторые цистаденомы могут стать злокачественными, но как часто это происходит, трудно вычислить, потому что большинство опухолей всё же удаляется на этапе доброкачественного образования [1]. Невозможно сказать, сколько из удалённых опухолей стали бы злокачественными, если бы их не удалили.
У женщин репродуктивного возраста (с 15 до 49 лет, согласно ВОЗ) цистаденома является одним из часто встречающихся доброкачественных образований придатков матки [27][29].
Причины развития цистаденомы яичника
Причины возникновения этой опухоли точно не известны.
К факторам, которые повышают риск её развития, относят:
- Возраст после 40 лет.
- Длительное использование гормональной терапии с эстрогенами.
- Табакокурение. В некоторых исследованиях отмечается связь курения с повышенным риском развития цистаденомы яичника [11].
- Раннее менархе (первая менструация).
- Поздняя менопауза.
- Нарушения репродуктивной функции, т. е. бесплодие [26].
Симптомы цистаденомы яичника
Симптомы этой опухоли нерегулярные и неспецифические, т. е. похожи на проявления многих других болезней. Иногда заболевание протекает бессимптомно, поэтому впервые его могут выявить при УЗИ, которое выполняется по другому поводу, или во время операций, связанных с другими причинами.
Жалобы зависят от размера опухоли, обычно они возникают, когда цистаденома большая.
Некоторые типичные жалобы включают:
- Боль или дискомфорт в животе. Они могут быть вызваны растяжением или давлением опухоли на окружающие органы.
- Учащённое мочеиспускание. Возникает, если опухоль давит на мочевой пузырь.
- Проблемы с желудочно-кишечным трактом (тошнота, рвота, запоры). Беспокоят при сдавлении кишки.
- Чувство давления внизу живота.
- Увеличение размеров живота.
- Дисменорея (болезненные менструации).
- Диспареуния (болезненный половой акт).
Редко возникают жалобы на нарушение менструального цикла, ациклические (межменструальные) кровянистые выделения из половых путей и острые боли в животе. В некоторых случаях опухоль ассоциируется с бесплодием.
Многие пациентки могут испытывать общие симптомы: усталость, повышенную или сниженную потливость, приливы, изменения аппетита или веса.
Патогенез цистаденомы яичника
Механизм развития эпителиальных опухолей яичников, включая цистаденому, изучен недостаточно, но есть теория их развития из так называемых инклюзионных кист (кист включения). Согласно этой теории, кисты возникают из-за отшнуровывания (отторжения) покровного эпителия яичников от нижележащего слоя.
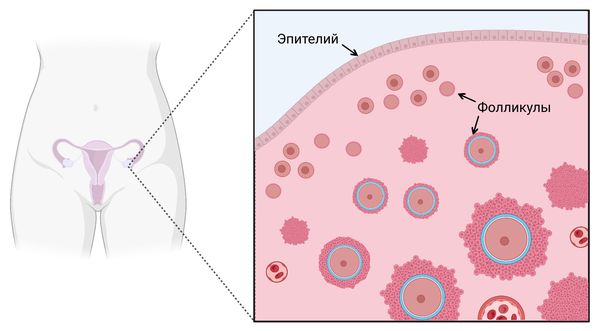
Яичник и расположение его покровного (поверхностного) эпителия
Инклюзионные кисты не считаются нормой, но они могут существовать бессимптомно и не развиваться в цистаденому. Врачи часто видят их на операциях как случайные находки и делают биопсию (берут образцы ткани на исследование), если что-то настораживает.
Например, при операции у одной молодой женщины по поводу параовариальной простой кисты обнаружилось большое количество инклюзионных кист. Они были повсюду: на трубах, на поверхности яичника, на брюшине. Участок с максимально большим количеством этих кист взяли на биопсию. Исследование подтвердило, что это именно инклюзионные кисты.
Дальнейшая тактика включала лишь наблюдение, и этому есть несколько причин. Во-первых, невозможно сказать, переродятся ли кисты в цистаденому или нет. Во-вторых, удалить их все было невозможно, тем более это существенно снизило бы овариальный резерв (предполагаемое количество яйцеклеток в яичниках, которые могут оплодотвориться), а женщина планировала беременность. В таких случаях врач особенно бережно относится к ткани яичника. Наблюдательная тактика была признана и кафедрой гинекологии КемГМУ, куда пациентку направляли на консультацию. Причина возникновения кист у этой пациентки неизвестна.
Клетки покровного эпителия, из которых состоит цистаденома, могут трансформироваться в эпителий маточной трубы или цервикального канала. В первом случае возникает серозный вариант цистаденомы, и содержимое кисты напоминает секрет маточной трубы. Во втором случае развивается муцинозный, или слизистый, вариант цистаденомы, а её содержимое представляет собой слизь, похожую на ту, которая содержится в шейке матки.
Чаще всего эпителий трансформируется на фоне воспалительных и аутоиммунных процессов, причиной которых в подавляющем большинстве является овуляция [13]. В связи с этим может возникнуть вопрос, почему же тогда цистаденомы чаще возникают после 40 лет, когда частота овуляции снижается? К сожалению, ответ на этот вопрос неизвестен. Возможно, предпосылки развития опухоли появляются всё же в репродуктивном возрасте в виде инклюзионных кист, а их перерождение в цистаденому происходит уже в более позднем возрасте. Возможно, активируются какие-то гены трансформации клеток, но не все гены на сегодняшний день известны. Однако всё это лишь предположения.
Цистаденомы яичников могут трансформироваться в пограничные и злокачественные опухоли [13].
Пограничные образования не относятся ни к доброкачественным, ни к злокачественным. От доброкачественных они отличаются склонностью к диссеминации (переносу опухолевых клеток током крови или лимфы), а от злокачественных — отсутствием инвазивного роста, т. е опухолевые массы не прорастают в органы и ткани. В отличие от рака яичников, пограничные опухоли в основном определяются на ранних стадиях.
Классификация и стадии развития цистаденомы яичника
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10), цистаденома яичника относится к доброкачественным новообразованиям яичников — код D27.
Типы цистаденомы яичника:
- серозная — содержит внутри себя прозрачную жидкость;
- серозно-папиллярная (у неё самый высокий риск озлокачествления) — имеет в своей структуре плотные разрастания по поверхности капсулы (сосочки, или папиллы);
- муцинозная — содержит вязкую слизь.
Стадии развития цистаденомы яичника могут описываться с помощью O-RADS (Ovarian-Adnexal Reporting and Data System) — единой системы описания придатков матки на основе картины УЗИ. Она оценивает новообразования придатков матки по шкале от 1 до 5 и позволяет судить о вероятности злокачественного или доброкачественного потенциала опухоли. Категория O-RADS 1 означает почти нулевой риск того, что опухоль злокачественная, а при категории O-RADS 5 такой риск равен или превышает 50 % [20].
В классификации O-RADS учитывается степень васкуляризации опухоли (сосудистый кровоток), количество камер, одностороннее или двустороннее поражение яичников, наличие или отсутствие солидного (плотного) компонента внутри стенки опухоли.
Если опухоль оказалась злокачественной или пограничной, то она стадируется по международной классификации TNM в соответствии с критериями распространённости (есть ли поражённые лимфоузлы и метастазы).
Осложнения цистаденомы яичника
Осложнения этого заболевания могут включать:
- Разрыв опухоли. В некоторых случаях цистаденома яичника может разорваться, что приводит к внутреннему кровотечению и требует немедленной хирургической помощи.
- Перекрут опухоли с нарушением кровоснабжения в питающих сосудах яичника. Это осложнение вызывает симптомы перитонита (воспаления брюшины), ведёт к некрозу (омертвению) опухоли и здоровой ткани яичника и также требует неотложной хирургической помощи.
- Злокачественную трансформацию. Хотя цистаденомы яичника являются доброкачественными опухолями, некоторые из них могут становиться злокачественными (цистаденокарциномами). Такой процесс чаще наблюдается у пациенток старше 50 лет [21][33].
К факторам, которые повышают риск злокачественного перерождения, относят:
- отсутствие беременностей и родов;
- эндометриоидные кисты яичников;
- раннее менархе и поздняя менопауза;
- позднее менархе и ранняя менопауза;
- хроническое воспаление придатков матки.
В то же время выделяются факторы, снижающие риск злокачественной трансформации:
- 4 и более родов;
- удаление матки и/или обеих маточных труб;
- комбинированные оральные контрацептивы [21].
Диагностика цистаденомы яичника
Диагноз основывается на данных:
- анамнеза (истории) жизни и болезни;
- физикального обследования (осмотра, прощупывания и т. д.);
- инструментальных методов (УЗИ, МРТ, КТ и др.);
- гистологического, а в некоторых случаях иммуногистохимического исследования опухолевого материала (иммуногистохимия всегда служит дополнительным методом описания опухоли при неясной или сомнительной гистологической картине).
Физикальное и инструментальное обследование позволяют обнаружить образование, а гистологическое исследование — определить, какое именно это образование, только оно позволяет окончательно и точно установить диагноз «цистаденома».
Сбор жалоб и анамнеза
На приёме врач сначала спрашивает о жалобах. При сборе анамнеза может уточнить дату начала последней менструации, регулярность месячных, их обильность, наличие беременностей в анамнезе, как они заканчивались, планируется ли беременность, какие есть заболевания у пациентки и её близких родственников. Все эти данные помогают врачу определить тактику ведения пациентки [9].
Физикальное обследование
Проводится бимануальное (двуручное) исследование. С его помощью можно выявить образование яичника, его подвижность относительно других органов, болезненность, размеры и консистенцию.

Бимануальное (двуручное) исследование
Обычно при плановом стандартном обследовании также проводится осмотр в зеркалах и берётся мазок на флору и онкоцитологию. Эти манипуляции не помогают диагностировать цистаденому, но позволяют выявить другие проблемы, если они есть, например мазок на онкоцитологию помогает обнаружить предрак или рак шейки матки.
Лабораторная диагностика
- Исследование уровня антигена CA125 и онкомаркера HE4 в крови, чтобы оценить риск рака яичников [5][6][7][8]. Это обязательные, но не специфические тесты, т. е. они не позволяют достоверно отличить цистаденому от рака, но помогают высчитать индекс ROMA (он повышается при серозных злокачественных опухолях яичников) и при необходимости направить пациентку на консультацию к онкологу.
- Исследование ракового эмбрионального антигена (РЭА) и онкомаркера CA19-9 в крови при подозрении на муцинозную цистаденому [10].
Инструментальные исследования
- Ультразвуковое исследование (УЗИ) органов малого таза, брюшной полости, забрюшинного пространства и паховых лимфатических узлов. УЗИ — самый простой и информативный метод диагностики образований яичников, но он не определяет, какое именно это образование.
- Эзофагогастродуоденоскопия (ЭФГДС) и колоноскопия. Показаны всем пациенткам с опухолями яичников, чтобы исключить первичную опухоль в желудочно-кишечном тракте и вторичное метастатическое поражение яичников [7][8].
- МРТ с контрастированием. Назначается при подозрении на злокачественный процесс, чтобы оценить его распространённость.
- Рентгенография и/или КТ органов грудной клетки. Также входит в стандарт предоперационного обследования. Проводится, чтобы уточнить предоперационный диагноз.
- Гистологическое исследование удалённой опухоли или образца опухоли, взятого при биопсии. Это обязательный метод, который определяет, какое именно это образование. Только гистологическое исследование позволяет точно диагностировать цистаденому [14].
Дифференциальная диагностика
В репродуктивном периоде нужно различать функциональные кисты яичников и цистаденому путём наблюдения и контрольного УЗИ через 1–3 месяца. Функциональные кисты могут исчезать самостоятельно в отличие от цистаденом.
Дифференциальная диагностика также проводится с другими опухолями яичника, которые могут по УЗ-критериям напоминать цистаденому, а также с патологическими образованиями маточной трубы, например гидро- и гематосальпинксом (скоплением жидкости и крови в просвете маточной трубы).
Лечение цистаденомы яичника
Основной и единственный метод лечения цистаденомы — хирургический. Консервативного лечения не существует, но иногда возможна наблюдательная тактика.
Наблюдение
Если опухоль простая, её размер менее 5 см, она не увеличивается, не меняет свою структуру, по данным УЗИ, и при этом не повышается уровень онкомаркеров, врач может предложить наблюдение, так как образование может оказаться функциональной кистой, которая со временем исчезнет самостоятельно.
При выборе наблюдательной тактики врач предупреждает пациентку, что есть риск того, что опухоль злокачественная, так как окончательный диагноз можно поставить только по данным гистологического исследования, которое проводится после удаления образования. Если у пациентки нет высоких хирургических рисков, обычно предлагают провести операцию спустя 3 менструальных цикла, если образование не уменьшится.
Если опухоль обнаружилась в постменопаузе, врач будет учитывать пожелания пациентки и хирургические риски. Иногда целесообразно сразу прооперировать.
Хирургическое лечение
Операция по удалению цистаденомы может выполняться через лапароскопический доступ (небольшие проколы в брюшной стенке) или лапаротомический (через разрез брюшной стенки).
В репродуктивном периоде предпочтение отдаётся менее травматичному лапароскопическому доступу, при этом врач старается максимально сохранить ткань яичника.
Если опухоль небольшая и сохранён достаточный объём здоровой ткани, выполняется резекция яичника (удаление кисты с частью яичника) или цистэктомия (вылущивание кисты в пределах её капсулы).
Овариальный резерв снижается при обоих видах операции. Цистэктомия в этом отношении более щадящая, но технически не всегда возможно её провести — только если между капсулой опухоли и здоровой тканью яичника есть слой. При правильном попадании в этот слой кровотечение минимально и хирург не прибегает к обширной коагуляции («прижиганию») для остановки кровотечения, ограничиваясь лишь точечной коагуляцией, а иногда и вовсе обходясь без неё.
Резекция предполагает более агрессивную хирургию. К ней прибегают, когда между капсулой и здоровой тканью яичника нет слоя и технически вылущить кисту невозможно. Тогда хирург удаляет опухоль вместе с частью здоровой ткани яичника. После резекции кровотечение обычно сильнее, и, чтобы его остановить, хирург может либо провести более выраженную коагуляцию, либо ушить яичник.
Все методы удаления цистаденомы так или иначе снижают овариальный резерв, поэтому, если женщина планирует беременность, необходима консультация репродуктолога. Если опухоль небольшая, в некоторых случаях репродуктолог может предложить сначала взять яйцеклетки для криоконсервации, а уже после этого удалить опухоль. Но, как показывает практика, репродуктологи всё же предпочитают, чтобы хирурги сначала удалили опухоль, потому что до операции невозможно полностью исключить то, что опухоль злокачественная.
Реабилитация после операции
При проведении лапароскопии пациентки восстанавливаются быстро: уже спустя три часа им разрешают ходить, есть и пить. Болевой синдром минимален, обычно уже на вторые сутки обезболивание не требуется. Беременность возможна в следующем нормальном цикле.
После лапаротомии восстановление длится дольше. Рана после операции полностью заживает с формированием рубца в течение 5–6 месяцев, поэтому беременность после лапаротомии рекомендуется не раньше чем через 3 месяца. Это связано с нагрузкой на рубец при росте беременной матки.
Если опухоль оказалась пограничной или злокачественной
Если в ходе предоперационного обследования ничто не указывало на злокачественность опухоли, а во время операции обнаруживается диссеминация (распространение) процесса или визуально подозрительная опухоль, поражённый яичник удаляется, проводится тщательная ревизия (осмотр) органов брюшной полости и малого таза, а также первичное стадирование. Ревизия и стадирование нужны, чтобы определить распространённость опухолевого процесса и спланировать дальнейший алгоритм лечения.
Пациенткам с цистаденомой яичника в постменопаузе показана двусторонняя аднексэктомия (удаление обоих яичников) [16]. У молодых женщин с низким риском злокачественного процесса возможно удалить только поражённый яичник, а в здоровом взять биопсию.
Аднексэктомия выполняется с соблюдением принципов абластики (предотвращения рецидива), которые заключаются в следующем:
- Придатки удаляются единым блоком без вскрытия капсулы опухоли, что позволяет исключить разброс раковых клеток по брюшной полости.
- Если операция проводится лапароскопически, придатки сначала помещаются в специальный пакет — эндобаг и только после этого извлекаются из брюшной полости. Такой способ исключает соприкосновение раковых клеток с окружающими тканями.
Если есть возможность, делают срочное гистологическое исследование.
При ревизии:
- Берут жидкость из малого таза и брюшной полости. Если жидкости нет, берутся смывы с брюшины и боковых каналов таза. В дальнейшем проводится цитологическое исследование жидкости или смывов на атипичные клетки. Если их обнаруживают, значит, злокачественный процесс распространился на другие органы.
- Внимательно осматривают всю брюшину и пространство под диафрагмой.
- Делают биопсию любых подозрительных участков с дальнейшим патоморфологическим исследованием этих образцов.
- Если очаги опухоли вне яичников или метастазы не обнаружились, выполняют биопсию случайно выбранных участков брюшины, покрывающей стенки малого таза, прямокишечно-маточного углубления, мочевого пузыря, боковых каналов, а также правого и левого куполов диафрагмы (может быть выполнен соскоб с поверхностей диафрагмы).
- При муцинозных опухолях тщательно осматривают аппендикс, если возникает подозрение на его поражение, аппендикс удаляют [27].
Прогноз. Профилактика
При своевременном выявлении и удалении цистаденомы прогноз благоприятный, пациентка полностью выздоравливает. Если опухоль существует длительное время, она может сдавливать фолликулярный аппарат яичника, иногда с полной атрофией здоровой ткани.
Иногда возникают рецидивы, так как, удаляя опухоль, врач не устраняет причину развития цистаденомы, ведь она точно не известна. Рецидив возможен на том же яичнике после цистэктомии или на противоположном яичнике.
У злокачественных опухолей прогноз может быть менее благоприятным.
Профилактика цистаденомы яичника
Профилактика цистаденомы не разработана, так как неизвестна точная причина её развития. Но в целом женщинам важно внимательно относиться к своему здоровью, регулярно посещать врача-гинеколога и делать УЗИ органов малого таза. Это позволит выявить опухоли на ранних стадиях, вовремя провести лечение и снизить риск осложнений [21][22].
Список литературы
Seidman J. D., Russell P., Kurman R. J. Surface epithelial tumors of the ovary. In: Kurman R. J., Carcangiu M. L., Herrington C. S., Young R. H. WHO Classification of Tumours of Female Reproductive Organs. — 4th еdition. — International Agency for Research on Cancer: Lyon, France, 2014.
Prat J. Staging classification for cancer of the ovary, fallopian tube, and peritoneum // Int J Gynaecol Obstet. — 2014. — Vol. 124, № 2. — Р. 1–5. ссылка
Shih I. M., Kurman R. J. Ovarian tumorigenesis: a proposed model based on morphological and molecular genetic analysis // Am J Pathol. — 2004. — Vol. 164, № 5. — Р. 1511–1518. ссылка
Shih I. M., Kurman R. J. Molecular pathogenesis of ovarian borderline tumors: new insights and old challenges // Clin Cancer Res. — 2005. — Vol. 11, № 20. — Р. 7273–7279. ссылка
Ayhan A., Akarin R., Develioglu O. et al. Borderline epithelial ovarian tumors // Aust N Z J Obstet Gynecol. — 1991. — Vol. 31, № 2. — Р. 174–176. ссылка
Губина О. В. Особенности клинического течения и лечения пограничных опухолей яичников: автореф. дис. … канд. мед. наук: 14.00.14. — М., 1995. — 19 с.
Ledermann J. A., Raja F. A., Fotopoulou C. et al. Newly Diagnosed and Relapsed Epithelial Ovarian Carcinoma: ESMO Clinical Practice Guidelines // Ann Oncol. — 2013. — Vol. 24 (Suppl 6). — P. vi24–vi32.ссылка
Давыдова И. Ю., Карселадзе А. И., Кузнецов В. В. и др. Практические рекомендации по лекарственному лечению пограничных опухолей яичников // Злокачественные опухоли: практические рекомендации RUSSCO. — 2018. — Т. 8. — С. 171–177.
Ebell M. H., Culp M. B., Radke T. J. A systematic review of symptoms for the diagnosis of ovarian cancer // Am J Prev Med. — 2016. — Vol. 50, № 3. — Р. 384–394. ссылка
Santotoribio J. D., Garcia de la Torre A., Cañavate-Solano C. et al. Cancer antigens 19.9 and 125 as tumor markers in patients with mucinous ovarian tumors // Eur J Gynaecol Oncol. — 2016. — Vol. 37, № 1. — Р. 26–29.ссылка
Goodman M. T., Tung K.-H. Active and passive tobacco smoking and the risk of borderline and invasive ovarian cancer (United States) // Cancer Causes Control. — 2003. — Vol. 14, № 6. — Р. 569–577.ссылка
Sankaranarayanan R. Screening for cancer in low- and middle-income countries // Ann Glob Health. — 2014. — Vol. 80, № 5. — Р. 412–417. ссылка
Ассоциация онкологов России. Российское общество клинической онкологии. Российское общество специалистов по профилактике и лечению опухолей репродуктивной системы. Пограничные опухоли яичников: клинические рекомендации. — 2020.
Stuart G., Kitchener H., Bacon M. et al. 2010 Gynecologic Cancer InterGroup (GCIG) Consensus Statement on clinical trials in ovarian cancer // Int J Gynecol Cancer. — 2011. — Vol. 21, № 4. — Р. 750–755.ссылка
Trimbos J. B., Parmar M., Vergote I. et al. International collaborative ovarian neoplasm trial 1 and adjuvant chemotherapy in ovarian neoplasm trial: two parallel randomized 30 phase III trials of adjuvant chemotherapy in patients with early-stage ovarian carcinoma // J Natl Cancer Inst. — 2003. — Vol. 95, № 2. — Р. 105–112.ссылка
Новикова Е. Г., Баталова Г. Ю. Пограничные опухоли яичников. — М.: Медицинское информационное агентство, 2007. — 152 с.
Trillsch F. Mahner S., Ruetzel J. D. et al. Clinical management of borderline ovarian tumors // Expert Rev Anticancer Ther. — 2010. — Vol. 10, № 7. — Р. 1115–1124. ссылка
Новикова Е. Г., Шевчук А. С., Завалишина Л. Э. Некоторые аспекты органосохраняющего лечения пограничных опухолей яичников // Российский онкологический журнал. — 2010. — Т. 4. — С. 15–20.
Strauss III J. F., Barbieri R. Yen & Jaffe's Reproductive Endocrinology: Physiology, Pathophysiology, and Clinical Management (Expert Consult — Online and Print). — 7th edition. — 960 p.
Knipe H. Ovarian-Adnexal Reporting and Data System Magnetic Resonance Imaging (O-RADS MRI) // Radiopaedia. — 2024.
Stewart B. W., Wild С. Р. World cancer report. — Lyon: IARC, 2014. — 916 p.
Kurman R. J., Blaustein A. Pathology of the Female Genital Tract. — 6th edition. — Springer, 2011.
Clark-Pearson D., Soper J. Gynecological Cancer Management. Identification, diagnosis and treatment. — Wiley-Blackwell, 2010. — 196 p.
Fagotti A., Perelli F., Pedone L., Scambia G. Current Recommendations for Minimally Invasive Surgical Staging in Ovarian Cancer // Curr Treat Options Oncol. — 2016. — Vol. 17, № 1. — Р. 3.ссылка
Limaiem F., Lekkala M. R., Mlika M. Ovarian Cystadenoma // StatPearls Publishing. — 2024. ссылка
Гинекология: национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского, И. Б. Манухина. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2022. — 1008 с.
Диагностика и лечение доброкачественных новообразований яичников с позиции профилактики рака: письмо Минздрава РФ от 4 декабря 2018 г. № 15-4/10/2-7838.
What is a cystadenoma? // inviTRA. [Электронный ресурс]. Дата обращения: 13.08.2024.
Всемирная организация здравоохранения. Женщины и здоровье. — 2018.

