Определение болезни. Причины заболевания
Нервная булимия (НБ) — это расстройство пищевого поведения, характеризующееся чрезмерным влиянием образа собственного тела на самооценку с последующим появлением чувства недостаточности и неполноценности. Заболевание характеризуется наличием эпизодов неконтролируемого переедания, во время которого человек принимает массу разнообразных продуктов с полным ощущением невозможности остановиться, чередующихся с эпизодами "очистки", когда пациент вызывает рвоту и применяет другие способы физического "очищения" организма от пищи, соблюдает диетические ограничения, поддерживает высокую физическую активность.[6][10][15]

Поведение, характерное для больного булимией
Расстройства пищевого поведения (РПП), в том числе и НБ, относятся к самым распространённым хроническим заболеваниям среди молодежи. Частота встречаемости их среди молодых женщин доходит до 1,5%. РПП являются угрожающими жизни состояниями, а также представляют большую проблему в области общественного здравоохранения из-за их потенциально долгосрочных последствий для общего и репродуктивного здоровья.[14]
Под наибольшим риском находится возрастная группа от 9 до 22 лет. В некоторых странах распространённость среди женщин доходит до 4%. Распространённость атипичной формы НБ составляет от 14% до 22% среди взрослого населения.[8]
Факторы риска
Данное расстройство можно отнести к полиэтиологическим (развивающимся по разным причинам), мультифакториальным заболеваниям. Считается, что целый комплекс факторов способствует развитию НБ. Триггерами («спусковыми механизмами») являются молодой возраст, сексуальное насилие в анамнезе (т. е. оставшееся в памяти), повышенная тревожность, нестабильная самооценка, аффективная лабильность (резкие перепады настроения), алекситимия (затруднение в выражении эмоций на словах), повышенная озабоченность своим лишним весом как среди самих пациентов, так и среди их окружения.[7][13][14]
Отличие от анорексии
В отличие от больных нервной анорексией, у пациентов с булимией вес обычно в пределах нормы или больше. Для анорексии характерно постоянное поведение, направленное на то, чтобы похудеть, а при булимии наблюдаются чередующиеся эпизоды неконтролируемого переедания с физическим "очищением" организма от пищи, соблюдением диет и высокой физической активностью.
Симптомы булимии
Клиническая картина заболевания
Как уже было упомянуто ранее, булимия характеризуется альтернирующими (поочерёдными) эпизодами переедания и «очистки» — неадаптивного компенсаторного поведения в ответ на переедание. Согласно диагностическим руководствам и клиническим описаниям у больных с НБ эпизоду переедания предшествует навязчивое, неутомимое чувство голода и стремление к приёму пищи, которое сопровождается чувством потери контроля и страхом. Из-за чего больные употребляют за ограниченный промежуток времени гораздо бо́льший объём пищи по сравнению с физиологическими потребностями организма в конкретных условиях. Рацион во время эпизода переедания варьируется, но, как правило, включает в себя большое количество быстрых углеводов, высококалорийных продуктов, богатых на пищевые примеси и добавки. Зачастую данный этап характеризуется быстрым потреблением продуктов питания, пока индивид не почувствует себя некомфортно или даже плохо.[9][10][16]
Что происходит во время приступа булимии
Эпизоды переедания наполнены массой хаотичных, как правило, болезненных эмоций. Сами пациенты описывают своё состояние перед инцидентом как депрессивное вследствие подавленного настроения, стресса или сильного голода после диетического ограничения. Они стараются держать себя под контролем и говорить себе, что им не следует потреблять так много пищи, при этом усиливая уровни беспокойства. Во время переедания обычно возникает чувство отсутствия контроля и увеличение самокритики, а также неспособности объяснить своё поведение. После переедания многие люди испытывают стыд, чувство вины, самоуничижения и сожаления.[16]
Формы компенсации переедания
Люди с избытком веса страдают и обычно считают, что им придётся компенсировать эпизод переедания, поэтому они очищают организм от того, что они потребляют, вызывая рвоту или пользуясь другими способами избавления от лишних калорий. При этом больные не признают, что большинство калорий, потребляемых во время переедания, остаются в организме и не исчезают после «очистки». Однако ритуал рвоты способствует обретению мнимого контроля, облегчению от физического дискомфорта, а также снижению страха, связанного с прибавлением веса. Другие виды «очистки» включают злоупотребление слабительными и диуретиками, а также чрезмерные физические нагрузки и голодание.[14][16]
Что выдаёт человека, страдающего булимией
Для людей с НБ характерны специфические ритуалы, которыми окружён акт приёма пищи. Во время еды они могут пить большое количество жидкости, принимать очень маленькие порции, соблюдать специфические диеты (исключать определённые продукты), разрезать пищу на крошечные кусочки или чрезмерно пережёвывать её в полости рта.
Пациенты, страдающие НБ, как правило, сохраняют здоровую рефлексию насчёт своего состояния и пищевого поведения, потому стараются скрыть этот факт от родных и друзей. Больные могут избегать приёма пищи с другими людьми или совершать частые походы в уборную во время или после еды. Возможно повышенное желание уединения в ванной комнате с включенной водой, чтобы скрыть звук рвоты. Пациенты с НБ также могут пойти на неожиданные прогулки ночью после еды или пойти на кухню после того, как все остальные будут в постели. Нередко больные жуют мяту или жевательную резинку, чтобы скрыть запах рвоты при дыхании. Они могут также носить мешковатую одежду, чтобы скрыть размер их тела или отдельных его частей.[8][16]
Патогенез булимии
Дисгармоничность аффективной сферы, особенности личностного профиля, сопутствующие нарушения нейроэндокринной регуляции, по-видимому, играют ключевую роль в развитии и поддержании НБ. Это находит своё подтверждение в работах многих авторов.
Направление изучения личностных особенностей осуществлялось в двух плоскостях:
- выявление коморбидности (одновременного протекания нескольких заболеваний) между сопутствующими расстройствами;
- непосредственно личностные характеристики больных, страдающих РПП, в частности НБ.
ПСИХОЛОГИЧЕСКИЕ ФАКТОРЫ
Данные исследований по второму направлению показывают то, что у пациентов с НБ были самые высокие показатели пограничных личностных расстройств и сопутствующей психопатологии. Исследования, ориентированные на личностные характеристики женщин с НБ, выявили некоторые особенности: импульсивность, повышенная тревожность, дезорганизованность и аффективная лабильность. Интересные результаты исследования были продемонстрированы среди подростков, страдающих РПП[2][19]:
- Личностные характеристики были изучены с применением опросника Миллона (MCMI-II). Результаты исследования показали, что различия, найденные между нервной анорексией (НА) и НБ, основаны на разнице в стиле адаптации (активно-пассивная полярность). У пациентов с НА более подчинённый (зависимый), эгоистичный (нарциссический) и конформный (компульсивный) профиль. Все они были концептуализированы Милоном как пассивные типы личности в отношении адаптации. Напротив, в случае пациентов с НБ были найдены более высокие показатели по следующим профилям: протестные (антисоциальные), эруптивные (садистские), оппозиционные (пассивно-агрессивные), интропунитивные (саморазрушительные) и пограничные. Помимо саморазрушительного типа, остальные профили имеют тенденцию использовать активную адаптацию, взаимодействуя с окружающим пространством.
- Удалось обнаружить более высокую частоту личностных расстройств кластера A и C (шизоидный и избегающий) у группы с НА в отличие от пациентов с НБ, у которых увеличена частота встречаемости расстройств кластера B с преобладанием пограничных личностных расстройств.
Продольные исследования сообщают, что оценка профилей личности (активный /пассивный) при НА и НБ может помочь с выбором наиболее эффективных методов лечения, чтобы регулировать балансы полярностей. Учитывая данные результаты, больные с НА должны модифицировать свои пассивные реакции при взаимодействии с окружающей средой на более активные поведенческие стратегии, в то время как лечение пациентов НБ должно быть сосредоточено на более пассивных адаптационных стратегиях.[2]
Эмоциональная регуляция играет важную роль в теоретической модели развития и поддержания НБ, чему в подтверждение находится ряд эмпирических доказательств. Эмоциональное регулирование (ЭР) можно определить как способность, с помощью которой мы можем идентифицировать и модулировать опыт и выражение эмоций. Некоторые из стратегий, используемых для регулирования эмоций, являются адаптивными (переоценка, решение проблем и принятие), тогда как другие неадекватны (подавление, избегание и вытеснение). Чтобы регулировать эмоции удовлетворительно, люди должны сначала знать, понимать и принимать их. Уметь как снижать, так и модулировать аффективные состояния и адаптивные стратегии, в соответствии с ситуацией и преследуемой целью. [18][19][22]
Как НА так и НБ характеризуются повышенной негативной эмоциональностью и трудностью в регуляции, в сравнении с контрольной группой. Так же в группах с РПП наблюдается высокий уровень депрессивной симптоматики и тревожных расстройств. Что примечательно, в долгосрочных исследованиях показано, что трудности в регуляции после восстановления пищевого поведения улучшаются с переменным успехом, предполагая, что эти дефициты могут сохраниться даже после перенесённых расстройств. Более того, исследования не установили последовательные различия в локальной или общей эмоциональной дисрегуляции между диагностическими группами с НА и НБ, подчеркивая потенциальную трансдиагностическую природу аффективных расстройств.
Важно также отметить, что алекситимия (неспособность правильно идентифицировать и описать эмоции) более распространена среди пациентов с НБ, по сравнению со здоровым контингентом, и она так же предполагается в качестве трансдиагностического фактора при РПП. В общих чертах и в упомянутых аспектах ранее больные с НБ склонны избегать эмоций и участвовать в избегающем, вытесняющем поведении.
Эпизоды компульсивного переедания предположительно связаны с трудностями в управлении импульсивностью, которая усиливается в контексте как положительных, так и отрицательных эмоциональных состояний. Периоду переедания часто предшествует негативное настроение, а эпизоды «очистки» ассоциируются у больных с чувством обретения мнимого контроля над эмоциональной катастрофой, достигаемого посредством деструктивного, неадаптивного поведения. На основании чего эмоциональная дисрегуляция должна рассматриваться как трансдиагностический фактор риска для развития и поддержания РПП, в частности НБ.[18][21][23]
Одной из предположительных причин булимии может являться изменения баланса между системой вознаграждения и торможения. Согласно теории привязанности раннее взаимодействие с опекуном влияет на способность регулировать эмоции у взрослых в межличностных взаимоотношениях. Может ли небезопасная привязанность способствовать развитию симптомов РПП посредством изменений в системе вознаграждения и торможения? Согласно теории личности Грея (1970), подход к поощряющим стимулам и избегание аверсивных (наказывающих) регулируются двумя разными системами:
- поведенческой системой активации (ПСА), отражающую чувствительность к вознаграждениям;
- поведенческой системой ингибирования, связанной с чувствительностью к наказанию (СИ).
Хотя сообщается, что все люди, страдающие от РПП испытывают более высокую чувствительность к наказанию по сравнению со здоровым контингентом, в группе с НА этот показатель все жё ниже по сравнению с пациентами, страдающими НБ. Возможно, сверхчувствительность мотивационной системы, а именно чувствительность к наказанию может быть компенсирована посредством перфекционизма, прибегания к жёстким когнитивным стилям поведения, которые могли бы помочь уменьшить негативные чувства после воздействия на социальные стимулы. Исследования доказывают, что тревожный стиль привязанности может способствовать формированию чувствительности в отношении к наказанию, критике и социальному отторжению, там самым участвуя в развитии и поддержании НБ.[22][23]
Очевидно, что эмоциональные и когнитивные феномены, сопровождающие РПП, в частности НБ, развиваются и поддерживаются на фоне биологических нарушений в широком диапазоне от аномалий электролитов до нарушения нейроэндокринной функции.
БИОЛОГИЧЕСКИЙ ФАКТОРЫ
Известно, что нарушения пищевого поведения связаны с многочисленными биологическими нарушениями. Гипотеза, что причина напрямую сопряжена с эффектом, претерпевает трудности. Например, гиперкортизолизм (эндокринное заболевание) часто наблюдается при НА и является известным следствием голодания любой этиологии. Гипокалиемия (снижение концентрации в крови ионов калия), обычно наблюдаемая при НБ, легко объясняется потерей электролитов вследствие неоднократной рвоты.
Не все физиологические показатели легко объясняются таким образом. Например, аменорея, которая является диагностическим критерием НА, согласно МКБ-10 довольно часто предшествует значительной потере массы тела и не всегда восстанавливается после наборы веса.[20]
Знание нейроэндокринной функции важно в понимании альтернирующих симптомов НБ. Многочисленные исследования показали важность гипоталамических пептидов, таких как нейропептид Y и галанин, для регуляции аппетита на животных моделях. Но их роль в регулировании аппетита человека гораздо менее понятна, в частности из-за трудности при периферическом измерении нейроактивных веществ. Хорошо известно, что повреждение вентромедиального гипоталамуса может стать причиной неутолимого голода и потребления огромных количеств пищи.[20]
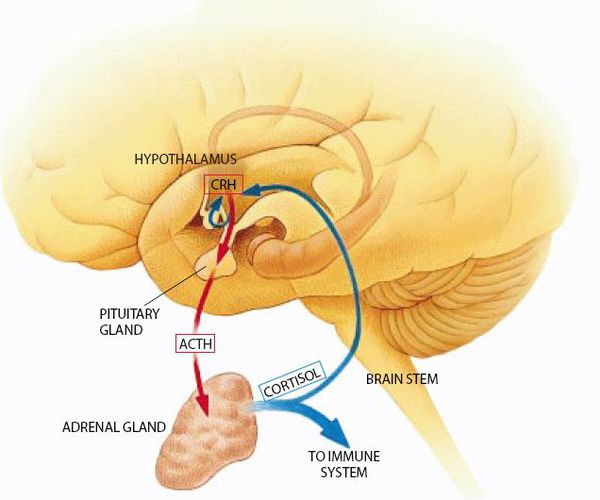
Нейроэндокринная система
РПП сопровождаются изменениями в эндогенных опиоидах, таких как 3-эндорфин и динорфин, связанных с изменением питания и настроения. Нервная булимия ассоциирована с аномалиями ряда известных или предполагаемых модуляторов аппетита, в том числе 3-эндорфина и пептида YY. Исследования показывают снижение уровня С-гидроксииндолуксусной кислоты, метаболитов серотонина. У булимиков с тяжёлыми симптомами не может быть определено, являются ли эти аномалии первичными или вторичными по отношению к метаболическим и пищевым аномалиям, сопровождающим НБ.[8][20]
Роль оси гипоталамо-гипофизарно-надпочечниковой системы (ГГНС) в неупорядоченном питании была оценена в многочисленных исследованиях. Установленно, что женщины с НБ не показали изменений в суточном образовании кортизола и секреции гормона роста, а это означает, что 24-часовая секреция кортизола не отличается от таковой в группе контроля. Однако выявлен неадекватный метаболизм кортизола (стрессового гормона, ведущего к набору жира и разрушению мышц) у этой группы пациентов. В эксперименте с индуцированным стрессом снижена способность ингибировать дексаметазон, что может объяснить наличие повешенной тревожности и аффективной лабильности. Интересно, что у пациентов с булимией не обнаружено значительного снижения адренокортикотропного гормона в ответ на введение кортиколиберина, хотя значительно подтверждён притупленный ответ кортикотропин-рилизинг-гормон при депрессии. Можно предположить, что частая коморбидность НБ и депрессии, связана с нарушением в оси ГГНС. Кроме того, большое потребление пищи и/или рвота также может являться потенциальным механизмом развития аномалии оси ГГНС.
Другие нейроэндокринные аномалии были зафиксированы в гонадной системе — аменорея (отсутствие менструации на протяжении нескольких циклов), олигоменорея (менструация раз в 40 дней). Было установлено, что уровни базального пролактина являются низкими. Причём дневной пролактин в норме — происходит снижение ночного пролактина.
Была проведена оценка роли высвобождения инсулина, чтобы понять, приводят ли изменения к инициированию или продолжению эпизодов переедания. В полученных результатах не обнаружена разница между булимиками и контрольной группой в глюкозе, инсулине к приемлемым пищевым сигналам. Однако «очищение» тестовой еды привело к резкому сокращению уровня глюкозы и инсулина. Данный феномен не наблюдался после следующего приёма тестовой еды без «очистки». Можно предположить, что связанная с «очищением» гипогликемия способствует следующему эпизоду переедания.
Среди тучных людей с НБ, которые не прибегают к физическим чисткам, никаких аномалий в глюкозе и инсулине не было обнаружено по сравнению с группой контроля. Было установлено, что во время абстиненции (воздержания) от булимического поведения скорость метаболизма у таких пациентов заметно снижается, тогда как эпизоды переедания и очистки ускоряют метаболизм. Это согласуется с тем, что уровень тиреоидных гормонов во время воздержания от булимического поведения снизился, а уровень тиреотропина повысился. Однако в одном исследовании не было обнаружено различий в скорости метаболизма или функции щитовидной железы между женщинами с нервной булимией и нормальным весом. У пациентов, которые не прибегают к физическому «очищению», исследования не обнаружили различий в скорости метаболизма по сравнению с контрольной группой. Это может говорить о том, что аномалии в скорости метаболизма и функции щитовидной железы, наблюдаемые при НБ, вызваны эпизодами «очистки» и/или диетического ограничения, а не были первичными или индуцированными по отношению к физической «очистке» как таковой.[8][17][20]
Было установлено, что объём желудка у пациентов НБ превышал такой объём у людей в группе контроля, а так же присутствовало раннее опорожнение желудочного содержимого. Следовательно, необходимы большие объёмы пищи для раздражения рецепторов и адекватной эфферентной иннервации к гипоталамусу, чтобы ощутить чувство насыщения.
Сообщалось о сходных результатах у женщин с ожирением. Выделение холецистокинина, предполагаемого гормона сытости, вырабатываемого в двенадцатиперстной кишке, снижено у субъектов с булимией как периферически, так и централизовано. Это снижение холецистокинина может быть вызвано отсроченным опорожнением желудка. Таким образом увеличение желудочных объёмов, замедленного желудочного опорожнения и снижение холецистокина может способствовать образованию положительной обратной связи в образовании замкнутого патогенетического круга, закрепляющего эпизоды переедания.[8][20]
Классификация и стадии развития булимии
В международной классификации болезней (10 пересмотр) РПП относятся к рубрике F50-F50.9 (поведенческие синдромы, связанные с физиологическими нарушениями и физическими факторами).
Формы переедания (булимии)
Нервная булимия (F 50.2) определяется при соблюдении всех критериев диагностики:
«Синдром, характеризующийся повторными приступами переедания и выраженным беспокойством по поводу контроля за массой тела. Это приводит к выработке стиля переедания, сопровождаемого вызовом рвоты и использованием слабительных средств. Это расстройство имеет много общего с нервной анорексией, включая сверх озабоченность свой фигурой и массой тела. Повторные рвоты чреваты нарушениями электролитного баланса и соматическими осложнениями. Часто (но не всегда) в анамнезе пациента отмечается ранее имевший место эпизод нервной анорексии с колебаниями его давности от нескольких месяцев до нескольких лет».[15]
Атипичная нервная булимия (F50.3). Исследователям, которые изучают атипичные формы нервной булимии, а именно с нормальным или повышенным весом, рекомендуется самостоятельно принимать решение количестве и типе необходимых критериев.
Эта категория относится к разделу, в котором симптомы, характерные для РПП, вызывают клинически значимое расстройство или ухудшение в социальных, профессиональных или других важных областях, однако пациенты не полностью отвечают критериям для любого из диагностических классов расстройств кормления и питания. Помимо этого, указанная категория РПП используется в ситуациях, когда клиницист решает сообщить конкретную причину, по которой данный клинический случай не соответствует всем критериям для любого из конкретных диагностических классов РПП.
Так же стоит отметить, что тяжесть и социальный ущерб клинических проявлений атипичной нервной булимии соизмеримы с типичной формой, а распространённость атипичных форм РПП превышает количество случаев типичных РПП вместе взятых.[11]
Стадии патологии
В Диагностическом и статистическом руководстве по психическим расстройствам 5-го издания (DSM-5) стадии булимии выделяются в зависимости от частоты эпизодов компенсаторного поведения, например рвотного рефлекса или других методов очистки:
- лёгкая, или начальная стадия (1-3 эпизода в неделю);
- средняя (4-7 эпизодов в неделю);
- тяжёлая (8-13 эпизодов в неделю);
- экстремальная (14 и более эпизодов в неделю) [26].
Острую и хроническую стадии булимии не выделяют, так как булимия — это и есть хроническое пищевое расстройство с приступами минимум два раза в неделю в течение трёх месяцев.
Осложнения булимии
Медицинские соматические осложнения, вызванные НБ носят самый разнообразный характер.
Кожные проявления
Кожные проявления самоиндуцированной рвоты являются либо отражением голода, либо последствием индуцированной рвоты. Пациенты с достаточно низким индексом массы тела могут демонстрировать дерматологические проявления голодания, включая алопецию, ксероз, гипертрихоз, расслоение и хрупкость ногтевой пластины. Эти изменения наиболее очевидны, когда индекс массы тела (ИМТ) падает ниже 16. Пациенты, которые вызывают рвоту, часто делают это механически, вставляя пальцы в ротовую полость. Во время введение руки в полость рта происходит постепенная травматизация и образование ссадин на тыльной стороне кисти. Этот характерный симптом называется «Знак Рассела». [12][13]
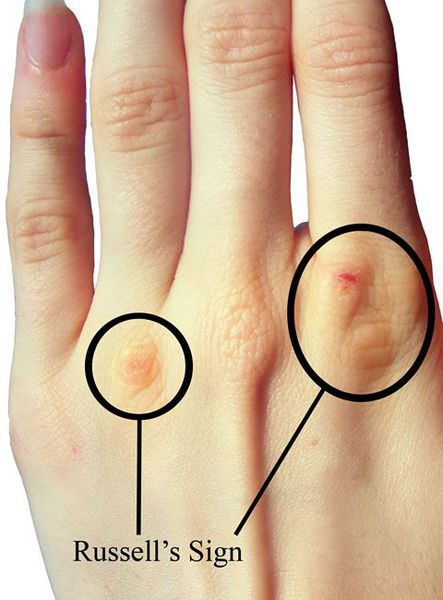
Повреждение кисти при булимии (знак Рассела)
Отоларингологические и офтальмологические последствия
Самоиндуцированная рвота может привести к субконъюнктивальному кровоизлиянию или повторяющимся носовым кровотечениям. Субконъюнктивальное кровоизлияние проявляется наличием красных пятен на склере (наружной защитной оболочке глаз).
Стоматологические последствия[12]
Стоматолог пациента может быть первым, кто увидит признаки самоиндуцированной рвоты. Аномалии в ротовой полости включают в себя эрозию зубов, уменьшение скорости слюноотделения, гиперчувствительность зубов, зубной кариес, болезнь пародонта и ксеростомию (сухость во рту). Стоматологические эрозии обычно возникают на языковой поверхности верхнечелюстных зубов. Хотя зубы нижней челюсти также могут быть затронуты (они, как полагают, несколько защищены от воздействия желудочной кислоты, языком). Эрозии могут проявляться уже через шесть месяцев после начала регулярной самоиндуцированной рвоты. Гингивит (заболевание дёсен) и периодонтальная болезнь могут быть результатом многократного воздействия желудочного сока. Ксеростомия встречается у пациентов с самоиндуцированной рвотой (предполагается, что это связано с уменьшением слюноотделения).
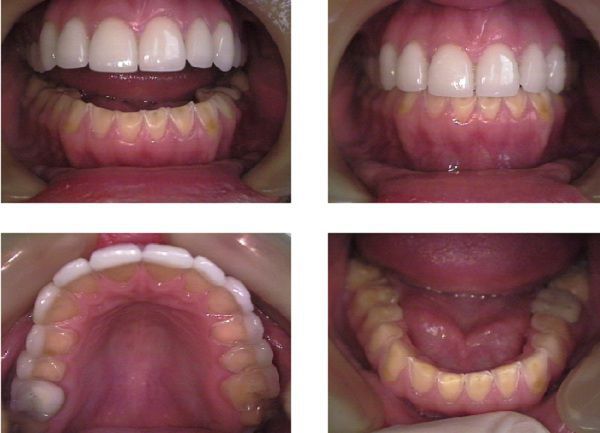
Эрозия эмали зубов нижней челюсти при булимии
Гастроэнтерологические последствия
Пациенты, которые вызывают рвоту, обычно жалуются на симптомы, связанные с гастроэзофагеальным рефлюксом (обратным продвижением содержимого желудка) и дисфагиями (затруднениями при глотании). Эти жалобы обычно подразумевают аномалии пищевода. При повторяющейся рвоте эпителий пищевода страдает постоянным раздражением кислым содержимым желудка, и происходит образование микротравм. Вследствие этого могут развиться эзофагит, эрозия пищевода и язвы, Пищевод Барретта и кровотечения. Пищевод Барретта — известный фактор риска развития карциномы (рака) пищевода. Самое тяжёлое, хотя очень редко встречающееся, осложнение вследствие самоиндуцированной рвоты — синдром Бурхова (разрыв пищевода). В целом, несмотря на потенциальную частоту жалоб, у этих пациентов эндоскопическая оценка обычно в пределах нормы или с признаками эзофагита (воспаления пищевода).
Прочие осложнения
Повторные эпизоды рвоты могут привести к обезвоживанию, нарушению электролитного баланса с последующей активации ренин-ангиотензин-альдостероновой системы, увеличению синтеза стероидных гормонов. Это может привести к метаболическому алкалозу (увеличению pH крови) и низким показателям калия в периферической крови.
Обезвоживание в результате повторных эпизодов рвоты может стать причиной тахикардии, гипотонии и ортостаза. Полученная гипокалиемия может привести к удлинению интервала QT, оказывать аритмогенное действие (аритмия). Некоторые препараты, используемые для вызывания рвоты, имеют кардиотоксическое действие. Например, Ipecac имеет длительный период полувыведения и, следовательно, может накапливаться до токсического уровня при регулярном приёме. Токсический эффект осуществляется повреждением сердечных миоцитов, что может привести к тяжёлой застойной сердечной недостаточности, желудочковым аритмиям и являться причиной внезапной сердечной смерти.[12][13][14]
Система репродукции
Хотя это не является прямым результатом самоиндуцированной рвоты или переедания, стоит упомянуть, что показатели репродуктивного здоровья заметно снижены. НБ может приводить к таким последствиям, как изменение менструальной функции, бесплодие, осложнения беременности в виде гестационного диабета, гипотрофии новорождённых.[14]
Диагностика булимии
Когда стоит обратиться к врачу. Обратиться к доктору следует при появлении следующих признаков (диагностические критерии булимии согласно МКБ-10):
1. Наличие повторяющихся эпизодов переедания (минимум два раза в неделю в течение трёх месяцев), во время которых пациент за короткий промежуток времени съедает большое количество пищи.
2. Присутствует перманентная озабоченность своим рационом, огромное желание или непреодолимое стремление есть.
3. Пациент стремиться компенсировать эффект излишней массы тела от приёма пищи с помощью приведённых ниже приёмов:
- самоиндуцированная рвота;
- произвольное употребление слабительных средств;
- альтернирующие периоды экстремального диетического ограничения, вплоть до полного лишения себя пищи;
- применение лекарственных препаратов, таких как снижающих аппетит, лекарственных средств на основе тиреоидных гормонов или с диуретическим действием;
- при сопутствующем сахарном диабете пациенты могут нарушать порядок инсулиновой терапии.
Согласно DSM-5: Feeding and Eating Disorders 307.51 (F50.2), к критериям диагностики Bulimia Nervosa относятся:
1. Периодические эпизоды переедания («пищевых запоев»). Эпизоду переедания характерны два следующих критерия:
- приём пищи в определённый период времени (например, в течение двух часов), количество которой явно больше, чем тот объём пищи, который съедает большинство людей за аналогичный промежуток времени при таких же обстоятельствах;
- чувство отсутствия контроля над принятием пищи во время эпизода.
2. Периодическое несоответствующее компенсаторное поведение для предотвращения увеличения веса (самоиндуцированная рвота; неправильное использование слабительных средств, диуретиков или других лекарств; голодание; или чрезмерная физическая активность).
3. Эпизоды переедания и эпизоды несоответствующего компенсаторного поведения происходят, в среднем, минимум один раз неделю в течение трёх месяцев.
4.Чрезмерное влияние на самооценку веса и образа собственного тела.
5. Расстройство наблюдается не только во время эпизодов нервной анорексии.
При частичной ремиссии: ранее было отмечено наличие всех критериев для НБ, однако в течение длительного периода времени выполняются не все критерии.
При полной ремиссии: ранее было отмечено наличие всех критериев для НБ, однако в течение длительного периода времени ни один из критериев не выполняется.
Беседы с пациентами
На приёме врач может задать вопросы:
- Как давно вы беспокоитесь о своем весе?
- Часто ли думаете о еде?
- Вызывали ли когда-нибудь рвоту после переедания?
- Принимали ли лекарства для снижения веса?
- Как часто занимаетесь спортом?
- Есть ли у вас какие-либо соматические симптомы (например, нарушение сердцебиения или боли в животе)?
- Страдают ли члены вашей семьи расстройствами пищевого поведения или другими психическими расстройствами? [28]
Сдача анализов и обследования
При булимии доктор может порекомендовать:
Лечение булимии
Немедикаментозное лечение
План того, как лечить булимию, должен предполагать междисциплинарный подход. Расстройство может привести не только к психопатологическим последствиям, но и к функциональным, и органическим нарушениям соматического здоровья. Поэтому пациенты нуждаются как в психологической помощи, так и в помощи врачей терапевтического направления.
Особенности психологического подхода. На данный момент существует большое количество литературы, подтверждающей эффективность когнитивно-поведенческой терапии в качестве ведущего метода лечения НБ среди взрослых. Есть доказательства успешности проведения межличностной терапии и новых подходов, таких как когнитивно-эмоциональная терапия. Основным направлением в терапии детей и подростков является семейно-ориентировочная терапия с возможностью оказания личной терапии.
Несмотря на разнообразие тактик лечения булимии (например, с помощью телесно-ориентированной терапии, терапии искусством и других методов), доказательств эффективности этих направлений на данный момент недостаточно. Однако приятные занятия и хобби способны отвлечь от мыслей о снижении веса и облегчить течение заболевания [28].
Медикаментозное лечение
Антидепрессанты. В ходе множества исследований была показана эффективность антидепрессантов из групп селективных ингибиторов обратного захвата серотонина (СИОЗС) и трициклических антидепрессантов (ТЦА).
Флуоксетин является самым часто назначаемым препаратом для лечения НБ и единственным лекарственным средством, рекомендованным FDA для лечения НБ.
Исследования показали эффективность флуоксетина в дозе 60 мг и 20 мг в сутки по сравнению с плацебо. Полученные результаты свидетельствуют, что группа, принимающая 60 мг препарата в сутки, показала снижение эпизодов переедания и «очистки» по сравнению с группой, принимающей по 20 мг и плацебо. Причём полученные данные свидетельствуют о том, что снижение эпизодов переедания снижается даже при отсутствии депрессивной симптоматики. Флуоксетин также продемонстрировал хорошие результаты при лечении пациентов с НБ, которые плохо отвечали на терапию.
В дополнение к флуоксетину многие другие антидепрессанты показали хорошие результаты при лечении НБ, включая другие СИОЗС (например, сертралин, флувоксамин, циталопрам), ТЦА (например, амитриптилин) и ингибиторы моноаминооксидазы (фенелзин). СИОЗС считаются препаратами первого выбора, в соответствие с рекомендациями FDA, они имеют самый благоприятный профиль побочных эффектов, тогда как при приёме ТЦА сравнительно большее количество общих побочных эффектов, включая седативный, нарушение моторики ЖКТ и увеличение веса.[4][5]
Установлено, что антидепрессанты эффективны и хорошо переносятся подростками с НБ.[3] Однако необходимо помнить, что при приёме СИОЗС может увеличиваться риск суицидов, поэтому крайне важно, чтобы клиницист внимательно следил за состоянием пациента и обсуждал эти риски с пациентами и их семьями.[4][5]
Есть некоторые данные про эффективность Топиромата.[4][5]
Рекомендуемые и противопоказанные продукты питания
Пациентам с булимией следует придерживаться разнообразного полноценного питания, отказаться от добавок для снижения веса, диет и голодания.
Прогноз. Профилактика
По некоторым данным, особенной разницы в частоте рецидивов среди больных с НА и НБ не обнаружено (36% — НА и 35% — НБ соответственно). У женщин с ограничительным типом НА во время рецидива не развивается булимическая симптоматика, в том время как у пациента с НБ и анорексией подтипа переедание-очистка во время рецидива возвращаются к булимической модели поведения. Подтверждено, что искажение образа собственного тела способствует увеличению риска рецидива в обоих случаях РПП.
Наличие более клинически яркой картины расстройства в начале заболевания увеличивает вероятность повторных эпизодов развития НБ относительно долгосрочной ремиссии (через 22 года). Интересно, что более высокий ИМТ у больных НА является предиктором (прогностическим фактором) восстановления, в то время как для НБ является предиктором увеличения вероятности наличия НБ по сравнению с восстановлением при 22-летней оценке. Долгосрочные исследования предикторов восстановления показывают, что наличие в анамнезе эпизодов переедания и «очистки» является неблагоприятным прогностическим признаком булимии.[24][25]
Хочется отметить, что в отличие от НА, НБ не всегда сопровождается заметными, яркими симптомами заболевания, то есть экстремально сниженной массой тела. Именно поэтому эта группа пациентов довольно часто скрывает наличие недуга от друзей и близких. Из-за того, что вес пациентов находится в норме, снижение их социального взаимодействия может быть не так снижено, в то время как биологические, соматические последствия заболевания разрушительны. Раннее выявление, своевременная и качественная помощь являются главными критериями успеха в лечении НБ. Именно по этому хочется подчеркнуть важность диагностической настороженности в отношении РПП врачей первичного звена медицинской помощи, особенно это касается детских врачей. Ведь именно они на законодательном уровне встроены в систему оказания первичной медицинской помощи и профилактики среди детского населения и их семей. НБ является опасным, разрушительным заболеванием для молодого населения, что объясняется высокой частотой суицидов, склонностью к наркомании и развитием серьёзных функциональных нарушений в органах и системах у этой группы пациентов.
Профилактическая работа должна начинаться, в первую очередь, с подростков и их семей. Санитарно-просветительские мероприятия, направленные на борьбу с нездоровыми современными «эталонами женской красоты», пропаганду здорового образа жизни и правильного питания, должны повсеместно проводиться медицинскими, педагогическими и социальными работниками.
Список литературы
Millon T. Modern psychopathology. A biosocial approach to maladaptative learning and functioning. Philadelphia: W.B. Saunders: 1969.
Barajas Iglesias B., Jáuregui Lobera I., Laporta Herrero I., Santed Germán M.Á. Eating disorders during the adolescence: personality characteristics associated with anorexia and bulimia nervosa // Nutricion Hospitalaria. 2017. Vol 34(5). P. 1178-1184.
Le Grange D., Schmidt U. The treatment of adolescents with bulimia nervosa // Journal of Mental Health. 2005. Vol. 14(6). P. 587–597.
Davis H., Attia E. Pharmacotherapy of eating disorders // Current Opinion in Psychiatry. 2017. Vol. 30(60). P. 452-457.
Himmerich H., Treasure J. Psychopharmacological advances in eating disorders // Expert Review of Clinical Pharmacology. 2018. 1. Vol. 11(1). P. 95-108.
Milano W., Capasso A. Neuroendocrine and Metabolic Disorders in Bulimia Nervosa // Endocrine, Metabolic & Immune Disorders - Drug Targets. 2018. Vol. 18 (2).
Castellini G., Lelli L., Lo Sauro C., Vignozzi L., Maggi M., Faravelli C., Ricca V. Childhood abuse, sexual function and cortisol levels in eating disorders // Psychother Psychosom. 2012. Vol. 81(6). P. 380-2.
Ромацкий В.В., Семин И.Р. Феноменология и классификация нарушений пищевого поведения (аналитический обзор литературы, часть I) [Электронный ресурс] // КиберЛенинка. Дата обращения 25.03.2018.
Ekeroth K., Clinton D., Norring C. et al. Clinical characteristics and distinctiveness of DSM-5 eating disorder diagnoses: findings from a large naturalistic clinical database // Journal of Eating Disorders. 2013. N1. P. 31.
American Psychiatric Association. Diagnostic and statistical manual of mental disorders, 5th ed. Arlington: American Psychiatric Association. 2013.
Грачев В.В., Косенко Н.А. Атипичные формы нервной анорексии и нервной булимии в подростковом возрасте // Социальная и клиническая психиатрия. 2015. Т. 25(1). С. 87-91.
Mehler P.S., Rylander M. Bulimia Nervosa - medical complications // Journal of Eating Disorders. 2015. Vol. 3(3). P. 12.
Медведев В.П., Лоскучерявая Т.Д. Нервная анорексия и нервная булимия у детей и подростков: диагностика и лечение // Российский семейный врач. 2013. Т. 17(1). С. 4-15.
Hail L., Grange D. Bulimia nervosa in adolescents: prevalence and treatment challenges // Adolescent Health, Medicine and Therapeutics. 2018. Vol. 9. P. 11–16.
Всемирная организация здравоохранения. Международная классификация болезней (10-й пересмотр): Классификация психических и поведенческих расстройств: Клиническое описание и указания по диагностике. Пер.на рус.яз. СПб.: АДИС. 1994. С. 300.
Engel B., Psy. D., Reiss N., PH.D., Dombeck M., Ph.D. Characteristics Of Bulimia Nervosa [Internet] // MentalHelp. 2007. Feb. 2. Date of the application 16.03.2018.
Vaz-Leal F.J.,2, Ramos-Fuentes M.I., Rodríguez-Santos L., Chimpén-López C., Fernández-Sánchez N., Zamora-Rodríguez F.J., Beato-Fernández L., Rojo-Moreno L., Guisado-Macías J.A. Blunted cortisol response to stress in patients with eating disorders: Its association to bulimic features // European Eating Disorders Review. 2018. Vol. 26(2).
Mallorquí-Bagué N., Vintró-Alcaraz C., Sánchez I.L., Riesco N., Agüera Z., Granero R., Jiménez-Múrcia S., Menchón J.M. Treasure J., Fernández-Aranda F. Emotion Regulation as a Transdiagnostic Feature Among Eating Disorders: Cross-sectional and Longitudinal Approach // European Eating Disorders Review. 2018/ Vol. 26(1). P. 53-61.
Thompson-Brenner H., Eddy K.T., Franko D.L., Dorer D.J., Vashchenko M., Kass A.E. et al. A personality classification system for eating disorders: A longitudinal study // Comprehensive Psychiatry. 2008. Vol. 49(6). P. 551-60.
Hudson J.I., Hudson M.S. Endocrine dysfunction in anorexia nervosa and bulimia: comparison with abnormalities in other psychiatric disorders and disturbances due to metabolic factors // Psychiatric Developments. 1984. Vol. 2(4). P. 237-72.
Матвеев А.А. Репрезентация эмоций у больных нервной булимией // Вестник Московского университета. Серия 14, Психология. 2008. N 4. C. 38-53.
Monteleone A., Cardi V., Volpe U., Fico G., Ruzzi V., Pellegrino F., Castellini G., Monteleone P., Maj M. Attachment and motivational systems: Relevance of sensitivity to punishment for eating disorder psychopathology // Psychiatry Research. 2017. N 260 (12). P. 353-359.
Brown T.A., Avery J.C., Jones M.D., Anderson L.K., Wierenga C.E., Kaye W.H.The Impact of Alexithymia on Emotion Dysregulation in Anorexia Nervosa and Bulimia Nervosa over Time // European Eating Disorders Review. 2018. Vol. 26(2). P. 150-155.
Keel P.K., Dorer D.J., Franko D.L., Jackson S.C., Herzog D.B. Postremission predictors of relapse in women with eating disorders // The American Journal of Psychiatry. 2005/ Vol. 162(12). P. 2263-8.
Franko D.L., Tabri N., Keshaviah A., Murray H.B., Herzog D., Thomas J.J., Coniglio K., Keel P..K., Eddy K.T. Predictors of long-term recovery in anorexia nervosa and bulimia nervosa: Data from a 22-year longitudinal study // Journal of Psychiatric Research. 2018. (1). Vol. 96. P. 183-188.
Dr. Carlos M. Grilo, et al. Evaluation of the DSM-5 Severity Indicator for Bulimia Nervosa // Behav Res Ther., 2015. ссылка
Evelyn Attia. Нейрогенная булимия // MSD, 2018.
Bulimia nervosa // Mayo Clinic, 2018.

