Определение болезни. Причины заболевания
Билиарный панкреатит (Biliary pancreatitis) — это воспаление поджелудочной железы, которое развивается из-за нарушений в системе желчевыделения (билиарной системе). Проявляется болью, диспепсическими расстройствами (тошнотой, рвотой) и нарушением работы поджелудочной железы [2].

Воспаление поджелудочной железы
Течение билиарного панкреатита может быть как острым, так и хроническим. В статье рассмотрим хроническую форму.
Хронический панкреатит — это многофакторное заболевание, при котором повторяющиеся эпизоды воспаления поджелудочной железы приводят к тому, что нормальная ткань железы замещается фиброзной (рубцовой). Из-за этого нарушаются основные функции этого органа:
- внешнесекреторная (экзокринная) — выделение в двенадцатиперстную кишку панкреатического сока, который содержит ферменты для переваривания пищи;
- внутрисекреторная (эндокринная) — выработка в кровь гормонов, например инсулина.
На фоне этого возможно развитие хронической боли, снижение качества жизни и сокращение её продолжительности.
Распространённость
Распространённость хронического панкреатита на 100 тыс. населения в Европе составляет 25,0–26,4 случаев, в России — 27,4–50 случаев [2]. При этом его частота и распространённость растут, а радикального лечения не существует [1].
Причины развития билиарного панкреатита
Хронический билиарный панкреатит развивается из-за болезней желчевыводящей системы. Среди них:
- Желчнокаменная болезнь (ЖКБ) — конкременты (камни) в желчном пузыре или его протоках. Это одна из главных причин развития билиарного панкреатита. По мнению разных авторов, билиарный панкреатит развивается у 25–90 % пациентов с ЖКБ [11].
- Холедохолитиаз (ХЛ) — конкременты в холедохе, т. е. в общем желчном протоке. Это осложнение ЖКБ. В 90 % случаев возникает из-за попадания конкрементов в холедох из желчного пузыря, в 10 % камни изначально образуются в желчевыводящих протоках. ХЛ может обнаруживаться до, во время, а также после холецистэктомии (удаления жёлчного пузыря). У пациентов, которым выполнена или показана холецистэктомия, частота выявления ХЛ варьирует в пределах 3–10 %, но в других источниках этот показатель достигает 14,7 % [4].
- Дискинезия желчевыводящих путей (ДЖВП) — нарушение сокращений желчного пузыря и его протоков, а также их повышенная чувствительность к различным стимулам. ДЖВП можно разделить на две группы: дисфункция желчного пузыря и дисфункция сфинктера Одди (кольцевой мышцы, которая регулирует движение желчи и панкреатического сока в двенадцатиперстную кишку). Обычно дисфункция сфинктера Одди развивается после холецистэктомии, причём может возникнуть сразу после операции или через месяцы и даже годы. Но некоторые исследователи утверждают, что заболевание может возникнуть и при наличии у пациента желчного пузыря. На эту тему до сих пор ведутся дискуссии и к единому мнению пока не пришли.
- Хронический холецистит — воспаление стенки желчного пузыря, которое чаще всего вызвано бактериями, но также причиной этого заболевания могут быть гельминты, лямблии, грибковая инфекция, аллергические и токсические реакции [5].
- Полип желчного пузыря — возвышение слизистой оболочки, которое выступает в просвет желчного пузыря. Распространённость в общей популяции варьирует от 0,3 до 13,8 % [6].
- Обструкция (закупорка) желчевыводящих путей, например опухолью.
- Цирроз печени.
- Патология большого (или Фатерова) сосочка двенадцатиперстной кишки: воспаление, спазм, сужение, закупорка камнем.

Расположение большого (Фатерова) сосочка
Факторы риска развития билиарного панкреатита
Хронический билиарный панкреатит развивается из-за болезней желчевыводящей системы, к которым могут приводить:
- малоподвижный образ жизни;
- избыточный вес;
- стрессы;
- нерегулярное питание;
- беременность;
- применение оральных контрацептивов;
- повышенный уровень триглицеридов (жиров);
- особенности строения внутренних органов (перегибы желчного пузыря, сужения и др.) [3][6].
Заболевания билиарной системы чаще встречаются у женщин [15].
Симптомы билиарного панкреатита
Основные симптомы хронического билиарного панкреатита — это боль, диспепсия и признаки интоксикации.
Боль
Главное проявление болезни — боль различной интенсивности. Она встречается у всех пациентов с развёрнутой клинической картиной хронического панкреатита, в том числе билиарного. Локализация боли зависит от зоны поражения поджелудочной железы, но часто у боли нет чёткого места: она может возникать в верхнем или среднем отделах живота, отдавать в спину или носить опоясывающий характер.
Болезненность может появиться или усилиться после еды, чаще через 30 минут. Её может спровоцировать употребление обильного количества жирной пищи, алкоголя, газированных напитков и желчегонных продуктов, таких как лук, чеснок, кофе, шоколад и т. д. Иногда боль беспокоит ночью [3].
На поздних стадиях характер боли меняется: она становится менее интенсивной, схваткообразной, может возникать в области пупка [3]. Исчезновение болей при длительном течении болезни говорит о формировании выраженной внешнесекреторной недостаточности поджелудочной железы, при которой снижается выработка пищеварительных ферментов, необходимых для нормального переваривания пищи.
Диспепсия
Если пища не переваривается нормально, возникают диспепсические нарушения — тошнота, рвота, отсутствие аппетита, вздутие, метеоризм. Также нарушается стул: он становится неоформленным, с частицами непереваренной пищи, позывы в туалет учащаются.
Так как билиарный панкреатит вызван заболеваниями билиарной системы, во рту может появиться горечь, а на языке — желтоватый налёт.
Интоксикация
В период приступа билиарного панкреатита температура тела может подниматься, обычно не выше 38 °C. Отмечается слабость, вялость, снижение работоспособности.
Патогенез билиарного панкреатита
Как уже упоминалось, поджелудочная железа выполняет функции внешней и внутренней секреции. К внешней секреции относится выработка панкреатического сока, который играет важную роль в переваривании пищи. К внутренней — выработка в кровь гормонов: инсулина, соматостатина и глюкагона [12].
По предположению большинства исследователей, в сутки железа выделяет 1000–4000 мл панкреатического сока, который имеет щелочную реакцию (рН 8,71–8,98) [12]. В соке содержатся ферменты (например, липаза), которые расщепляют жиры и углеводы. Липаза выделяется поджелудочной железой в неактивном виде. В двенадцатиперстной кишке (ДПК) липаза вступает в реакцию с кислотами, которые содержатся в желчи, и становится активной. В активном виде она готова выполнять свою функцию — переваривание.
Главным механизмом развития билиарного панкреатита является нарушение оттока желчи в ДПК из-за болезней желчевыделительной системы. Желчь забрасывается в протоки поджелудочной железы и задерживается там, что ведёт к высвобождению связанных желчных кислот и активации панкреатических ферментов. В результате повреждается защитный механизм поджелудочной железы, поражается её паренхима (основная ткань). В то же время панкреатический сок попадает в желчный пузырь и повреждает его, при этом формируется ферментный холецистит.
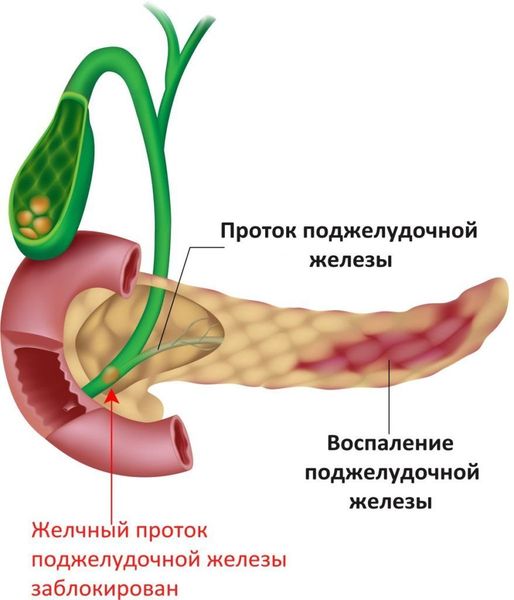
Камень в протоке, который нарушает отток желчи в двенадцатиперстную кишку
При несвоевременном выделении желчи в двенадцатиперстную кишку некоторые виды ферментов не могут переваривать пищу в полном объёме, так как не вступили в реакцию с желчными кислотами, из-за этого развивается диспепсия.
При длительно существующем билиарном панкреатите появляется фиброзная ткань, не позволяющая железе нормально работать. Из-за этого может нарушаться внутренняя секреция, что грозит формированием сахарного диабета 2-го типа.
Классификация и стадии развития билиарного панкреатита
Билиарный панкреатит является одной из форм хронического панкреатита, который делится на несколько групп.
1. По причине возникновения:
- Билиарнозависимый (билиарный) — развивается из-за болезней, нарушающих отток желчи.
- Алкогольный — возникает при употреблении алкоголя.
- Дисметаболический — возникает из-за нарушения выработки некоторых гормонов в организме (например, инсулина при сахарном диабете).
- Инфекционный — развивается под действием некоторых бактерий.
- Лекарственный — возникает из-за приёма лекарственных препаратов, например некоторых антибиотиков.
- Аутоиммунный — его вызывают аутоиммунные процессы, когда организм начинает вырабатывать антитела против своих же клеток.
- Идиопатический — его ставят, когда врач не может определить причину [2].
2. По клиническим проявлениям:
- Болевой — главным симптомом является боль в животе.
- Диспептический — проявляется в основном тошнотой, рвотой, отсутствием аппетита и т. д.
- Сочетанный — включает все вышеперечисленные симптомы.
- Латентный (скрыто протекающий) — никак не беспокоит, изменения обычно обнаруживают при рутинном исследовании [2].
Билиарный панкреатит, как и остальные панкреатиты, может проявляться в виде любого варианта.
3. По морфологическим признакам, т. е. по гистологическим изменениям ткани поджелудочной железы. Для установления этой классификации требуется биопсия (взятие образца ткани железы):
- Интерстиционально-отёчный — повреждается интерстиций, т. е. ткань между функциональными (рабочими) клетками поджелудочной железы. При этом возникает отёк, и поджелудочная железа увеличивается.
- Паренхиматозный — повреждаются функциональные клетки железы.
- Фиброзно-склеротический — на фоне воспаления развивается фиброз, т. е. нормальная ткань замещается рубцовой.
- Гиперпластический — характеризуется разрастанием ткани поджелудочной железы.
- Кистозный — сопровождается формированием псевдокист и кист [2].
4. По характеру клинического течения:
- Редко-рецидивирующий — обострения происходят редко, 1–2 раз в год или реже.
- Часто-рецидивирующий — обострения случаются более 2 раз в год.
- С постоянно присутствующими симптомами — боль и/или диспепсия беспокоят пациента практически ежедневно.
Билиарный панкреатит может быть всех трёх форм.
Осложнения билиарного панкреатита
По сути билиарный панкреатит сам является осложнением заболеваний желчевыводящей системы, но при несвоевременном обращении за медицинской помощью он может осложниться другими болезнями, среди них:
- Псевдоаневризма, например селезёночной артерии. Она может возникнуть, если артерия под воздействием ферментов разрывается и происходит кровотечение в просвет псевдокисты (полости с жидкостью), которая прилежит к этой артерии [14].
- Портальная гипертензия. Возникает, когда в портальной (воротной) вене повышается давление из-за нарушения кровотока в портальных сосудах (например, верхней брыжеечной вене), печёночных венах и нижней полой вене. При билиарном панкреатите кровоток может нарушаться из-за сдавливания сосудов увеличенной поджелудочной железой. Портальная гипертензия проявляется увеличением живота из-за асцита (скопления жидкости в брюшной полости), тошнотой, рвотой, кровотечением из вен пищевода, дискомфортом и болью в животе, изменением цвета мочи, слабостью, вялостью и др.
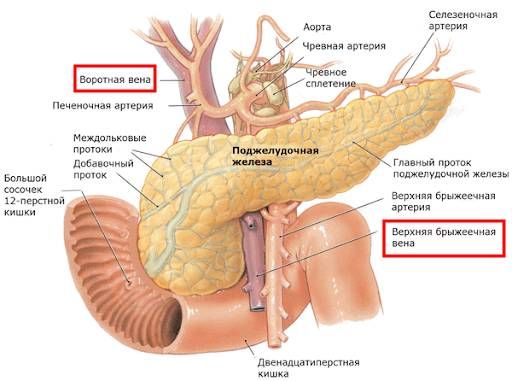
Расположение воротной и верхней брыжеечной вен
- Воспалительные осложнения: ферментативный панкреатит, абсцесс (полость с гноем), воспаление соседних органов, например экссудативный плеврит (воспаление плевры лёгких с накоплением в ней жидкости), пневмония, паранефрит (гнойное воспаление околопочечной жировой клетчатки).
- Пищевая аллергия. Из-за внешнесекреторной недостаточности поджелудочной железы нарушается работа кишечника, в частности переваривание и всасывание, и это приводит к синдрому избыточного бактериального роста — СИБР. В результате может появиться пищевая аллергия [3].
- Сахарный диабет 2-го типа. Может развиться из-за нарушения внутрисекреторной функции, при которой снижается выработка инсулина и других гормонов [2]. Она развивается на поздних стадиях хронического панкреатита и встречается примерно у 25 % больных [3]. Такой диабет отличается некоторыми особенностями, среди которых склонность к гипогликемии (сниженному уровню глюкозы в крови), потребность в низких дозах инсулина, неэффективность таблетированной терапии [3].
Диагностика билиарного панкреатита
К какому врачу идти
При появлении боли в животе, особенно опоясывающего характера, тошноты, рвоты, неустойчивого стула с примесью непереваренной пищи, нужно обратиться к терапевту. Врач определит тяжесть состояния, если оно тяжёлое, то направит на консультацию к хирургу для исключения острой формы болезни. Если нетяжёлое, то назначит определённый минимум исследований, поставит предварительный диагноз и после этого направит к гастроэнтерологу для постановки окончательного диагноза и лечения.
Сбор жалоб и анамнеза
Диагностика начинается с того, что доктор слушает жалобы и тщательно собирает анамнез (историю) жизни и болезни. Для этого он может задать уточняющие вопросы:
- когда впервые появились симптомы заболевания, связаны ли они с приёмом пищи;
- какие препараты принимает пациент;
- какие хронические заболевания у него есть, особое внимание обратит, есть ли болезни желчевыводящей системы, так как они могут указывать на билиарный панкреатит.
Объективный осмотр
Затем врач осмотрит живот, исключит симптомы острого живота, например симптомы аппендицита, острого панкреатита, перитонита и др.
Во время пальпации (прощупывания) живота может быть болезненность в его верхней части, в правом подреберье, а точнее в некоторых конкретных зонах и точках:
- зоне Шоффара и точке Дежардена — в этой области находится головка поджелудочной железы;
- зоне Губергрица — это область проекции тела поджелудочной железы;
- точке Мейо-Робсона — в этой зоне расположен хвост поджелудочной железы;
- точке Кача — в этой зоне находится наружный край левой прямой мышцы живота.
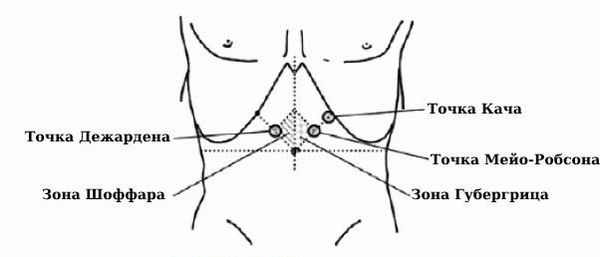
Зоны болезненности при пальпации
Могут быть положительными:
- симптом Кера (болезненность при надавливании в проекции желчного пузыря);
- симптом Грекова — Ортнера (болезненность при поколачивании правого подреберья);
- симптом Георгиевского — Мюсси (болезненность при надавливании на правый диафрагмальный нерв, расположенный между ножками грудино-ключично-сосцевидной мышцы) и др.
Лабораторные исследования
Затем назначают необходимый минимум диагностики: общий (клинический) и биохимический анализы крови, а также копрологическое исследование (анализ кала).
Анализы крови:
- При общем анализе крови существенных изменений может не быть.
- В биохимическом анализе крови могут быть нарушены такие показатели, как трансаминазы, панкреатическая амилаза и липаза, уровень билирубина, ГГТП и ЩФ [7].
Анализ кала. В копрологическом исследовании можно обнаружить изменения, характерные для нарушенной функции поджелудочной железы, например стеаторею (избыток жира). Также копрограмма помогает исключить паразитарные заболевания [7][8]. Ещё важно определять эластазу кала, так как она показывает, как поджелудочная справляется с перевариванием пищи.
Лабораторные анализы помогают не только подтвердить подозрение на хронический билиарный панкреатит, но и предположить, какое именно заболевание билиарного тракта привело к воспалению поджелудочной железы. На основе результатов проведённых исследований пациента направят к гастроэнтерологу, который, в свою очередь, назначит необходимые инструментальные исследования, чтобы поставить окончательный диагноз.
Инструментальная диагностика: стандартные методы
1. Ультразвуковое исследование (УЗИ)
Самым доступным методом инструментальной диагностики является УЗИ органов брюшной полости, выполненное трансабдоминально (врач при этом водит датчиком по животу). Это исследование позволяет заподозрить хронический панкреатит.
Его основные УЗ-признаки включают:
- Неоднородность эхоструктуры поджелудочной железы преимущественно за счёт участков повышенной эхогенности (это более плотные участки железы, которые не пропускают ультразвуковые волны, поэтому на УЗИ они выглядят светлыми).
- Неравномерное расширение главного панкреатического протока.
- Кальцификаты в паренхиме (основной ткани) и камни в панкреатическом протоке.
- Изменение размеров поджелудочной железы: увеличение при обострении из-за отёка или уменьшение из-за атрофии и фиброза на поздних стадиях заболевания.
- Неровный, иногда зазубренный контур поджелудочной железы.
- Болезненность при надавливании датчиком или пальпации поджелудочной железы под контролем УЗИ.
- Дополнительные эхографические признаки: сдавление крупных сосудов, холедоха (общего желчного протока), наличие ретенционных кист и псевдокист.
Однако врач будет учитывать, что на ранних стадиях хронического панкреатита при обычном трансабдоминальном УЗИ изменений не видно [13].
Это исследование также помогает исключить или подтвердить наличие камней в желчном пузыре, новообразований печени, желчных путей и поджелудочной железы.
У пациентов, которые перенесли операцию по удалению желчного пузыря, могут быть расширены протоки. Если в них нет механической обструкции (закупорки), можно трактовать это как компенсацию после проведения холецистэктомии [7].
2. Фиброгастродуоденоскопия (ФГДС)
При этом исследовании тщательно осматривают двенадцатиперстную кишку (ДПК) и область большого сосочка, чтобы исключить язвенную болезнь, периампулярные дивертикулы (выпячивания стенки ДПК в области большого сосочка), органические поражения большого сосочка, например опухоли, выраженные воспалительные изменения, гиперплазию (разрастание тканей).
Если есть подозрение, что приступ билиарного панкреатита вызвала опухоль толстой кишки, тогда назначают колоноскопию.

Колоноскопия
3. Компьютерная или магнитно-резонансная томография (КТ или МРТ)
Если УЗИ брюшной полости недостаточно, назначают КТ или МРТ. Эти исследования позволяют выставить диагноз «хронический панкреатит». Но если диагноз после этих исследований остаётся сомнительным, назначают другие [3].
Дополнительные методы диагностики
1. УЗ-холецистография. Это один из вариантов УЗИ. С её помощью можно оценить фракцию выброса желчного пузыря — количество желчи, выделяемой из желчного пузыря при его сокращении. Это позволяет оценить, насколько хорошо сокращается желчный пузырь. В ходе обследования сначала объём желчного пузыря определяют натощак, затем после приёма внутрь стимулятора сокращения (чаще всего для этого используют Холецистокинин). В норме желчный пузырь начинает максимально сокращаться через 30–40 мин после приёма стимулятора, фракция опорожнения, как правило, составляет 50–80 % [7]. Этот метод является вспомогательным.
2. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
Ранее считалась лучшим методом диагностики хронического панкреатита, но он малоинформативен на ранней стадии болезни. Кроме того, метод технически сложен и может вызвать осложнения: они встречаются в 3–10 % случаев проведения ЭРХПГ, а при поражении сфинктера Одди осложняется до 30 % случаев [7].
Возможные осложнения при выполнении ЭРХПГ:
- воспаление поджелудочной железы, которое сопровождается болями в животе или спине, тошнотой и рвотой;
- воспаление желчных протоков;
- кровотечение (обычно останавливается самопроизвольно);
- прободение стенки кишечника, т. е. образование в нём сквозного отверстия;
- аллергические реакции на введение лекарственных препаратов;
- обострение хронических заболеваний или острые болезни сердечно-сосудистой системы.
Поэтому ЭРХПГ применяют лишь в отдельных случаях, например в рамках планируемого эндоскопического лечебного вмешательства — билиарной или панкреатической сфинктеротомии, установки временного панкреатического стента.
3. Магнитно-резонансная холангиопанкреатография (МРХПГ)
Если при УЗИ брюшной полости выявлено расширение протоковой системы, а в биохимическом анализе крови повышены трансаминазы и панкреатические ферменты, врач может назначить МРХПГ, чтобы исключить механическую обструкцию холедоха (общего желчного протока) или зоны сфинктера Одди. Точность метода составляет от 90 до 95 % [7].
МРХПГ желательно проводить пациентам, у которых ранее был удалён желчный пузырь. Это исследование помогает исключить холедохолитиаз, который может развиваться после удаления желчного. Также МРХПГ проводят, чтобы исключить опухоли.
При дисфункции желчного пузыря на МРХПГ не видно изменений. При дисфункции сфинктера Одди может определяться преходящее расширение общего желчного протока или протока поджелудочной железы после приступа боли. МРХПГ считается достаточно безопасным методом диагностики.
4. Эндоскопическое ультразвуковое исследование (ЭндоУЗИ)
Проводится с теми же целями, что и МРХПГ, но ЭндоУЗИ лучше показывает опухолевый и фиброзный стеноз (сужение) большого сосочка ДПК, микрохолелитиаз (мелкие камни в желчном пузыре и его протоках) и сладж в желчных путях (осадок, образующийся при застое желчи) [9].
ЭндоУЗИ отличается от обычного УЗИ тем, что датчик через рот вводится в пищевод, желудок, а затем в ДПК. Ещё одно отличие — узкий список показаний для исследования.
Лечение билиарного панкреатита
При хроническом билиарном панкреатите важную роль играет диета. Питание должно быть частым и дробным, маленькими порциями 5 раз в день: 3 основных приёма пищи и 2 перекуса. Исключаются жирные, копчёные, кислые, газированные, острые продукты. Диету нужно соблюдать постоянно.
Затем врач назначит лечение, чтобы снять боль, устранить диспепсические явления, нормализовать переваривание пищи и снизить излишнюю секрецию поджелудочной железы. Для этого используются такие группы препаратов, как ингибиторы протонной помпы, спазмолитики и ферменты [10][11]. Ингибиторы протонной помпы и спазмолитики принимают при обострении. Ферменты — при тяжёлых формах панкреатита, их могут назначить на длительный срок.
Далее нужно воздействовать на причину заболевания. В случае билиарного панкреатита причиной является нарушение желчеотделения. Лечение будет зависеть от болезни, которая вызвала это нарушение:
- Если это желчнокаменная болезнь, скорее всего, потребуется консультация хирурга и в дальнейшем плановое удаление желчного пузыря. Некоторые камни можно растворить, но такое лечение эффективно лишь для ограниченного числа пациентов (10 % от всех больных с ЖКБ) [7]. Если в желчном пузыре несколько камней или размер камня больше 19 мм в диаметре, то растворение не проводится.
- Если причиной стала дисфункция сфинктера Одди или желчевыводящих путей, назначают спазмолитики и желчегонные препараты [7].
- Если причина в сдавлении желчных протоков, например опухолью, необходимо устранить эту причину хирургическим методом, если это возможно.
Прогноз. Профилактика
При своевременном обращении к специалисту прогноз заболевания благоприятный. Если лечение подобрано правильно, состояние обычно улучшается через 7–10 дней после его начала, все симптомы проходят в течение месяца. Полностью избавиться от хронического билиарного панкреатита невозможно. Однако при соблюдении всех рекомендаций можно добиться длительной ремиссии.
Если откладывать обращение к доктору, прогноз неблагоприятный, в тяжёлых случаях может развиться панкреонекроз (быстрое разрушение тканей поджелудочной железы).
Профилактика билиарного панкреатита
В первую очередь профилактика включает изменение образа жизни, а именно отказ от курения и алкоголя, нормализация веса, сбалансированное питание [2].
Список литературы
Beyer G., Habtezion A., Werner J. et al. Chronic pancreatitis // Lancet. — 2020. — Vol. 396, № 10249. — Р. 499–512. ссылка
Российское общество хирургов. Российская Гастроэнтерологическая Ассоциация и др. Хронический панкреатит: клинические рекомендации. — 2024.
Строкова О. А., Еремина Е. Ю. Хронический панкреатит: классификация, диагностика и лечение // МедиАль. — 2012. — № 1. — С. 37–42.
Бурдюков М. С., Нечипай А. М. Холедохолитиаз: обзор литературы // Доказательная гастроэнтерология. — 2020. — Т. 9, № 4. — С. 55–66.
Российское общество хирургов, Российская Гастроэнтерологическая Ассоциация. Холецистит: клинические рекомендации. — 2024.
Онучина Е. В. Полипы желчного пузыря: современные подходы к диагностике и лечению // Терапевтический архив. — 2021. — Т. 93, № 1. — C. 100–107.
Ивашкин В. Т., Маев И. В., Шульпекова Ю. О. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2018. — № 3. — С. 63–80.
Strum W. B., Boland C. R. Advances in acute and chronic pancreatitis // World J Gastroenterol. — 2023. — Vol. 29, № 7. — Р. 1194–1201. ссылка
Shimizu K., Ito T., Irisawa A. et al. Evidence-based clinical practice guidelines for chronic pancreatitis 2021 // J Gastroenterol. — 2022. — Vol. 57, № 10. — Р. 709–724.ссылка
Singh V. K., Yadav D., Garg P. K. Diagnosis and Management of Chronic Pancreatitis: A Review // JAMA. — 2019. — Vol. 322, № 24. — Р. 2422–2434. ссылка
Ильченко А. А. Билиарный панкреатит: клинические аспекты проблемы // Медицинский совет. — 2011. — № 11–12. — С. 62–66.
Нестеренко Ю. А., Лаптев В. В., Михайлусов С. В. Диагностика и лечение деструктивного панкреатита: монография. — 2-е изд., перераб. и доп. — М.: БИНОМ-Пресс, 2004. — 304 с.
Визир В. А., Приходько И. Б. Ультразвуковая диагностика в практике врача-терапевта. — Винница: Нова Книга, 2007. — 399 с.
Шестопалов С. С., Михайлова С. А., Тарасов А. Н. и др. Ложная аневризма селезёночной артерии как осложнение острого и хронического панкреатита // Хирургия. Журнал им. Н. И. Пирогова. — 2012. — № 12. — С. 14–18.
Трухан Д. И., Тарасова Л. В. Заболевания билиарного тракта у женщин // Экспериментальная и клиническая гастроэнтерология. — 2014. — № 5. — С. 85.

